Лихорадка, сочетающаяся с кожными высыпаниями.
Раздел:
Статьи
/ Общая врачебная практика.
/ Инфекционные болезни.
/ Лихорадка, сочетающаяся с кожными высыпаниями.
Содержание
Лихорадка, сочетающаяся с пурпурой
Лихорадка, сочетающаяся с везикулярной сыпью. Инфекции, обусловленные вирусом коксаки
Лихорадка, сопровождающаяся эритемой
В реальной практике врачу приходится сталкиваться с пурпурой, бесполостными элементами сыпи - пятном (макула) и папулой, везикулярной сыпью, узелками и эритемой.
Врач в реальной практике чаще всего встречается с геморрагическими лихорадками, геморрагическим васкулитом Schonlein Henoch (эти нозологии и проблемы, связанные с их диагностикой, изложены в главе «Геморрагическая сыпь»). Другая причина развития пурпуры в практике врача - это инфекционные заболевания. Чаще всего пурпура развивается при сепсисе, инфекционном эндокардите и менингококковом сепсисе.
Сепсис
В первую очередь врачу следует запомнить, что сепсис - понятие не лабораторное, а клиническое. Поэтому отсутствие роста патогенной флоры в посевах крови не означает отсутствие сепсиса. Положительные результаты посева имеют диагностическую ценность только в том случае, если флора, идентифицированная в посеве, соотносится с клинической картиной, а не является случайной. Само понятие «сепсиса», его критерии, оценка прогноза интенсивно изучаются, и в настоящее время вниманию терапевта предлагается новая трактовка этого понятия.
Учитывая миграционные потоки, лихорадка, кашель, боль в груди, слабость требуют от терапевта в первую очередь предполагать туберкулез, пока не будет доказано обратное.
В различных сочетаниях лихорадка, кашель, боли в грудной клетке могут стать дебютом рака легкого. Рак легкого, выявленный случайно, - клиническая редкость. Как правило, появившиеся и нарастающие симптомы заставляют пациента обратиться к врачу. Многообразие клинической картины обусловлено локализацией опухоли, сдавливанием трахеи, бронхов, локализацией метастазов, однако есть и типичные, диагностически значимые симптомы.
• Для центрального рака легкого с эндобронхиальным ростом характерен приступообразный кашель, часто на протяжении всего дня, без видимых причин и признаков воспалительного заболевания. Присоединение кровохарканья, как правило, заставляет обратиться к врачу. При аускультации легких врач может услышать (должен искать!) свистящее дыхание, что является характерным симптомом. Присоединение на этом фоне лихорадки практически всегда - признак присоединившейся пневмонии.
• Для периферического рака легкого, который чаще всего проявляется болью в груди, обусловленной поражением плевры, характерны кашель, одышка, лихорадка.
При подозрении на рак легкого терапевт в ходе физикального осмотра должен либо обнаружить, либо быть уверенным в отсутствии следующих симптомов:
• сдавление пищевода увеличенными лимфатическими узлами либо ростом опухоли, что приводит к развитию дисфагии;
• сдавление трахеи по аналогичной причине, что приводит к резкому усилению одышки и появлению свистящего дыхания;
• появление охриплости голоса, стойкая охриплость голоса - поражение опухолью гортанного нерва;
• асимметрия куполов диафрагмы, выше - купол диафрагмы на стороне поражения легкого опухолью, что обусловлено поражением диафрагмального нерва, это изменение всегда сочетается с нарастающей одышкой;
Абсолютное большинство терапевтов в ходе обучения в институте усвоили понятия Первого консенсуса (1999 г. Sepsis 1), в котором в полном соответствии с тогдашней теорией в основе синдрома лежал системный воспалительный ответ на инфекцию (SIRS Systemic Inflammatory Response Syndrom), имевший четкие лабораторные критерии. Температура тела больше 38 или меньше 36 °С, ЧСС больше 90 в минуту, ЧДД больше 20 в минуту или РаСО2 больше 32 мм рт.ст., лейкоцитоз больше 12×109/л или палочкоядерные лейкоциты больше 10%. Количество признаков ≥2 позволяет с высокой вероятностью предполагать сепсис. Сегодняшний уровень знаний позволяет считать, что при сепсисе воспалительный ответ является не единственным патофизиологическим процессом - имеет значение и выраженное влияние на прогноз изменений в коагуляционной, гормональной, метаболической и других сферах. Бесспорно, проявления сепсиса зависят от возраста, сопутствующей полиморбидности, принимаемых базовых препаратов. Все приведенные выше данные позволили в 2016 г. рабочей группе специалистов из общества Critical Care Medicine и европейского общества Intensive Care Medicine разработать новое определение сепсиса (Sepsis 3), из которого исключили SIRS (так как эксперты считают, что лейкоцитоз, температурная реакция, тахикардия совсем не обязательно указывают на нарушение регуляции иммунного ответа, представляющего угрозу для жизни. Такие проявления довольно часто встречаются у пациентов без сепсиса, а у 15% больных сепсисом эти проявления не отмечены). Изменения коснулись и оценки полиорганной недостаточности. Традиционно для этой цели используется шкала The Sequential Organ Failure Assessment (SOFA). Так, например, по уровню суммарной балльной оценки состояния пациента можно высказаться о прогнозе: если сумма баллов больше 2, смертность составляет 10%. Однако шкала трудна в реальной практике, требует большего объема лабораторной информации - необходимо знать уровни креатинина, билирубина, АД, суммарную оценку по Glasgow coma Scale(GCS), уровни PaO2, FiO2. В такой ситуации врачу важно заметить, что исходя из базового понятия «сепсис - состояние, угрожающее жизни, развивающееся в ходе многокомпонентного ответа организма на воздействие инфекционного агента, в результате которого происходит повреждение функции и структуры органов и тканей» даже умеренный исходный уровень повреждения органов, например дисфункция, приведет к резкому и быстро прогрессирующему ухудшению состояния. Другими словами, учет исходной полиморбидности пациента становится важнейшей клинической процедурой. К сожалению, шкалы, оценивающие влияние поли- и коморбидности на исход сепсиса, не разработаны. В настоящее время предлагается упрощенная, быстрая шкала qSOFA. Пациент, отвечающий следующим критериям - GCS меньше 15 баллов, ЧДД больше 22, АД систолическое больше 100 мм рт.ст., при подозрении на сепсис требует наблюдения не в терапевтическом, а в реанимационном отделении. Внедрение новых шкал и изменение главной концепции патогенеза очень важны и должны восприниматься как новый элемент эволюции взглядов на сепсис, однако этот факт мало влияет на формирование терапевтом диагностической концепции. Очень важно помнить, что, несмотря на введение новых понятий, в основном имеющих концептуальный характер, незыблемыми остаются базовые понятия.
На протяжении последнего десятилетия частота новых случаев сепсиса не снижается, а имеет тенденцию к нарастанию, что парадоксально, так как происходит на фоне внедрения новых схем антибактериального лечения. В странах ЕС в год регистрируется примерно 5 на 100 000 новых случаев сепсиса.
Несмотря на широкое внедрение методики посевов на жидкие среды у больных с очевидной клинической картиной сепсиса, только в половине случаев удается обнаружить рост флоры, то есть доказать бактериемию.
Роль системного повреждающего агента, кроме инфекционного, могут играть и продукты распада тканей, что часто наблюдается при панкреонекрозах и ожогах. Тем не менее для возникновения сепсиса необходимы: этиологический, микробиологический факторы и «входные ворота» - очаг внедрения инфекции. Бесспорно, далеко не всякая бактериемия приводит к сепсису - для возникновения болезни необходимо изменение исходного иммунного статуса организма-хозяина. Именно бактериемия, хотя она и не является абсолютным признаком сепсиса, приводит к интоксикации, развитию лихорадки, инфекционным метастатическим поражениям во множество органов (по терминологии старых авторов, «отсевы») и формированию шока (по современным понятиям, септический шок - это гипотензия, среднее АД меньше 65 мм рт.ст.; повышение уровня лактата больше 2 ммоль/л и постоянная потребность в вазопрессорах). Смертность при шоке превышает 50%. Интоксикация является обязательным признаком сепсиса. Клинически она проявляется слабостью, головной болью и другими «малыми симптомами», особенно часто - мышечной болью.
Очагами внедрения («входными воротами») могут быть травмы, особенно открытые, повреждение органов брюшной полости, повреждение органов грудной клетки, повреждение органов мочеполовой системы. Отдельно следует учесть проникающее огнестрельное ранение и массивные ожоги. Не менее значимы местные процессы: первоочередное значение имеют тромбофлебиты, плевриты, флегмоны мягких тканей, гангрена конечностей. Особого внимания требуют пациенты с диабетической стопой, венозными и мочевыми катетерами.
В большом проценте случаев «входные ворота» установить не удается. На роль очага внедрения в этих случаях претендуют кариозные зубы, тонзиллит, синусит и ряд других локальных воспалений. Первичный очаг инфекции, как правило, легко обнаруживается при «хирургическом» (при всей условности и неправильности этого термина) сепсисе. Врач в большинстве клинических ситуаций сталкивается с отсутствием очевидного очага внедрения и только предполагает его с той или иной степенью вероятности.
Отсутствие очевидного очага некроза не может снять с рассмотрения вопрос сепсиса как диагноза у пациента.
Мониторинг флоры, высеваемой у пациентов при посевах биологических жидкостей, в первую очередь крови, показывает, что намного чаще стала высеиваться грамотрицательная флора, а именно кишечная палочка и энтеробактерии. Стафилококки и стрептококки стали высеваться реже, чем в 80-90-х годах ХХ в. По разным источникам, стафилококки высеваются примерно в 50% случаев, грамотрицательная флора - до 20% случаев, стрептококки - примерно в 5% случаев. Стабильно во все времена у 1/3 пациентов высеять микрофлору не удавалось.
Хорошо известно, что в большинстве случаев микрофлора в очевидном очаге внедрения не идентична высеваемой флоре из крови, что не позволяет терапевту ставить знак равенства между флорой, высеянной из очага внедрения, и этиологической причиной сепсиса, что важно при эмпирическом выборе антибактериального лечения.
При определении тактики выбора препаратов терапевту всегда следует хотя бы предположительно высказаться о наиболее вероятной флоре - возбудителе сепсиса. Это трудное, но необходимое предположение ляжет в основу выбора антибиотиков. Правильному решению этой проблемы помогают данные, полученные в ходе клинических наблюдений.
Стафилококковый сепсис в 9 из 10 случаев характеризуется очень ранним метастазированием в мягкие ткани, легкие, что приводит к развитию пневмонии и почки, что вызовет развитие апостематозного нефрита. Как правило, у пациента уже имеется гломерулонефрит (ГН), в основе которого лежит токсическое повреждение ткани почек.
• Стрептококковый сепсис не имеет склонности к метастазированию, но протекает с очень бурной клинической картиной. Вероятность развития шока оценивают в 15%.
• Грамотрицательная флора характеризуется тяжелой системной реакцией с первых суток болезни. Вероятность шока оценивают в 25%.
• «Молниеносное» течение - практически абсолютный признак анаэробной флоры.
• Клостридиальный сепсис всегда проявляется некрозом мягких тканей.
Поражение одновременно нескольких органов и систем является обязательным критерием наличия сепсиса у пациента. По сути, отсутствие системности поражения делает диагностическое предположение маловероятным. Клиническая картина сепсиса складывается из проявлений полиорганной недостаточности, наличия у пациента респираторного дистресс-синдрома, острой почечной недостаточности (ОПН), токсического гепатита, синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдрома), нарушений функций ЦНС и ментальности.
Чем больше органов вовлечено в процесс, тем выше летальность. В полиорганную недостаточность очень быстро вовлекается кишечник. Повреждение слизистой оболочки кишечника приводит к транслокации грамотрицательных бактерий и эндотоксина в мезентериальные лимфатические сосуды и далее в системный кровоток, что реально ухудшает прогноз.
Клиническая картина, характерная для сепсиса, должна оцениваться сквозь призму главного постулата: патогномоничных симптомов для сепсиса нет. Лихорадка - самый яркий и постоянный симптом. Характерен гектический тип кривой, с правильным соотношением времени появления пиков: вечером уровень температуры тела выше, чем утром. Для сепсиса характерны ознобы, очень часто многократные. Отсутствие лихорадки при сепсисе - плохой прогностический признак. Примерно у каждого 5-го пациента лихорадка может быть моносимптомом на протяжении нескольких дней или недели. Отсутствие лихорадки в дебюте сепсиса чаще всего наблюдается у пожилых пациентов, при выраженной полиморбидности, при тяжелой ИБС, СД и алкоголизме. В ряде ситуации тахипноэ становится первым симптомом.
Обращает на себя внимание немотивированность одышки. Терапевт, осматривая пациента, не видит очевидной причины для возникновения одышки, расширяет диагностический поиск, анализируя вероятность ТЭЛА и пневмонии. В ситуациях, когда очевидного подтверждения этим предположениям нет, а лихорадка остается необъясненной, можно обсуждать дебют сепсиса. У пожилых пациентов сепсис может проявиться симптомами энцефалопатии, дезориентацией, спутанностью сознания. Анализируя такого пациента, важно помнить, что при сепсисе в дебюте болезни никогда не появляется неврологический дефицит, а у пациентов с уже имевшейся очаговой патологией неврологический дефицит может усилиться.
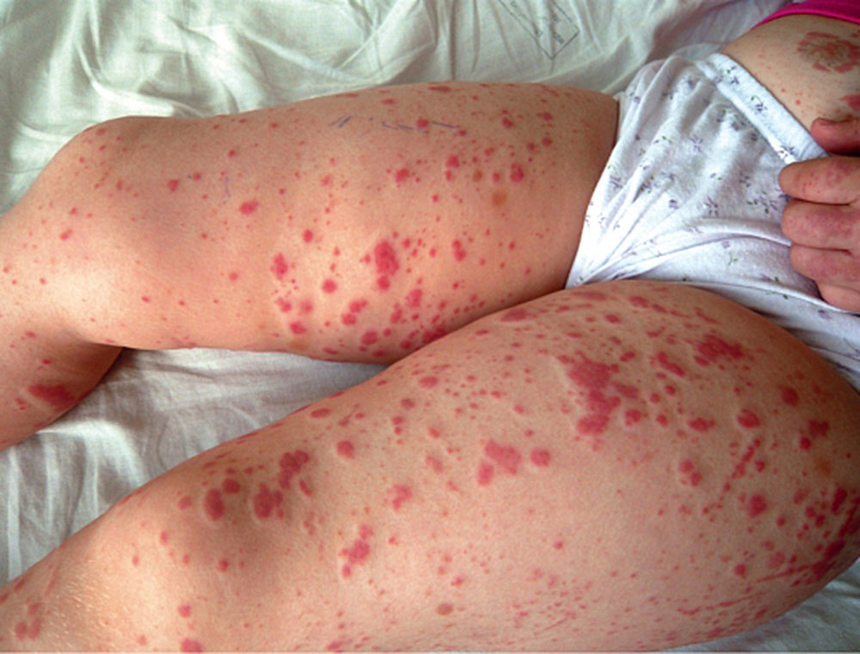
ДВС-синдром различной выраженности развивается довольно часто. Метастазирование возбудителя сепсиса, инфекционного агента, в кожу и подкожную клетчатку приводит к развитию геморрагической сыпи. В ряде ситуаций на этом фоне возможно быстрое развитие флегмоны. Характер сыпи имеет диагностическое значение.
• Петехиальная геморрагическая сыпь характерна для менингококка и стафилококка. Развитие петехиальной геморрагической сыпи для другой флоры маловероятно. Геморрагии могут быть также в конъюнктиву глаз, слизистые оболочки ротовой полости. Их осмотр - обязательная процедура.
• Появление пузыря над зоной некроза кожи, а затем развитие язвы наблюдается у больных нейтропенией. Сепсис в такой ситуации часто вызван Pseudomonas aeruginosa.
• Сливная эритема и, как правило, шелушение кожи в зоне эритемы характерны для Staphylococcus aureus.
Часто происходит образование стрессорных язв желудка и холестатической желтухи, возможно развитие холангита, что всегда сопровождается ростом ЩФ.
Для сепсиса обязательно прогрессирование анемии за счет гемолиза и токсического поражения красного костного мозга, характерны нейтрофилез со сдвигом влево, снижение уровня альбумина и рост уровня глобулинов, повышение лактата в крови, геморрагическая сыпь, практически обязательно увеличение печени и селезенки, отсевы (метастазы инфекции).
ДВС-синдром при сепсисе. При сепсисе система гемостаза подвергается воздействию липополисахаридами бактерий и эндотоксином. В этом контексте становится важным факт влияния ударных доз бактерицидных антибиотиков, вызывающих одномоментное массивное поступление в кровь токсинов из разрушенных бактериальных тел. В ходе такого воздействия развивается гиперкоагуляция - 1-я фаза ДВС-синдрома. В клинической картине чаще всего обращают внимание и регистрируют следующую фазу ДВС-синдрома, замечая в клинических анализах крови снижение количества тромбоцитов и уровня фибриногена, констатируя у пациента начало ДВС-синдрома. На этом этапе появляются геморрагические петехии, которые могут иметь сливной характер. В случае дальнейшего снижения количества тромбоцитов и фибриногена развивается дефибриногенемия крови, и вероятность летального профузного кровотечения резко возрастает.
Таким образом, терапевт должен предполагать сепсис, только убедившись, что имеет место системность проявлений, доминирует симптом интоксикации, четко проявляется анемия. Предположение требует многократных подтверждений (!). Геморрагическая сыпь - всего лишь один из симптомов сепсиса. Размещение анализа клинических особенностей сепсиса и диагностических проблем в предыдущем разделе имеет больше формальный характер и методологически навряд ли оправдано. Однако нам показалось, что размещение этой информации в начале главы облегчает усвоение материала в целом, так как к особенностям развития сепсиса мы будем обращаться многократно в других подразделах главы, где сепсис уже не будет анализироваться так подробно.
Еще одно инфекционное заболевание, при котором может развиться геморрагическая пурпура, - инфекционный эндокардит (ИЭ). У врачей прошлых поколений ИЭ считался образцом «терапевтического» сепсиса. Инфекционный эндокардит возникает вследствие колонизации клапанов сердца, пристеночного эндокарда, эндотелия сосудов патогенными микроорганизмами. Клиническая картина острого ИЭ неотличима от клинической картины острого сепсиса, однако появление шумов при аускультации сердца - надежный маркер формирования клапанных пороков сердца. Терапевт должен обратить внимание на тот факт, что в последние годы значительно чаще стал встречаться дебют болезни стертого характера, когда болезнь проявляется не выраженной интоксикацией, лихорадкой и быстроразвивающимся полиорганным поражением, а, напротив, невыраженной лихорадкой и невыраженной интоксикацией. Доминирующими стали жалобы на слабость, потерю массы тела, что очень затрудняет диагностический поиск. Чаще всего, как показывает опыт, больной обследуется в этот период по программе онкопоиска, и только проявление клапанной патологии позволяет изменить диагностическую концепцию. Во многом эта ситуация могла бы быть изменена в лучшую сторону, если бы аускультация сердца выполнялась бы тщательнее и на более высоком профессиональном уровне, - ведь хорошо известно, что у 85% больных шум митральной, аортальной и трикуспидальной недостаточности можно услышать уже на ранней стадии болезни. Типичные для ИЭ геморрагическая петехиальная сыпь, ГН, гепатоспленомегалия развивается в дебюте болезни у 30-40% пациентов.
Таким образом, роль аускультации сердца в диагностике ИЭ невозможно переоценить. Опыт работы в многопрофильной терапевтической клинике показывает, что ИЭ при формировании диагностической концепции следует подозревать:
• если у пациента появляется новый шум в известной ранее аускультативной картине сердца, свидетельствующий о формировании недостаточности клапана;
• появились эмболии, особенно рецидивирующие, как в малый, так и в большой круг кровообращения при отсутствии очевидного источника;
• во всех случаях появления лихорадки у пациентов с установленными девайсами или искусственными клапанами;
• во всех случаях появления лихорадки, если из анамнеза известно о перенесенном ранее ИЭ;
• во всех случаях диагностированных врожденных пороков сердца;
• при появлении лихорадки после проведения диагностических или иных процедур, предполагающих бактериемию, особенно в случаях, когда не проводился профилактический прием антибактериальных препаратов. Речь в первую очередь идет о стоматологических мероприятиях.
В дебюте болезни, помимо очевидных симптомов интоксикации и системного воспаления, терапевту необходимо целенаправленно осуществить поиск гемодинамического синдрома, обусловленного формированием клапанной недостаточности либо формированием сочетанного порока сердца, тромбоэмболического синдрома, обусловленного эмболами с вегетацией на клапанах в сосуды мозга, кишечник, селезенку, почки, сетчатку глаза, легкие, синдрома аутоиммунного поражения, характерного для ИЭ развития ГН, миокардита, гепатита, васкулита.
Итак, самым частым проявлением дебюта болезни в современной клинической картине ИЭ, которая разительно отличается от клинических проявлений, описанных в начале века W. Osler и многократно тиражированной в последующие годы, стала стертая клиническая картина, в которой преобладает лихорадка (самое частое проявление дебюта болезни (90-95%)), шумы в сердце встречаются примерно у 9 из 10 пациентов, проявление интоксикации у каждого второго, геморрагии: петехеальная сыпь, сливная геморрагическая сыпь, геморрагии в ногтевом ложе - суммарно у каждого 5-го пациента. Осмотр пациента, выполненный терапевтом на профессиональном уровне, имеет большое значение для диагностического поиска.
Следует целенаправленно искать:
• петехии на коже, сочетание петехий и аускультативной картины клапанных пороков диагностически значимо;
• геморрагии в ногтевом ложе, которые приобретают диагностическую ценность при возникновении совместно с аускультативной картиной патологии клапанов сердца;
• пятна Джейнвея, располагающиеся на ладонных поверхностях и кончиках пальцев, являющиеся признаком васкулита, типично для ИЭ развитие некроза в их центре;
• пятна Рота - геморрагии на глазном дне, отличительной особенностью которых является интактный центр.
В современной клинической практике пятна Рота и Джейнвея встречаются крайне редко, но очень часто их отсутствие приводится в качестве аргумента против ИЭ. Оправданно применение проб щипка и жгута, они, как правило, положительны у пациентов с инфекционным эндокардитом.
Пальпация селезенки важна: ее увеличение фиксируется примерно у 40% больных, но это поздний признак болезни. Известно, что селезенка увеличивается в том числе и из-за многочисленных эмболических инфарктов.
С особой тщательностью следует проводить аускультацию сердца, уделяя внимание анализу амплитуды звучности I тона на 1-й точке аускультации. Его ослабление - достоверный маркер увеличения объема ЛЖ, в основе которого лежит не только гемодинамическая причина, но и присоединение аутоиммунного миокардита. Появление систолического шума на 1-й точке аускультации сердца и диастолического шума на 5-й и 2-й точках свидетельствует о формировании недостаточности митрального и соответственно аортального клапанов. Поражение трехстворчатого клапана длительное время не приводит к появлению систолического шума. Появление шума совпадает с манифестом недостаточности кровообращения, в первую очередь с увеличением печени и формированием отеков. Не только регистрация шума, но и мониторинг его звучности имеет значение. Усиление шума свидетельствует о выраженной и продолжающейся деструкции створок, что требует срочной консультации хирурга для решения вопроса о проведении хирургического лечения. Ослабление шума - не менее тревожный симптом, так как возникает либо из-за увеличения объема вегетаций, либо из-за быстрого роста на вегетациях тромботических масс. ЭхоКГ-диагностика должна осуществляться только динамически, но не разово (!). Когда терапевт сформировал диагностическую концепцию и с большой долей уверенности считает, что у пациента ИЭ, при выборе эмпирического антибактериального препарата следует учесть, что вторичный ИЭ у пациента с естественными клапанами чаще всего вызывается зеленящим стрептоккоком. При формировании ИЭ у пациента с опухолью толстой кишки наиболее вероятный возбудитель - S. bovis, при СД наиболее вероятна S. аgalactiсae, в ранний период после протезирования клапана наиболее вероятный возбудитель - коагулазонегативный стафилококк. Итак, главной отличительной особенностью ИЭ является быстрое присоединение к лихорадке проявлений НК, одышки, стойкой тахикардии и эмболического синдрома. Правильно выбранная антибактериальная терапия в подавляющем большинстве случаев уже к концу 10-14-го дня приводит к стойкому снижению или нормализации температуры тела. Сохранение температурной реакции, скорее всего, свидетельствует о наличии отсевов, возможно, об абсцедировании или формировании фистулы, требует исключения присоединения вторичной инфекции либо анализа правильности проводимой антибактериальной терапии. Нормализация температурной реакции ни в коем случае не означает исцеления пациента - у больного сохраняются изменения клапанов, миокарда и клубочков почек. Как правило, к 7-10-му дню выполнена ЭхоКГ и произведен анализ размеров вегетаций. Знание размеров вегетаций необходимо для принятия правильного решения о месте наблюдения пациента - в хирургическом или терапевтическом стационаре. Если размер вегетаций на аортальном или митральном клапане больше 10 мм, был эпизод эмболии или имеется прогрессирующая НК, отмечаются признаки персистирующей инфильтрации, верифицирован абсцесс или размер вегетации превысил 15 мм, то пациент подлежит немедленному хирургическому лечению. Самая частая локализация эмболического поражения - головной мозг.
С классической клинической картиной острого сепсиса протекает и менингококковый сепсис. Уже в раннем дебюте болезни появляется доминирующий синдром - головная боль и ригидность затылочных мышц. В редких случаях в дебюте фиксируют судорожный синдром, однако у большинства пациентов (примерно у 2/3) в этот период на коже отмечается петехиальная сыпь. Молниеносные формы хронического сепсиса, как правило, не попадают в поле внимания терапевта, так как потеря сознания пациентом предопределяет его госпитализацию в реанимационное отделение. В ситуациях, когда течение сепсиса не столь драматично, диагностика менингеального синдрома не вызывает сложности. Редко в дебюте болезни развивается синдром Уотерхауза-Фридериксена - менингококцемия с сосудистым коллапсом, в основе которого лежит кровоизлияние в кору надпочечников, реже - ее ишемия.
Внешний вид высыпаний на коже важен для диагноза. Значительное количество петехий возникает в первые же часы болезни, бросается в глаза четкая тенденция к слиянию и образованию кровоизлияний. Образование геморрагической сыпи происходит всегда на фоне высокой лихорадки и стойкого снижения АД. Важнейшее лечебное мероприятие в этот период - заместительная терапия, ее отсутствие приводит к летальному исходу через сутки. С учетом того, что встречаемость менингококковой инфекции составляет 3 на 100 000 населения, а 2/3 случаев приходится на детей, важно помнить, что источником заболевания является больной или бактерионоситель, а механизм передачи - воздушно-капельный. Наибольшую опасность представляют больные с катаральными явлениям в носоглотке. Следовательно, при сборе анамнеза важно выяснить, есть ли в семье дети, посещающие детский сад, не появились ли катаральные явления у членов семьи. Существенно чаще, чем менингококковый менингит, встречается пневмококковый. В этом случае также возможно развитие тяжелого течения и коллапса. Правильный и полноценный осмотр пациента с лихорадкой, включающий в себя оценку ригидности затылочных мышц, практически исключает диагностическую ошибку. Диагноз подтверждают люмбальной пункцией.
Помимо трех основных инфекционных причин развития лихорадки с геморрагическими механизмами существуют крайне редко встречаемый синдром Черджа-Стросс, воспалительно-аллергическое поражение мелких сосудов - капилляров, венул, артериол, описанное впервые в 1951 г. у 13 пациентов, имевших сочетание бронхиальной астмы и гиперэозинофилии. В настоящее время это заболевание рассматривается как аллергический ангиит. Встречаемость составляет 1 на 1 млн населения. Этот синдром рассматривается в данной главе, так как у большинства пациентов отмечаются лихорадка и геморрагическая петехиальная сыпь. Отличительной особенностью синдрома является сочетание полисистемного поражения кожи, легких, сердца, ЦНС, желудочно-кишечного тракта (ЖКТ), почек с выраженной эози-нофилией. Клиническая картина всегда напоминает узелковый периартериит. Большую диагностическую роль играет сбор анамнеза. Известно, что дебют болезни всегда начинается с долгого и безуспешного лечения аллергического ринита, симптомов обструкции носовых ходов, часто полипоза слизистой оболочки носа, затем наступает черед выраженного увеличения количества эозинофилов (до 80%) с присоединением тяжелых приступов удушья, бронхиальной астмы и кровохарканья, длительной лихорадки, миалгии и быстрой потери ТМТ. Часто на рентгенограммах фиксируются эозинофильные облака и эозинофильный плеврит. Через 1-2 года в клинической картине начинают доминировать проявления полиорганной патологии, обусловленные васкулитом: коронарит с развитием ОИМ, полиневропатия, невропатия зрительного нерва, геморрагический инсульт, эпилептические приступы, ЖКТ-кровотечения. Поражения почек - редкое проявление болезни, что позволяет исключить целый ряд других болезней при осмотре пациента. В 80% причиной смерти является быстропрогрессирующая НК, развивающаяся, несмотря на активную глюкокортикоидную терапию. В типичных ситуациях диагностика не представляет сложностей. В основе диагностической концепции всегда лежит гиперэозинофилез. Сотрудница нашей клиники наблюдалась на протяжении трех с небольшим лет и весь период наблюдения находилась на глюкокортикоидной терапии. Диагноз был поставлен сравнительно быстро на основании анализа биологического материала биоптата кожи в месте геморрагической петехиальной сыпи. Гормональная терапия привела к снижению количества эозинофилов. Однако приступы бронхиальной астмы оставались частыми, что привело к инвалидности и смене места работы. На фоне обычного простудного заболевания развились интенсивные загрудинные боли (посмертно верифицировали коронарит) и развилась фибрилляция желудочков. Это наблюдение показывает, что прогноз остается всегда очень тяжелым.

Везикула (пузырек) - первичный элемент сыпи, поверхностно выступающее над уровнем кожи, наполненное серозной жидкостью образование размером до 5 мм.
Несколько фактов истории могут привлечь внимание терапевта, работающего со взрослым населением. В начале XX в. в Испании была зафиксирована эпидемия миалгии (причина оставалась неясной многие годы). В первой половине ХХ в., в 1948 г., в городе Коксаки (США) зафиксирована эпидемия серозного менингита. Из фекальных масс больных детей был получен вирус, названный в честь города Коксаки. Оба заболевания обусловлены одним вирусом. Передача вируса - либо воздушно-капельным, либо фекально-оральным способом. Вирус представлен двумя типами: тип А - преимущественное поражение слизистых оболочек и кожи приводит к развитию серозного менингита, везикулярного стоматита, геморрагического конъюнктивита; тип В поражает плевру, миокард, гепатоциты. Дебют болезни всегда острый, сопровождающийся выраженной лихорадкой. Такие клинические формы, как гриппоподобная, проявляющаяся трехдневной лихорадкой, энтеровирусная экзантема, проявляющаяся везикулярной сыпью на руках, ногах, голове, ротовой полости, герпетическая ангина, проявляющаяся везикулярной сыпью в ротоглотке, геморрагический конъюнктивит, кишечная форма, проявляющаяся диареей, не вызывают сложности в диагностике, особенно с учетом эпидемиологического анамнеза и возраста больного. Полиомиелито-подобная форма с учетом тяжести и остроты развития симптомов изначально попадает в поле зрения неврологов и инфекционистов.
Значительные сложности у терапевта может вызвать эпидемическая миалгия - болезнь Борнхольма, вызываемая вирусом Коксаки В, - типичная для взрослого населения. Болезнь всегда имеет заметный дебют: развиваются выраженный болевой синдром в разных группах мышц, гектическая лихорадка, ознобы и многократная рвота (!). Через несколько часов боль локализуется в мышечных группах верхней половины туловища, боль носит приступообразный характер, может усиливаться при движении. Практически у всех в той или иной степени происходит нарушение внешнего дыхания из-за поражения диафрагмы - дыхание частое и поверхностное. Боль и поверхностное дыхание позволяют терапевту предположить плеврит. На что очень важно обратить внимание, проводя дифференциальный диагноз, - шум трения плевры при болезни Борнхольма никогда не выслушивается, а в остром периоде развития плеврита - это основной признак. Надавливание фонендоскопом на грудную клетку не приводит к появлению характерных шумов, что является обязательным признаком плеврита. В обычной ситуации сухой плеврит перестает проявляться болью через несколько часов, так как возникает выпот. При болезни Борнхольма выпота в плевральной полости не бывает. Для плеврита не характерна большая длительность болевого симптома. Продолжительность болей до 2-3 дней типична для болезни Борнхольма. Боль носит приступообразный характер до 10-15 мин, затем ослабевает и вновь начинается через 60-180 мин. Боль всегда на фоне лихорадки. Через 2-5 дней клиническая картина стихает, но у половины больных отмечается вторая волна лихорадки, которая представляет большую сложность в диагностике.
Не меньшие диагностические проблемы возникают при локализации боли в брюшной стенке, что встречается намного реже и требует дифференциальной диагностики с острым животом. Примерно у 1/3 больных отмечаются гиперемия зева, увеличение ЛУ, преимущественно на шее, и везикулярная сыпь.
К числу относительно редких проявлений болезни у взрослых относятся миокардит и перикардит с сопутствующим коронаритом. Типичная картина острого перикардита развивается на фоне высокой лихорадки и ознобов (дифференциальный диагноз перикардитов представлен в главе «Перикардит»). В этой ситуации в основе диагностического поиска терапевта лежит оценка эпидемиологического анамнеза, что ускоряет принятие решения и понимание того, что энтеровирусная инфекция поражает не только детей, но и взрослых, в чем могли убедиться врачи, наблюдавшие эпидемию, вызванную вирусом Коксаки на пляжах Турции 2017 г.
Эритема - аномальная локальная гиперемия кожи. Одна из самых распространенных форм - узловатая эритема. Узловатая эритема - это воспалительное изменение кожного покрова и подкожных сосудов, имеющее аллергический генез и проявляющееся образованием плотных узлов. Диагностика узловатой эритемы не представляет сложности, она заметна при визуальном осмотре.
Проводя дифференциальную диагностику узловатой эритемы, необходимо знать, что причиной ее развития является целый ряд заболеваний:
• заболевания, обусловленные стрептококковой инфекцией, - ангина, скарлатина;
• туберкулез;
• иерсиниоз;
• саркоидоз;
• колит (редко).
Важная особенность эритематозных узлов - болевой синдром, проявляющийся спонтанно в зоне увеличенных узлов, усиливающийся при пальпации. Окраска узла меняется, примерно соответствуя изменениям цвета синяка, превращаясь в итоге в зеленовато-желтую. Чаще всего узлы возникают на голенях (передняя поверхность) и носят симметричный характер, но могут возникать повсюду, где есть подкожный жировой слой, например на бедрах и ягодицах.
Появление узловатой эритемы, как правило, острое, сопровождается лихорадкой, недомоганием. Довольно часто отмечается озноб. В 60-70% случаев появляются боли в суставах, скованность и припухлость. Суставной синдром всегда симметричен и поражает крупные суставы.
Временной цикл существования увеличенных узлов составляет примерно 2-3 нед, после чего происходит полное исчезновение узлов и на их месте формируется зона гиперпигментации и шелушения. Появление и исчезновение кожных клинических проявлений происходит параллельно с артралгиями. Легко видеть, что диагностика узловатой эритемы в практике терапевта не вызывает сложностей, но требует всегда проведения диагностического поиска причин, которые могли привести к ее возникновению. В первую очередь необходимо исключить туберкулез, саркоидоз и иерсиниоз.
Иерсиниоз - это типичная антропозоонозная кишечная инфекция. Резервуар - грызуны и домашний скот, путь передачи - фекально-оральный. Jersinia enterocolitica хорошо переносит снижение температуры до 4-6 °С, следовательно, продолжают размножаться в бытовых холодильниках, так же легко переносят замораживание и последующее оттаивание. Эти данные важны для терапевта, который в ходе сбора анамнеза должен уточнить употребление продуктов с неполным циклом обработки, хранение продуктов в местах, доступных грызунам, например в подвалах. Дебют болезни практически всегда острый с лихорадки, достигающей 38-40 °С, ознобов, симптомов интоксикации, артралгии и миопатии. Выраженная лихорадка длится до 10 дней, при гастроинтестинальной форме проявляется диареей, болью и острым иерсиниозным аппендицитом. Если лихорадка продолжается дольше, следует предполагать генерализованную форму, чаще всего проявляющуюся пневмонией, сепсисом, гепатитом и менингитом, гепатолиенальным синдромом. В реальной практике в подавляющем большинстве случаев отмечается гастроинтестинальная форма болезни. По своему клиническому проявлению она не отличается от других инфекционных поражений кишечника. Навести на мысль о возможном иерсиниозе помогают сбор анамнеза и наличие узловатой эритемы. Подтверждает предположение экспресс-анализ титра антигенов возбудителя. Реальные диагностические сложности возникают при развитии генерализованной формы болезни. В этой ситуации диспепсические явления, возникшие в дебюте болезни, как правило, исчезли, лихорадка сохраняется более 10 дней, достигает очень высоких цифр, выражена артралгия, примерно каждый второй пациент отмечает боль в животе. Частые консультации хирургов приводят нередко к эндоскопическому диагностическому обследованию и подчас к удалению аппендикса, чему способствует самая частая локализация боли справа внизу живота, у 2/3 больных удается пропальпировать увеличенные печень и селезенку. Клиническая картина становится трудно интерпретируемой, доминирует необъясненная полиорганность поражения. Значительная часть таких пациентов попадает в терапевтическое отделение с направительным диагнозом ЛНГ. Отсутствие диареи, неясность диагноза, лихорадка приводят к этому ошибочному решению. Примерно у половины больных повторный сбор анамнеза и осмотр позволяют выявить узловатую эритему и заподозрить иерсиниоз. У другой половины больных диагноз остается долгое время неясным, проводится дифференциальная диагностика с сепсисом, клинический эффект наступает при начале терапии фторхинолонами, а ретроспективная лабораторная диагностика и консультация с инфекционистом позволяют в редких случаях поставить ретроспективно правильный диагноз. Вылеченные в остром периоде болезни пациенты нередко попадают в поле внимания терапевта через 3-4 нед, когда развивается вторичная форма иерсиниоза. Для вторично-очаговой формы характерно развитие полиартрита, поражающего суставы стоп и кистей. Клиническая картина сохраняется 2-3 мес. У абсолютного большинства пациентов, перенесших иерсиниоз, отмечается стойкая астения.
Таким образом, иерсиниоз - нередкая проблема при проведении дифференциальной диагностики лихорадки неясного генеза. В типичных случаях правильно собранный анамнез и профессионально выполненный осмотр тела, в ходе которого выявляется узловатая эритема, позволяют быстро и с высокой вероятностью предположить диагноз.
При генерализованной форме диагностический процесс всегда очень сложный. В этой ситуации оправдан консилиум с участием инфекциониста. Материалы, представленные выше, убеждают, что распознавание элементов сыпи позволяет во многом упростить диагностику лихорадок. Следует помнить, что лихорадка, сопровождающаяся кожными высыпаниями, встречается довольно часто, как правило, свидетельствует о инфекционном процессе и требует оперативности в принятии диагностического решения.
Материал по теме:
Лихорадка, сочетающаяся с увеличением лимфатических узлов и селезенки.
Лихорадка, сочетающаяся с артритами.
09.05.2022 | 21:00:46