Острый бронхит. Причины, классификация острого бронхита. Клиника, диагностика и лечение острого бронхита.
Раздел:
Статьи
/ Общая врачебная практика.
/ Пульмонология.
/ Острый бронхит. Причины, классификация острого бронхита. Клиника, диагностика и лечение острого бронхита.
Содержание
Введение
Эпидемиология
Этиология и патогенез
Классификация
Клиническая картина
Диагностика острого бронхита
Дифференциальная диагностика
Лечение острого бронхита
Течение заболевания, исход и прогноз
Острый бронхит (ОБ) - самолимитирующее заболевание, обусловленное острым полиэтиологическим воспалением слизистой бронхиального дерева, проявляющееся кашлем продолжительностью до 2-3 нед с мокротой или без нее и общими симптомами интоксикации.
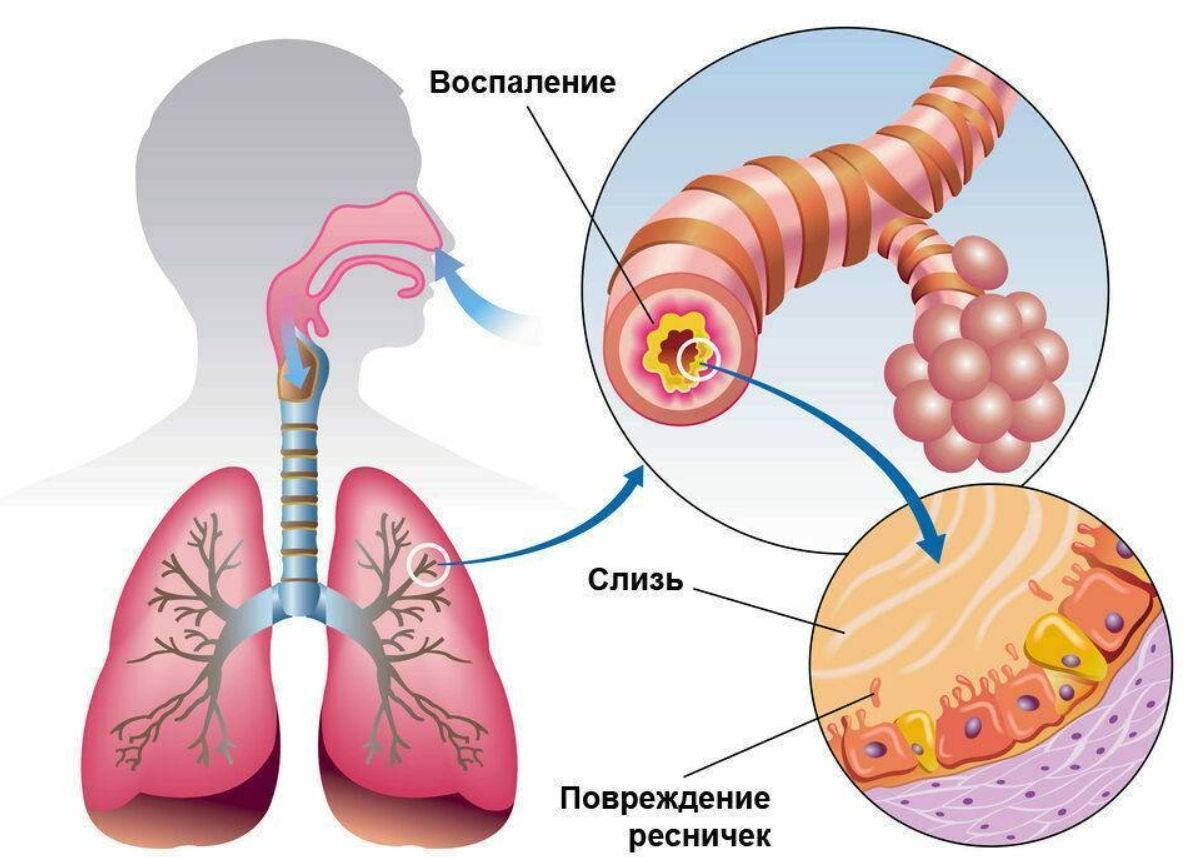

Эпидемиология острого бронхита неотъемлемо связана с другими острыми респираторными заболеваниями, в частности с вирусной патологией, в связи с этим число больных зависит от сезонности. Достоверная статистика ОБ затруднена в связи с тем, что часто диагноз острый бронхит подменяется диагнозом ОРВИ. Заболеваемость острым бронхитом среди взрослого городского населения в России составляет в среднем 8,4 обращения/1000 человек. В популяции средняя общая заболеваемость составляет около 5%. Основной пик заболеваемости приходится на осенне-зимний период, когда в определенных коллективах (детских садах, школах, вузах и т.д.) заболеваемость может достигать 40%.
Факторами риска развития ОБ являются:
■ аллергические заболевания [в том числе бронхиальная астма (БА), аллергический ринит (АР), аллергический конъюнктивит];
■ гипертрофия носоглоточных и нёбных миндалин;
■ иммунодефицитные состояния;
■ курение (в том числе пассивное);
■ пожилой и детский возраст;
■ воздушные поллютанты (пыль, химические агенты);
■ переохлаждение;
■ очаги хронических инфекций верхних дыхательных путей (ДП).
Острый бронхит является полиэтиологическим заболеванием и может вызываться как инфекционными, так и неинфекционными факторами. В табл. 1.1 представлены основные этиологические факторы.
Таблица 1.1. Этиология острого бронхита
| Этиология | Этиологический фактор |
| Вирусная | Вирусы гриппа А и В, парагриппа, респираторный синцитиальный вирус, корона-вирус, аденовирус, метапневмовирус, бокавирус, риновирусы |
| Бактериальная | Mycoplasma pneumoniae, Chlamydia pneumoniae, Bordetella pertussis, Bordetella parapertussis |
| Неинфекционная | Токсико-химические факторы (пары кислот, угарный и сернистый газы, пары аммиака и бензина и др.). Физические факторы (холодный и горячий воздух). Аллергические факторы (бытовые, пыльцевые, эпидермальные и др.) |
Основная этиология острого бронхита - вирусная, на нее приходится 90-95% всех случаев заболевания, только 5-10% - на остальные факторы, включая бактериальные. Наиболее часто встречаются микоплазменные и хламидийные бронхиты. Однако следует помнить, что как вакцинированные, так и переболевшие коклюшем, в связи с угасанием иммунитета, могут повторно заболеть в облегченной форме с клинической картиной бронхита. Этиологическая роль пневмококка, гемофильной палочки и моракселлы не доказана.
В патогенезе острого бронхита выделяют острую стадию, непосредственно связанную с попаданием возбудителя заболевания на эпителий слизистой бронхов, что приводит к активации клеток воспаления и высвобождению цитокинов. Данная стадия длится от 1-5 сут после инфицирования. Вторая стадия - затяжная - характеризуется формированием транзиторной гиперреактивности слизистой трахеобронхиального дерева. Предполагается, что формирование бронхиальной гиперчувствительности может возникать в связи с дисбалансом тонуса адренергической и холинергической вегетативных систем, который сохраняется в течение 1-3 нед.
В развитии ОБ играют роль следующие патофизиологические механизмы:
■ снижение эффективности факторов местной иммунологической защиты;
■ нарушение функции мукоцилиарного клиренса слизистой бронхов. Нарушения в механизмах нервной и гуморальной регуляции приводят к нарушению:
■ вязкости бронхиального секрета;
■ содержания лизоцима, секреторной фракции иммуноглобулина класса A (IgA) и сульфатов.
Основной путь инфицирования слизистой бронхов - воздушно-капельный, но возможны гематогенный и лимфогенный пути проникновения инфекции и токсических веществ. Наибольшей тропностью к эпителию ДП и токсическим повреждением слизистой бронхов обладают вирусы гриппа. Известно, что вирусы гриппа приводят к гибели ресничек эпителия ДП, нарушают трофику бронхов за счет поражения нервных проводников. Под влиянием вируса гриппа угнетается фагоцитоз, нарушается местная иммунологическая защита, в результате чего активируется бактериальная флора, находящаяся в верхних ДП и ганглиях.
Общепринятой классификации острого бронхита не существует.
■ По этиологии:
- вирусный;
- бактериальный;
- аллергический;
- токсический;
- ожоговый.
■ По характеру воспаления слизистой оболочки (СО) бронхов:
- катаральный (поверхностное воспаление);
- отечный (с отеком слизистой бронхов);
- гнойный (гнойное воспаление).
■ По локализации ОБ подразделяется на дистальный и проксимальный. Кроме того, клинически выделяется
форма неосложненного ОБ и осложненного ОБ (бронхиальная обструкция).
В клинической картине ОБ вирусной этиологии можно выделить два основных симптомокомплекса: интоксикационный и респираторный. Клиническая картина будет характеризоваться особенностями вызвавшего ОБ вируса. В острую стадию интоксикационный синдром проявляется общей слабостью, чувством «ломоты» в теле, могут возникать боль в мышцах ног, повышенная потливость, познабливание или озноб, субфебрильная или фебрильная
температура тела, иногда при трахеобронхите температура тела может оставаться нормальной. Респираторный синдром в остром периоде проявляется грубым, звучным, нередко «лающим» и приступообразным кашлем, который в первые 2-3 дня чаще бывает непродуктивным или с отделением незначительного количества трудноотделяемой мокроты. Нередко в этот период кашель сопровождается чувством боли и «саднения» в горле и за грудиной, охриплостью голоса. На 2-3-й дни болезни кашель становится продуктивным с отделением слизистой или слизисто-гнойной мокроты. Иногда на всем протяжении заболевания кашель может оставаться непродуктивным. У некоторых больных при возникновении бронхиальной обструкции возможно появление чувства заложенности в груди и одышки, значительно усиливающейся при физической нагрузке. Во второй стадии ОБ - затяжной - основным клиническим проявлением болезни является кашлевой синдром, который может сохраняться до 2-3 нед. Отличительные особенности клинической картины бактериального острого бронхита указаны в табл. 1.2.
Таблица 1.2. Особенности клинической картины острого бронхита бактериальной этиологии
| Бактериальный возбудитель | Клинические проявления |
| Mycoplasma pneumoniae | Чаще встречается в замкнутых организованных коллективах молодых людей 16-40 лет. Выраженные слабость и потливость, миалгия, артралгия, лимфаденопатия, длительный субфебрилитет. Боль в горле, осиплость голоса, затяжной малопродуктивный кашель до 6 нед |
| Chlamydia pneumoniae | Болеют в основном пациенты среднего возраста, 40-60 лет. Длительный субфебрилитет. Ринит, назофарингит, конъюнктивит, чаще сухой длительный кашель или кашель со слизистой мокротой |
| Bordetella pertussis | Могут болеть взрослые, до 5%, ранее в детстве привитые или переболевшие. Возможен субфебрилитет Возможен ринит, кашель спазматический, непродуктивный или со слизистой мокротой до 4-6 нед |
Диагноз ставится методом исключения и основывается на клинической картине.
Диагностика ОБ основывается на данных анамнеза, анализа эпидемиологической ситуации, а также на оценке этиологических факторов и клинических проявлений заболевания.
При неосложненном ОБ клинические проявления скудные. Осмотр, пальпация и перкуссия грудной клетки не выявляют отклонений от нормы, при аускультации легких возможно появление жесткого дыхания и иногда небольшого количества рассеянных сухих хрипов, выслушиваемых на фазе вдоха. При скоплении в бронхах жидкого секрета возникают незвучные влажные хрипы.
При осложненном бронхиальной обструкцией ОБ клинически выявляются все проявления синдрома бронхиальной обструкции: экспираторная одышка, усиливающаяся при физической нагрузке, свистящее дыхание, при аускультации легких рассеянные сухие свистящие и жужжащие хрипы на удлиненной фазе выдоха.
Лучевая диагностика, данные гемограммы обычно не изменены. Диагностическое значение имеет исследование мокроты на наличие и выраженность «гнойности», хотя характер мокроты не является достаточным предиктором бактериальной инфекции. Клинические признаки бронхиальной обструкции требуют исследования функции внешнего дыхания. Основным подтверждением наличия нарушения бронхиальной проходимости будет уменьшение объема форсированного выдоха за 1-ю секунду (ОФВ1).
При подозрении на бактериальную природу ОБ необходимо провести дополнительное обследование. В клинической практике чаще прибегают к серологическим методам диагностики [выявление специфических IgA, иммуноглобулинов класса G (IgG), класса M (IgM)], так как прямые методы довольно трудоемки и дорогостоящи.
При остром кашле наиболее важна дифференциальная диагностика между ОБ и внебольничной пневмонией (ВП). Важную роль в дифференциальной диагностике между этими заболеваниями играют лабораторные и инструментальные методы исследования. При проведении дифференциальной диагностики между ОБ и ВП стандартными лабораторными тестами являются определение повышения числа лейкоцитов в периферической крови по клиническому анализу (до 10,4×109/л и более) и избыточное содержание сывороточного С-реактивного белка (СРБ) (выше 150 мг/л), что достоверно свидетельствует о наличии пневмонии. Особое значение приобретает лучевая диагностика [традиционная рентгенография и компьютерная томография (КТ)] органов грудной клетки, назначение которой необходимо при подозрении на ВП, особенно у пациентов пожилого и старческого возраста. Дифференциально-диагностический ряд ОБ и других заболеваний представлен в табл. 1.3.
Таблица 1.3. Дифференциальные диагнозы острого бронхита
| Заболевание | Клинические признаки | Диагностика |
| Вирусная пневмония (ВП) | Локальные признаки инфильтрата в легком: усиление голосового дрожания, притупление перкуторного звука, влажные хрипы или крепитация | Лучевая диагностика (так как нет 100% чувствительности, предиктором является клиническая картина). Лабораторные методы: повышение лейкоцитов и СРБ |
| Острый синусит (ОС) | Дискомфорт, боль в области придаточных пазух, затек слизи в ДП | КТ придаточных пазух носа |
| Коклюш | Пароксизмальный кашель с характерным инспираторным «вскриком» и рвотой (без видимых причин) длительностью более 2 нед | Анализ эпиданамнеза (контакт с больным). Обнаружение Bordetella pertussis в мазках из носоглотки в катаральном периоде болезни и мокроте в спазматическом периоде. Положительная полимеразная цепная реакция |
| Аллергия | Упорный, приступообразный кашель (часто в ночные часы) без признаков интоксикации. Полное исчезновение симптомов болезни после элиминации аллергена | Аллергологический анамнез. Эозинофилия в крови и мокроте. Аллергологическое обследование |
| Бронхиальная астма (БА) | Приступообразное и волнообразное течение. Положительный эффект от β2-агонистов и глюкокортикоидов | Положительная медикаментозная проба на обратимость нарушения бронхиальной проходимости |
| Хроническая обструктивная болезнь легких (ХОБЛ) | Связь с длительным стажем курения, коробочный перкуторный звук | Стойкая необратимая или частично обратимая обструкция при спирографии, пульсоксиметрия |
| Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) | Изжога, кашель после обильного приема пищи, в положении лежа, облегчение при перемене положения, приеме антацидов | Эзофагогастроскопия. Суточная pH-метрия |
Лечение больных острым бронхитом в подавляющем большинстве случаев проводится в амбулаторных условиях. Госпитализации подлежат пациенты с тяжелой интоксикацией, с выраженными нарушениями бронхиальной проходимости и признаками дыхательной недостаточности и наличием тяжелой сопутствующей легочной или иной патологии [СД, ИБС, артериальная гипертензия (АГ), хроническая болезнь почек (ХБП) и др.]. Тактика лечения приведена в табл. 1.4.
Таблица 1.4. Тактика ведения пациента с острым бронхитом в амбулаторных условиях
| Мероприятия | Предпринимаемые действия |
| Общие назначения | Постельный режим, пребывание в тепле (независимо от темперы тела) - в первые дни болезни. Обязательное прекращение курения табака, максимально исключить контакт с любыми аэрополлютантами (химические вещества, пыль). Питание дробное и частое, до 4-6 раз в день, пища легкоусвояемая, щадящая, в тепловом режиме, с исключением раздражающих продуктов. Обильное питье до 2-2,5 л различной жидкости в теплом виде (при отсутствии противопоказаний) |
| Лекарственные назначения Терапевтическая тактика при ОБ - это сочетание этиотропных, патогенетических и симптоматических препаратов, зависящее от этиологического фактора, выраженности общих симптомов, характера мокроты, отсутствия или наличия бронхиальной обструкции | Нестероидные противовоспалительные препараты (НПВП) [снижают повышенную температуру тела, улучшают общее состояние и самочувствие больных, уменьшают головную боль (ГБ), чувство ломоты в теле и обладают противовоспалительным действием], табл. 1.5 Управление кашлем - противокашлевые или отхаркивающие в зависимости от характера кашля. Противокашлевые препараты назначаются в первые дни болезни. Изнуряющий непродуктивный кашель при ОБ обусловлен гиперреактивностью и/или трахеобронхиальной дискинезией (табл. 1.6). Через 2-3 дня кашель становится продуктивным - показание для назначения мукоактивных препаратов (табл. 1.7) Этиотропная терапия. Противовирусная терапия проводится только в случае ОБ, ассоциированного с вирусом гриппа. Антибактериальная терапия при неосложненном ОБ назначается только при доказанной бактериальной этиологии заболевания - коклюш, микоплазма или хламидия (табл. 1.8) Бронхиальная обструкция - назначение бронходилататоров короткого действия |
Таблица 1.5. Препараты анальгезирующего и антипиретического действия
| Препарат | Направленность действия | Суточная доза |
| Парацетамол* | Блокирует синтез простагландинов в центральной нервной системе (ЦНС) за счет угнетения циклооксигеназы (ЦОГ) 1-го и 2-го типов, воздействуя на центры боли и терморегуляции. Умеренно выраженное противовоспалительное действие. Обладает слабым эффектом, противовоспалительным, мембраностабилизирующим действием, стимулирует пролиферацию Т-лимфоцитов | Через 1-2 ч после еды 0,5-1,0 г до 4 р/сут. Максимальная суточная доза 4,0 г |
| Ибупрофен | Угнетает ЦОГ 1-го и 2-го типов, нарушает метаболизм арахидоновой кислоты, уменьшает количество в очаге воспаления, подавляет экссудативную и пролиферативную фазы воспаления | 0,2-0,4 г 3-4 р/сут. Максимальная суточная доза 1,2 г |
| Мелоксикам | Селективный ингибитор ЦОГ-2. Оказывает выраженное противовоспалительное, анальгетическое и антипиретическое действие | Общую суточную дозу следует принимать в один прием, во время еды, 7,5 мг, максимальная доза 15 мг |
* Предпочтение следует отдать парацетамолу, основными фармакологическими эффектами которого являются анальгезирующее, антипиретическое и умеренно выраженное противовоспалительное действия. Однако следует избегать назначения комбинированных препаратов симптоматического действия на основе парацетамола, неконтролируемый прием которых может привести к передозировке парацетамолом и поражению печени.
Таблица 1.6. Противокашлевые препараты
| Группа препаратов | Направленность действия | Препараты |
| Ненаркотические препараты центрального действия | Уменьшают возбудимость кашлевого центра. Не угнетают дыхательный центр. Не обладают седативным действием | Бутамират 20 мг × 3 р/сут |
| Препараты периферического действия | Блокируют периферические кашлевые рецепторы. Обладают местноанестезирующим действием. Не угнетают дыхание. Не провоцируют лекарственную зависимость и привыкание | Преноксдиазин 100 мг 3-4 р/сут. Леводропропизин 60 мг 3 р/сут |
Таблица 1.7. Мукоактивные препараты
| Группа препаратов | Направленность действия | Препараты |
| Муколитики | Прямое воздействие на секрет - разрывают дисульфидные связи гликопротеинов слизи | Ацетилцистеин 0,2 г × 2-3 р/день |
| Мукорегуляторы | Регуляция выработки секрета железистыми клетками - нормализация биохимического состава бронхиальной слизи | Карбоцистеин в начале лечения - по 0,75 г 3 р/сут, затем 1,5 г/сут в 3-4 приема |
| Поверхностно-активные и разжижающие средства | Стимуляция продукции сурфактанта - снижение адгезии секрета, местное муколитическое действие | Амброксол 30 мг 2-3 р/сут первые 2-3 дня, затем по 30 мг 2 р/сут |
| Отхаркивающие, мукокинетики | Стимуляция гастропульмонарного рефлекса - усиление активности мерцательного эпителия, усиление секреции бронхиальными железами | Препараты солодки, термопсиса, корня алтея, тимьяна. Гвайфенезин 200-400 мг вещества, 3-4 р/сут. Терпингидрат 0,25-0,5 г 2-3 р/день |
Таблица 1.8. Препараты этиотропного действия
| Группа препаратов | Направленность действия | Препараты |
| Антибактериальные препараты | Антибактериальные препараты при неосложненном ОБ назначаются только при доказанной бактериальной этиологии заболевания, такой как микоплазма, хламидия или бордетелла. Препараты эффективны против внутриклеточных микроорганизмов - микоплазм, хламидий, хорошо проникают в цитоплазму пораженной клетки, создают высокую концентрацию антибактериального вещества. В лечении коклюша эффективны антибиотики группы макролидов и тетрациклина | Макролиды. Азитромицин 500 мг/сут за 1 прием в течение 3 дней. Кларитромицин 250 мг 2 р/сут в течение 7 дней. Джозамицин 500 мг × 3 р/сут Респираторные фторхинолоны. Левофлоксацин 0,5 г 1 раз в день. Гемифлоксацин 0,32 г 1 раз в день. Моксифлоксацин 0,4 г 1 раз в день Тетрациклины. Доксициклин 200 мг/сут в 1-й день лечения, в последующие дни - по 100-200 мг/сут |
| Противовирусные препараты | Этиотропную противовирусную терапию следует проводить только в случае ОБ, ассоциированного с вирусом гриппа. Рекомендуются препараты двух групп: блокаторы М2-каналов и ингибиторы нейраминидазы | Блокаторы М2-каналов Ремантадин. Таблетки принимаются после еды. 1-е сутки - 100 мг 3 раза, во 2-е, 3-и сутки - 100 мг 2 раза, 100 мг на 4-й день Ингибиторы нейраминидазы. Осельтамивир 75 мг 2 р/день в течение 5 дней. Занамивир Порошок для ингаляций 5 мг. По 2 ингаляции 2 р/день (20 мг) в течение 5 дней |
Явление гиперреактивности, возникающее вследствие воспаления и участвующее в формировании бронхиальной обструкции при ОБ, доказательно успешно контролируется β2-агонистами короткого действия (сальбутамол, фенотерол), табл. 1.9.
Таблица 1.9. β2-Агонисты короткого действия
| Название препарата | Рекомендованные дозы |
| Сальбутамол | Аэрозоль для ингаляций дозированный 100 мкг/доза по 2 ингаляционных дозы до 4 раз в день. Аскорил* (таблетки, сироп) - активные ингредиенты: сальбутамол, бромгексина гидрохлорид, гвайфенезин по 1 таблетке 3 р/день; по 10 мл 3 р/день |
| Фенотерол | Таблетки 5 мг внутрь по 1-2 таблетки до 4 раз в день; аэрозоль 100 мкг по 2 дозы до 3-4 раз в день |
Продолжительность острого бронхита зависит от этиологии, реактивности защитных систем организма, тяжести заболевания и колеблется от 1-2 до 5-6 нед. По продолжительности патологического процесса выделяют остротекущий (не более 2 нед) и затяжной (до 1 мес и более), который, как правило, сопряжен с развитием бронхиальной обструкции. Если ОБ возникает у больного до 3 раз и более в течение года, то его следует расценивать, как рецидивирующий и выяснять причину. Нередко такой причиной является аллергия.
В большинстве случаев ОБ наблюдается полное выздоровление. Однако в случаях гнойного бронхита может остаться фиброзное утолщение бронхов, которое приводит, вследствие рубцового сужения, к формированию необратимого нарушения бронхиальной проходимости. Развитие обструктивного синдрома может приводить к затяжному течению острого бронхита и трансформации его в хроническую форму.
У некоторых больных после перенесенного острого трахеобронхита кашель (надсадный, «лающий», мучительный) может оставаться и беспокоить от 2 до 6 нед вследствие повышения чувствительности рефлексогенных зон СО бронхов к воздействию различных факторов. Приступы его могут провоцироваться любыми раздражающими воздействиями (низкая или высокая температура воздуха, резкие запахи, табачный дым и др.).
Острый бронхит может осложняться очаговой, реже долевой пневмонией, особенно у лиц пожилого и старческого возраста. Подозрение должно возникнуть в тех случаях, когда у больного ухудшается самочувствие, длительно сохраняется повышенная температура тела или вновь повышается после нормализации или снижения, усиливается кашель, появляются или усиливаются гнойность отделяемой мокроты, появляются одышка, цианоз. Изменения клинической картины и течения заболевания должны явиться поводом для проведения углубленного клинико-лабораторного и лучевого обследования больного.
Источник: Рациональная фармакотерапия. Справочник терапевта: руководство для практикующих врачей / под ред. А. И. Мартынова, В. Н. Лариной. - 2-изд. - Москва: Литтерра, 2021.
08.01.2022 | 11:48:58