Небулайзеры. Устройство и принцип действия небулайзера. Виды небулайзеров. Показания к небулайзерной терапии.
Раздел:
Статьи
/ Общая врачебная практика.
/ Пульмонология.
/ Небулайзеры. Устройство и принцип действия небулайзера. Виды небулайзеров. Показания к небулайзерной терапии.
Содержание
Введение
Устройство небулайзера и принцип действия небулайзера
Факторы, влияющие на эффективность функционирования небулайзеров
Показания к применению небулайзеров
Инновации в небулайзерной терапии
Принципы обработки и дезинфекции небулайзеров
Слово «небулайзер» происходит от латинского nebula (туман, облачко), впервые было употреблено в 1874 г. для обозначения «инструмента, превращающего жидкое вещество в аэрозоль для медицинских целей». Один из первых портативных «аэрозольных аппаратов» был создан Sales-Girons в Париже в 1858 г., первые небулайзеры использовали в качестве источника энергии струю пара и применялись для ингаляции паров смол и антисептиков у больных туберкулезом. Современные небулайзеры мало чем напоминают эти старинные устройства, но функция осталась прежней - продукция аэрозоля из жидкого лекарственного препарата.
Небулайзеры позволяют проводить ингаляции лекарственного вещества во время спокойного дыхания пациента, что решает проблему взаимодействия «больной-ингалятор». Небулайзеры могут быть использованы у наиболее тяжелых больных, не способных применять другие виды ингаляторов, а также у пациентов «крайних» возрастных групп - детей и пожилых. С помощью небулайзеров возможна доставка в дыхательные пути больного разнообразных препаратов, а при необходимости - высоких доз препаратов.
Однако традиционные небулайзеры не лишены и недостатков: большой объем наполнения камеры небулайзера, длительное время ингаляции, относительно невысокая легочная депозиция препаратов и др.
В зависимости от вида энергии, превращающей жидкость в аэрозоль, выделяют три основных класса небулайзеров:
• струйные (компрессионные) - использующие струю газа (воздух или кислород);
• ультразвуковые - использующие энергию колебаний пьезоэлектрического кристалла;
• мембранные - использующие энергию вибрации мембраны (пластины с множественными микроскопическими отверстиями).
Струйные (компрессорные, jet) небулайзеры
Струйный небулайзер представляет собой прибор, состоящий из емкости для жидкого лекарственного препарата (камеры), загубника или маски, тонких пластиковых трубочек и источника «рабочего» газа - компрессора (машины, производящей поток воздуха) или стационарного источника кислорода или воздуха (в стационарах) (рис. 1.1).
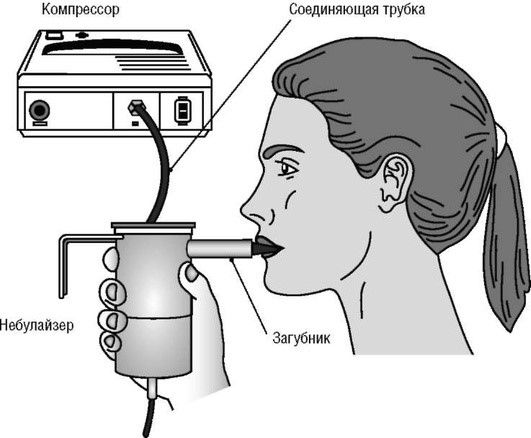
Рис. 1.1. Внешний вид струйного небулайзера
Принцип работы струйного небулайзера основан на эффекте Бернулли (1732) и может быть представлен следующим образом. Воздух или кислород («рабочий» газ) входит в камеру небулайзера через узкое отверстие (отверстие Вентури). На выходе из этого отверстия давление падает, скорость газа значительно возрастает, что приводит к засасыванию в эту область пониженного давления жидкости через узкие каналы из резервуара камеры. При встрече жидкости с воздушным потоком под действием газовой струи она разбивается на мелкие частицы, размеры которых варьируют от 15 до 500 мкм - это так называемый «первичный» аэрозоль. В дальнейшем эти частицы сталкиваются с «заслонкой» (пластинка, шарик и т.д.), в результате чего образуется «вторичный» аэрозоль - ультрамелкие частицы размерами от 0,5 до 10 мкм (около 0,5% объема первичного аэрозоля), который далее ингалируется, а большая доля частиц первичного аэрозоля (около 99,5%) осаждается на внутренних стенках камеры небулайзера и вновь вовлекается в процесс образования аэрозоля (рис. 1.2).
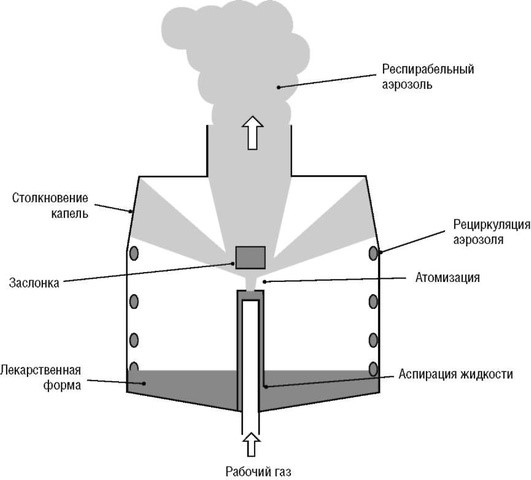
Различают три основных типа струйных небулайзеров:
• конвекционные (обычные) небулайзеры с постоянным выходом аэрозоля;
• небулайзеры, активируемые вдохом (небулайзеры Вентури);
• небулайзеры, синхронизованные с дыханием (дозиметрические).
Конвекционные (обычные) небулайзеры - наиболее распространенный тип систем доставки. Такой небулайзер производит аэрозоль с постоянной скоростью, во время вдоха происходит вовлечение воздуха через Т-коннектор и разведение аэрозоля. Аэрозоль поступает в дыхательные пути (ДП) только во время вдоха, а во время выдоха аэрозоль выходит во внешнюю среду, то есть происходит потеря его большей части (около 60-70%) (рис. 1.3, 1.4).
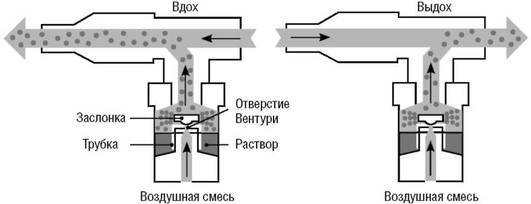
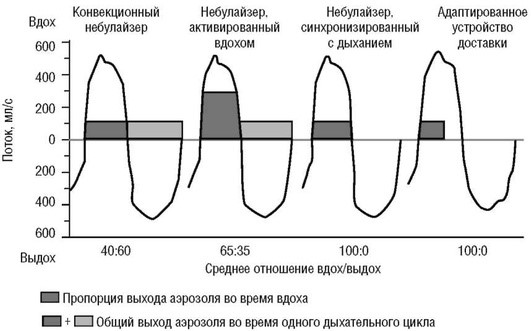
Рис. 1.4. Доставка препаратов при использовании струйных небулайзеров различных типов
Такая «холостая» работа небулайзера значительно повышает стоимость терапии и, кроме того, увеличивает риск экспозиции с лекарственным препаратом медицинского персонала. Обычные небулайзеры для достижения адекватного выхода аэрозоля требуют относительно высоких потоков «рабочего» газа (более 6 л/мин).
Небулайзеры, активируемые вдохом (известные как небулайзеры Вентури), также продуцируют аэрозоль постоянно на протяжении всего дыхательного цикла, однако высвобождение аэрозоля усиливается во время вдоха. Такой эффект достигается путем поступления дополнительного потока воздуха во время вдоха через специальный клапан в область продукции аэрозоля, общий поток увеличивается, что ведет и к увеличению образования аэрозоля. Во время выдоха клапан закрывается, выдох больного проходит по отдельному пути и минует область продукции аэрозоля. Таким образом, соотношение выхода аэрозоля во время вдоха и выдоха увеличивается (см. рис. 1.4, 1.5), повышается количество вдыхаемого препарата, снижается потеря препарата, а время небулизации сокращается. Небулайзеры Вентури не требуют мощного компрессора (достаточен поток 4-6 л/мин). Недостатки небулайзеров Вентури: зависимость от инспираторного потока пациента и медленная скорость продукции аэрозоля при использовании вязких растворов.
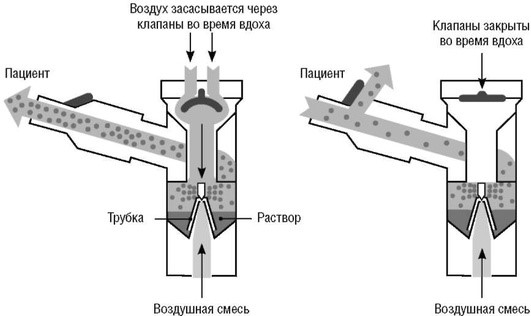
Рис. 1.5. Схема струйного небулайзера, активируемого вдохом (небулайзер Вентури), (O'Callaghan C., Barry P., 1997)
Небулайзеры, синхронизованные с дыханием (дозиметрические небулайзеры), производят аэрозоль только во время фазы вдоха. Генерация аэрозоля во время вдоха обеспечивается с помощью электронных сенсоров потока либо давления, и теоретически соотношение выхода аэрозоля во время вдоха и выдоха достигает значения 100:0 (см. рис. 1.4, 1.6).
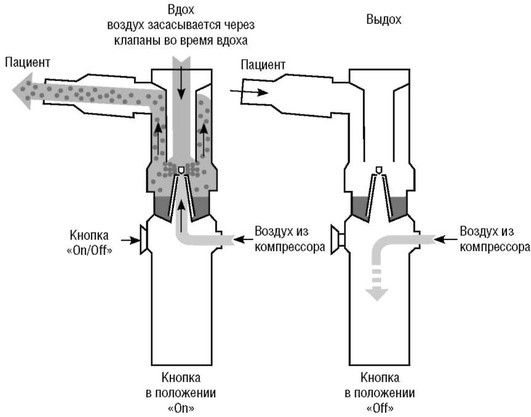
Рис. 1.6. Схема дозиметрического небулайзера (O'Callaghan C., Barry P., 1997)
Основное достоинство дозиметрического небулайзера - уменьшение потери препарата во время выдоха (что особенно важно при ингаляции дорогих препаратов). В клинической практике, однако, может все-таки происходить потеря препарата в атмосферу во время выдоха, так как не весь препарат откладывается в легких. Недостаток таких систем - высокая стоимость.
Ультразвуковые небулайзеры
УЗ-небулайзеры для продукции аэрозоля используют энергию высокочастотных колебаний пьезоэлектрического кристалла. Сигнал высокой частоты (1-4 МГц) деформирует кристалл, вибрация от кристалла передается на поверхность раствора препарата, где происходит формирование «стоячих» волн. При достаточной частоте УЗ-сигнала на перекрестье этих волн происходит образование «микрофонтана» (гейзера), то есть образование и высвобождение аэрозоля (рис. 1.7).
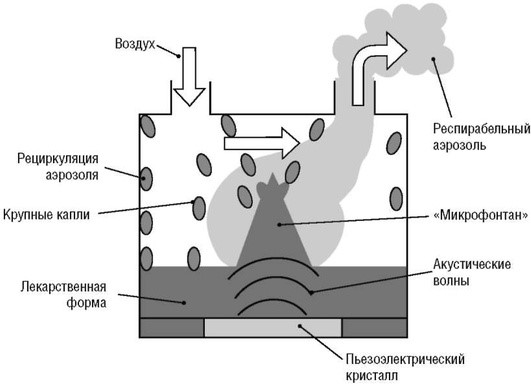
Размер частиц обратно пропорционален акустической частоте сигнала 2/3 степени. Частицы большего диаметра высвобождаются на вершине гейзера, а меньшего - у его основания. Как и в струйном небулайзере, частицы аэрозоля сталкиваются с «заслонкой», более крупные возвращаются обратно в раствор, а более мелкие - ингалируются. Продукция аэрозоля в УЗ-небулайзере практически бесшумная и более быстрая по сравнению со струйным. Недостатки УЗ-небулайзеров: неэффективность производства аэрозоля из суспензий и вязких растворов; как правило, большой остаточный объем; повышение температуры лекарственного раствора во время небулизации и возможность разрушения структуры лекарственного препарата.
Струйные и УЗ-небулайзеры не лишены и недостатков: большой объем наполнения камеры наполнения небулайзера, длительное время ингаляции, относительно невысокая легочная депозиция препаратов и др. (табл. 1.1).
Таблица 1.1. Преимущества и недостатки струйных и ультразвуковых небулайзеров
| Преимущества | Недостатки |
| • Легкое использование во время спокойного дыхания. • Возможность использования при тяжелых заболеваниях. • Возможность использования в любом возрасте. • Визуальный контроль ингаляции пациентом (облачко аэрозоля). • Могут быть использованы разнообразные препараты и дозы препаратов | • Длительное время ингаляции. • Громоздкость оборудования. • Большие частицы первичного аэрозоля. • Большой объем наполнения (не менее 2 мл). • Большой остаточный объем. • Невысокая легочная депозиция. • Возможность контаминации аппаратуры. • Возможность разрушения лекарственного препарата. • Неэффективность при производстве аэрозоля из суспензий и вязких растворов |
Мембранные (mesh) небулайзеры
Новое поколение небулайзеров имеет принципиально иное устройство работы - они используют вибрирующую мембрану или пластину со множественными микроскопическими отверстиями (сито), через которую пропускается жидкая лекарственная субстанция, что приводит к генерации аэрозоля. Новое поколение небулайзеров имеет несколько названий: мембранные небулайзеры, mesh-небулайзеры, электронные небулайзеры, небулайзеры с вибрирующим ситом (Vibrating mesh nebulizers - VMN).
В данных устройствах частицы первичного аэрозоля соответствуют размерам респирабельной частицы (РЧ) (чуть больше диаметра отверстий), поэтому не требуется использование заслонки. Данный тип технологии мембранных небулайзеров предполагает небольшие объемы наполнения и достижение более высоких значений легочной депозиции по сравнению с обычными струйными или УЗ-небулайзерами. Различают два типа мембранных небулайзеров - использующие «пассивную» и «активную» вибрацию мембраны.
В небулайзерах, использующих «активную» вибрацию мембраны, сама мембрана подвергается вибрации от пьезоэлектрического кристалла. Поры в мембране имеют коническую форму, при этом самая широкая часть пор находится в контакте с лекарственным препаратом. В небулайзерах данного типа деформация мембраны в сторону жидкого лекарственного вещества приводит к «насасыванию» жидкости в поры мембраны (рис. 1.8).
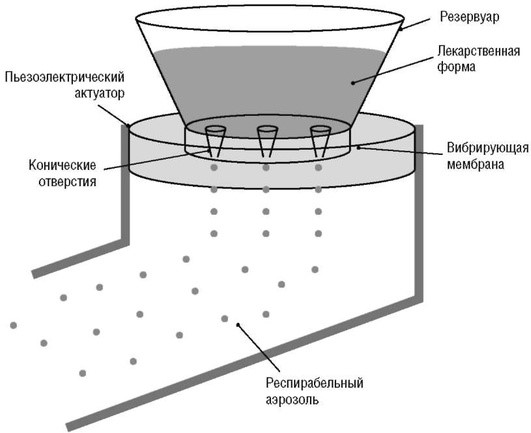
Деформация мембраны в другую сторону приводит к выбрасыванию частиц аэрозоля в сторону дыхательных путей больного.
Принцип «активной» вибрации мембраны используется в большинстве мембранных небулайзеров [Aeroneb Pro и Aeroneb Go (Aerogen), eFlow (PARI), Velox (PARI) и др.].
В устройствах, в основе которых лежит «пассивная» вибрация мембраны, вибрации трансдьюсера (рожка) воздействуют на жидкое лекарственное вещество и проталкивают его через сито, которое колеблется с частотой рожка (рис. 1.9).
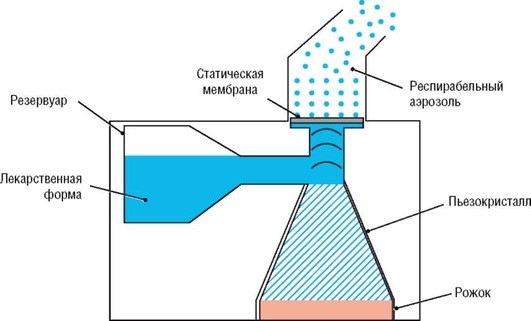
Данная технология была впервые представлена компанией Omron Healthcare в 1980-е годы, однако в то время не получила широкого распространения. В отличие от традиционных струйных или УЗ-небулайзеров, аэрозоль, который образуется при прохождении жидкого лекарственного вещества через мембрану-сито, не подвергается обратной рециркуляции и может быть сразу доставлен в ДП больного.
Основные показатели функционирования мембранных небулайзеров и их сравнение со струйным небулайзером представлены в табл. 1.2 и 1.3.
Таблица 1.2. Характеристика мембранных небулайзеров
| Название | Тип вибрации мембраны | Дезинфекция | Использование пациентами | Максимальный объем наполнения, мл |
| MicroAir NU22V | «Пассивная» | 1% раствор бензалкония, автоклавирование | Спонтанное дыхание | 7 |
| Aeroneb Go | «Активная» | Автоклавирование | Спонтанное дыхание | 6 |
| Aeroneb Pro | «Активная» | Автоклавирование | Дыхание во время ИВЛ | 10 |
| eFlow rapid | «Активная» | Автоклавирование | Спонтанное дыхание | 6 |
| Velox | «Активная» | Автоклавирование | Спонтанное дыхание | 6 |
| Neplus (NE-SM1) | «Активная» | Автоклавирование | Спонтанное дыхание и дыхание во время ИВЛ | 6 |
| InnoSpire Go | «Активная» | Автоклавирование | Спонтанное дыхание | 8 |
Примечание: ИВЛ - искусственная вентиляция легких.
Таблица 1.3. Сравнение основных показателей мембранных небулайзеров
| Название | ММАД, мкм | Выход аэрозоля, мл/мин | Ингаляционная фракция, % | Остаточный объем, мл | Тип небулайзера |
| MicroAir NU22V | 3,2-4,8 | 0,2-0,3 | 35 | 0,3 | Стандартный |
| Aeroneb Go | 5,0 | 0,3-0,5 | 24 | 0,3-0,9 | Стандартный |
| Aeroneb Pro | 3-5 | 0,3-0,5 | ? | <0,3 | Стандартный |
| eFlow rapid | 4,1 | 0,3-0,7 | 25 | 1,2 | Активируемый вдохом |
| Velox | 3,8 | 0,4-0,5 | 74 | 1,0 | Активируемый вдохом |
| Название | ММАД, мкм | Выход аэрозоля, мл/мин | Ингаляционная фракция, % | Остаточный объем, мл | Тип небулайзера |
| Neplus (NE-SM1) | 4,5 | 0,2-0,3 | - | <0,1 | Стандартный |
| InnoSpire Go | 3,9 | 0,4-0,5 | 65 | 0,2-0,3 | Активируемый вдохом |
Примечание: ММАД - масс-медианный аэродинамический диаметр.
Следует отметить, что все известные на настоящее время мембранные небулайзеры соответствуют всем Европейским стандартам ингаляционной терапии. В отличие от традиционных УЗ-небулайзеров, в мембранных небулайзерах энергия колебаний пьезоэлектрического кристалла направлена не на раствор или суспензию, а на вибрирующий элемент, поэтому не происходит согревания и разрушения структуры лекарственного вещества. Благодаря этому мембранные небулайзеры могут быть использованы при ингаляции протеинов, пептидов, инсулина и антибиотиков. Внешний вид современных мембранных небулайзеров представлен на рис. 1.10.

Рис. 1.10. Мембранные (mesh) небулайзеры: а - MicroAir NE-U22 Omron Healthcare; б - AeroNeb Go (Aerogen); в - eFlow rapid (PARI GmbH); г - I-Neb (Philips); д - FOX Handheld Nebulizer (Vectura GmbH); е - Velox (PARI GmbH); ж - Neplus (NE-SM1) Mesh Nubulizer; з - InnoSpire Go (Philips Respironics)
К потенциальным недостаткам мембранных небулайзеров относится возможность засорения миниатюрных отверстий частицами аэрозоля, особенно при использовании суспензий. При блокаде пор небулайзер может оставаться способным к генерации аэрозоля, однако специфические характеристики аэрозоля могут быть значительно нарушены, что, в свою очередь, приводит к снижению эффективности ингаляционной терапии. Риск развития засорения отверстий зависит от частоты и условий обработки ингаляторов. Благодаря более высокой эффективности мембранных небулайзеров, при их использовании требуется уменьшение стандартных доз и объема наполнения лекарственных препаратов.
Остаточный объем
Препарат нельзя использовать полностью, так как часть его остается в так называемом «мертвом» (остаточном) пространстве небулайзера, даже если камера почти полностью осушена. Остаточный объем зависит от конструкции небулайзера и обычно составляет от 0,5 до 1,5 мл. Остаточный объем не зависит от объема наполнения, однако на основе величины остаточного объема даются рекомендации о количестве раствора, добавляемого в камеру небулайзера. Большинство современных небулайзеров имеет остаточный объем менее 1 мл, для них объем наполнения должен быть не менее 2 мл. Остаточный объем может быть снижен довольно простым приемом - путем легкого поколачивания камеры небулайзера к концу процедуры ингаляции. При этом происходит возвращение крупных капель раствора со стенок камеры в рабочую зону небулайзера, где они вновь подвергаются ренебулизации.
Объем наполнения
Объем наполнения также влияет на выход аэрозоля, например, при остаточном объеме 1 мл и объеме наполнения 2 мл, не более 50% препарата может быть преобразовано в аэрозоль (1 мл раствора останется в камере), в то же время при том же остаточном объеме и объеме наполнения 4 мл до 75% препарата может быть доставлено в дыхательные пути. Однако при остаточном объеме 0,5 мл повышение объема наполнения от 2,5 до 4 мл приводит к повышению выхода препарата лишь на 12%, а время ингаляции повышается на 70%. Чем больше выбранный исходный объем раствора лекарственного препарата, тем большая его пропорция может быть ингалирована пациентом, однако при этом время небулизации также увеличивается. Увеличение продолжительности ингаляции может значительно снизить комплаенс больных к терапии, кроме того, учитывая, что большинство лекарственных препаратов для небулизации расфасовано по 2,0 и 2,5 мл, увеличение объема наполнения до 3-4 мл может потребовать дополнительные шприцы, изотонический раствор натрия хлорида, что увеличит стоимость терапии и опять же может снизить комплаенс больных.
Поток рабочего газа
Поток рабочего газа для большинства современных струйных небулайзеров находится в пределах от 4 до 8 л/мин при давлении 0,7-2,0 бар. Существует четкая линейная зависимость между повышением потока и уменьшением размера частиц аэрозоля, а также между увеличением объема выхода аэрозоля и уменьшением времени ингаляции. Соединение компрессора с небулайзером значительно снизит поток рабочего газа из компрессора, так как небулайзер обладает известным сопротивлением потоку. Именно поэтому, чтобы адекватно сравнивать компрессоры между собой, поток должен измеряться на выходе небулайзера. Этот параметр называется динамическим потоком, и является истинным параметром, определяющим размер частиц и время небулизации.
Время небулизации
Необходимо отметить, что выход препарата отличается от выхода раствора вследствие процесса испарения - к концу процесса ингаляции раствор препарата в небулайзере становится все более и более концентрированным. По этой причине раннее прекращение ингаляции (например, в момент «разбрызгивания» или раньше) может значительно снизить объем доставки препарата. Существует несколько способов определения времени небулизации: «общее время небулизации» - время от начала ингаляции до полного осушения камеры небулайзера; «время разбрызгивания» - время до начала разбрызгивания, шипения небулайзера, то есть точки, когда пузырьки воздуха начинают попадать в рабочую зону, и процесс образования аэрозоля становится прерывистым; «клиническое время небулизации» - время, среднее между «общим» и «временем разбрызгивания», то есть время, в которое больной обычно прекращает ингаляцию. Слишком длительное время ингаляции (более 10 мин) может снизить комплаенс больного к дальнейшей терапии. Существует точка зрения, что определение оптимального времени небулизации может быть сложным процессом для больного, поэтому более рационально рекомендовать пациенту проводить ингаляцию в течение фиксированного времени, которое зависит от вида небулайзера, компрессора, объема наполнения и вида лекарственного препарата.
Соответствие струйного небулайзера компрессору
Каждый компрессор и каждый небулайзер имеют свои собственные характеристики, поэтому случайная комбинация любого компрессора с любым небулайзером не гарантирует обеспечение оптимальных рабочих качеств небулайзерной системы и, следовательно, максимальный благоприятный эффект для больного. В исследовании Smith и соавт. было показано, что при комбинации одного и того же небулайзера с шестью разными компрессорами при использовании двух видов компрессоров ММАД аэрозоля находились за пределами рекомендуемых границ (<5 мкм), оба этих компрессора производили «динамический» поток менее 6 л/мин. Примером некоторых оптимальных комбинаций «небулайзер-компрессор» являются:
• PARI LC Plus-PARI Boy;
• Ventstream-Medic-Aid CR60.
Температура раствора
Температура раствора во время ингаляции при использовании струйного небулайзера может снижаться на 10 °С и более, что может привести к повышению вязкости раствора и уменьшению выхода аэрозоля. Для оптимизации условий небулизации некоторые модели небулайзеров (PARI THERM) используют систему подогрева для повышения температуры раствора до температуры тела.
«Старение» небулайзера
С течением времени свойства струйного небулайзера могут значительно меняться, в частности возможны «изнашивание» и расширение отверстия Вентури, что приводит к уменьшению «рабочего» давления, снижению скорости воздушной струи и увеличению диаметра частиц аэрозоля. Мойка небулайзера также может вести к более быстрому «старению» небулайзера, с другой стороны, при редкой чистке камеры выходное отверстие может блокироваться кристаллами препаратов, приводя к снижению выхода аэрозоля. Без обработки небулайзера качество продукции аэрозоля снижается в среднем после 40 ингаляций.
Абсолютные показания
Абсолютных показаний к применению небулайзеров относительно немного, они должны использоваться в следующих случаях.
1. Лекарственное вещество не может быть доставлено в дыхательные пути с помощью других ингаляторов, так как существует достаточно много лекарственных препаратов, для которых не создано портативных ингаляторов (дозированные аэрозольные ингаляторы - ДАИ, дозированные порошковые ингаляторы - ДПИ): антибиотики, муколитики, препараты сурфактанта и др.
2. Необходима доставка препарата в альвеолы [например, пентамидин при профилактике или лечении пневмоцистной пневмонии, препараты сурфактанта при остром респираторном дистресс-синдроме (ОРДС)].
3. Тяжесть состояния пациента или его физическое состояние не позволяют правильно использовать портативные ингаляторы. Данное показание наиболее важно и значимо при выборе ингаляционной техники. Несмотря на известные достоинства дозированных ингаляторов (малые размеры, более низкая стоимость, быстрота использования), их применение требует четкой координации между вдохом больного и высвобождением лекарственного препарата, а также форсированного маневра. Исследования по оценке правильности использования дозированных ингаляторов у стабильных больных с обструктивными заболеваниями легких показали, что лишь 25-60% всех больных способны правильно пользоваться ДАИ или ДПИ, а если учесть тяжесть состояния больных при обострении заболеваний, выраженное диспноэ, изменение дыхательного паттерна (частое поверхностное дыхание), становится ясным почему ингаляционная терапия с помощью привычных ДАИ и ДПИ практически неэффективна у тяжелых больных. Пожилой возраст больного часто препятствует правильному использованию практически всех видов ингаляционной техники, кроме небулайзера. Небулайзер также единственно возможное средство доставки аэрозольных препаратов у детей до 3 лет. К объективным критериям, требующим назначения ингаляций с помощью небулайзеров, относят: снижение инспираторной жизненной емкости менее 10,5 мл на 1 кг массы тела (например, <750 мл у больного массой тела 70 кг); инспираторный поток больного менее 30 л/мин; неспособность задержки дыхания более 4 с; кроме того, использование небулайзеров показано больным двигательными расстройствами, нарушением уровня сознания.
Относительные показания
Все остальные показания являются относительными (то есть в данных ситуациях небулайзер можно заменить другими ингаляционными системами).
1. Необходимость использования большой дозы препарата. Дозы лекарственных препаратов могут зависеть от функциональной тяжести заболевания. Задача ингаляционной терапии - достижение физиологического ответа в результате взаимодействия молекулы лекарственного препарата с рецептором бронхов или легких. Общепринятой мерой оценки взаимодействия препарат-рецептор является кривая «доза-ответ», где чаще всего ответ является функциональным показателем (например, изменения показателя ОФВ1 в ответ на бронходилататоры). В некоторых ситуациях доступные рецепторы насыщаются препаратом при использовании относительно низких его доз, так, например, при легкой бронхиальной астме полная бронходилатация может быть достигнута в ответ на 100-200 мкг сальбутамола. С другой стороны, существуют достоверные клинические данные, свидетельствующие о том, что максимальный ответ при тяжелом обострении бронхообструктивных заболеваний или при хронической тяжелой бронхиальной обструкции может быть достигнут только при использовании высоких доз препаратов. Причиной такого физиологического ответа при тяжелой степени бронхиальной обструкции могут быть наличие анатомических препятствий (секрет, спазм, отек слизистой оболочки и другие нарушения) для доступа препарата к рецепторам и, возможно, потребность большей пропорции доступных рецепторов для достижения максимального ответа.
2. Предпочтение пациента. Несколько исследований последних лет, в том числе и метаанализ 16 рандомизированных контролируемых исследований, продемонстрировали, что при тяжелом обострении обструктивных заболеваний эффективность β2-агонистов с помощью комбинации спейсер-ДАИ не ниже, чем при использовании небулайзера, и, возможно, имеет определенные преимущества: более быстрое развитие бронхорасширяющего эффекта, снижение использованной дозы препаратов и значительный экономический эффект. Тем не менее многие больные во время обострения заболевания предпочитают использовать терапию и технику, отличную от той, которую они используют в привычной домашней среде.
3. Практическое удобство. Несмотря на то что эффективность ингаляционной техники при использовании ДАИ со спейсером и небулайзера приблизительно одинаковы во многих ситуациях, использование небулайзеров - более простой метод терапии, не требует обучения пациента дыхательному маневру и контроля врача за техникой ингаляции. Небулайзер помогает быть уверенным, что больной получает правильную дозу лекарственного препарата.
Среди новых технических решений в области небулайзерных технологий, кроме описанных недавно появившихся мембранных небулайзеров, можно также отметить и дальнейшее развитие традиционных струйных небулайзеров. Созданы компрессоры, которые благодаря своим небольшим размерам приближают небулайзеры к портативным устройствам доставки (и при этом не уступают более массивным «коллегам» по техническим характеристикам) (рис. 1.11).
Рис. 1.11. Портативные компрессоры для струйных небулайзеров: а - MicroElite (Phillips Respironics); б - Omron C20 (Omron Healthcare)
Появились новые решения в классе адаптивных устройств доставки – дозиметрические небулайзеры, принципиальным отличием которых является адаптация продукции и высвобождения аэрозоля к дыхательному паттерну больного. Устройство автоматически анализирует инспираторное время и инспираторный поток больного, и затем на основе этого анализа аппарат обеспечивает продукцию и высвобождение аэрозоля в течение первых 50% последующего вдоха (см. рис. 1.4). Ингаляция продолжается до тех пор, пока не достигается выход точно установленной дозы лекарственного вещества, после чего аппарат подает звуковой сигнал и прекращает ингаляцию. Примером небулайзеров данного типа являются I-Neb (Philips Respironics, US) и AKITA Inhalation System (Aktivaero GmbH, Germany).
Подробные инструкции по использованию струйных и мембранных небулайзеров представлены в табл. 1.4.
Таблица 1.4. Подробные инструкции по использованию небулайзеров (Laube B.L., Janssens H.M. et al., 2011; Boe J., Dennis J.H. et al., 2001)
| Струйные небулайзеры: для больных любого возраста, которые не могут пользоваться ДАИ с клапанным спейсером с лицевой маской или без нее, либо для лекарств, которые выпускаются только в виде раствора для небулайзера |
| 1. Присоедините к шлангу стакан небулайзера и мундштук (или лицевую маску). 2. Налейте раствор лекарственного препарата в стакан небулайзера. 3. Не превышайте максимальный объем, указанный производителем небулайзера. 4. Подключите источник электропитания или компрессор; скорость воздушного потока должна составлять 6-8 л/мин. 5. Плотно обхватите мундштук небулайзера ртом (при использовании лицевой маски она должна плотно прилегать к лицу, закрывая рот и нос). 6. Во время лечения держите небулайзер вертикально. 7. Вдох и выдох должны быть спокойными и нечастыми, ингаляция продолжается до появления шипящих звуков или исчезновения аэрозольного «тумана». 8. Если возникает необходимость прервать ингаляцию, выключите небулайзер во избежание бесполезного расхода лекарства. 9. По окончании ингаляции выньте мундштук изо рта. 10. Разберите и промойте части небулайзера согласно инструкции производителя. 11. Если методика применения небулайзера отличается от таковой для традиционного компрессорного небулайзера, врач должен тщательно изучить инструкцию, прежде чем рекомендовать небулайзер пациенту |
| Мембранные (mesh) небулайзеры: для лекарственных препаратов, специально предназначенных для небулайзеров такого типа |
| 1. Соберите прибор согласно инструкции производителя. 2. Перед первым использованием и после каждой промывки небулайзера проведите пробное включение согласно инструкции производителя, чтобы убедиться в исправности прибора. |
| 3. Налейте раствор лекарственного препарата в резервуар небулайзера. Не превышайте объем, рекомендованный производителем. 4. Включите прибор в сеть. 5. Держите небулайзер в положении, рекомендованном производителем. 6. Плотно обхватите ртом мундштук небулайзера. 7. Дышите спокойно с нечастыми глубокими вдохами. 8. После окончания ингаляции выньте мундштук изо рта. 9. Обработайте небулайзер согласно инструкции производителя |
Процедуры по обработке и дезинфекции небулайзеров, предлагаемые производителями, не всегда достаточно четкие и могут значительно варьировать в зависимости от марки используемого небулайзера. Между тем представляется очень важным, чтобы использовались унифицированные правила по обработке небулайзеров.
Согласно рекомендациям Centre for Diseases Control and Prevention (Центр по контролю и профилактике заболеваний), процедура обработки медицинских инструментов, в том числе и небулайзеров, должна включать четыре последовательных этапа: мытье, полоскание, дезинфекция и сушка. Во время этих процедур персоналу или лицам, проводящим обработку, необходимо соблюдать строгую гигиену рук.
Перед проведением дезинфекции должна быть проведена тщательная очистка деталей небулайзера для более полного удаления бактерий, которые за счет адгезии могут формировать биопленки на их поверхности. Наличие таких биопленок может на три порядка уменьшить эффективность дезинфицирующих средств по отношению к бактериям по сравнению с эффективностью данных препаратов против бактерий в свободном состоянии. Если очистка небулайзера после каждого сеанса ингаляции с помощью мытья теплой водой с мылом считается вполне достаточной для удаления бактериальных биопленок и поддержания работы небулайзера, то выбор наиболее адекватного метода дезинфекции менее очевиден.
В настоящее время существует несколько методов дезинфекции, которые значительно варьируют от страны к стране и от одного центра к другому, но ни один из них формально не доказал свою эффективность при обработке небулайзера in vitro и in vivo. В существующих рекомендациях обычно указывают два способа дезинфекции: химический и термический. Последний способ, более или менее детализированный, в последнее время назначается все чаще и чаще в связи с появлением нового класса небулайзеров - мембранных небулайзеров. Данный вид дезинфекции заключается в погружении частей небулайзера в кипящую воду на время около 5 мин или в использовании стерилизаторов с влажным паром того же типа, которые применяются для обработки сосок и пустышек у новорожденных (например, стерилизатор NUK обеспечивает простую дезинфекцию небулайзера при его обработке при температуре 105 °C в течение 10 мин). Химические методы дезинфекции сводятся к погружению деталей небулайзера в дезинфицирующие растворы (содержащие четвертичные аммониевые соединения, изопропиловый спирт, пероксид водорода или гипохлорит натрия) на время, обозначенное для каждого вида раствора. В зависимости от выбранного метода дезинфекции время контакта деталей с химическим раствором будет различаться.
Вопрос полоскания материалов также является предметом дискуссий. Необходимо удалить токсичные продукты, связанные с дезинфекцией, однако рекомендуемые методики (деминерализованная вода, стерильная, фильтрованная, водопроводная или кипяченая вода) различаются в различных рекомендациях (табл. 1.5).
Таблица 1.5. Основные рекомендации по обработке небулайзеров
| Этапы | Рекомендации |
| Франция (Branger B. et al., 2004) | |
| Мытье после каждой ингаляции | Разборка и активная чистка небулайзера с помощью детергентов (мыла) |
| Дезинфекция каждый день | Погружение в 0,08% раствор гипохлорита натрия, обновляемый каждый день, в течение 3 мин или в 70-90% раствор изопропилового спирта в течение 5 мин, или кипячение в течение 5 мин, или цикл в посудомоечной машине при 70 °С, или цикл обработки в паровом стерилизаторе (NUK) |
| Полоскание | Водопроводная вода (дома) или стерильная вода (стационар) |
| Сушка | Бумажные одноразовые салфетки |
| Cystic Fibrosis Foundation (1997) | |
| Мытье после каждой ингаляции | Разборка, чистка небулайзера водой и мылом |
| Дезинфекция после каждой ингаляции | Погружение в 0,10-0,12% раствор гипохлорита натрия в течение 3 мин или в 70-90% раствор изопропилового спирта в течение 5 мин, или в 3% раствор пероксида водорода в течение 30 мин, или кипячение в течение 5 мин, или цикл в посудомоечной машине при температуре >70 °С в течение 30 мин, или обработка в микроволновой печи в течение 5 мин |
| Полоскание | Стериальная или фильтрованная вода |
| Сушка | Пассивная сушка |
| Center For Disease Control (2004) | |
| Мытье | Не уточнено |
| Дезинфекция после каждой ингаляции | Стерилизация или пастеризация в течение 30 мин при температуре >70 °С |
| Этапы | Рекомендации |
| Полоскание | Стерильная вода или раствор изопропилового спирта |
| Сушка | Струя воздуха |
| British Thoracic Society (1997) | |
| Мытье 1 раз в сутки или после каждой ингаляции при инфекции дыхательных путей | Разборка, чистка небулайзера теплой водой и мылом |
| Дезинфекция через каждые 30 ингаляций | Кипячение в течение 5-10 мин |
| Полоскание | Не уточнено |
| Сушка | Струя воздуха |
Однако необходимо отметить, что некипяченая водопроводная вода может быть причиной контаминации деталей небулайзера во время полоскания, так как она может содержать микроорганизмы комплекса cepacia или даже Stenotrophomonas maltophilia.
Сушка деталей также является важной фазой обработки небулайзеров. В одном из исследований, основанном на оценке материалов небулайзеров у 35 больных муковисцидозом, Hutchinson и соавт. продемонстрировали, что среди неконтаминированных небулайзеров 82% подвергались сушке. Так же как и для дезинфекции, методы сушки варьируют в зависимости от компании-производителя и выбранного метода дезинфекции, можно выделить два основных метода сушки: пассивную (на воздухе) и активную сушку (с помощью салфеток или фена).
Также обсуждается частота обработки и дезинфекции небулайзеров. В исследовании одноразовых небулайзеров Vassal и соавт. показали, что число колоний микроорганизмов и особенно Pseudomonas aeruginosa было приблизительно одинаковым в момент небулизации и через 6 и 24 ч после ингаляции. Другими словами, отсутствие обработки и дезинфекции небулайзера в течение периода 24 ч не влияет на увеличение бактериального роста на деталях небулайзера. С другой стороны, Oie и соавт. в своем исследовании пришли к заключению, что 24 ч являются максимально разрешенным отрезком времени между сеансами дезинфекции, так как ежедневная дезинфекция оказалась более эффективной по сравнению с дезинфекцией через день или 1 раз в неделю. Таким образом, рекомендовано обрабатывать небулайзер теплой водой с мылом после каждой ингаляции и проводить ежедневную дезинфекцию, особенно эти правила касаются больных муковисцидозом.
Источник: Ингаляционная терапия / под ред. С. Н. Авдеева, В. В. Архипова. - Москва: ГЭОТАР-Медиа, 2022.
26.12.2021 | 16:59:33