Ишемическая болезнь сердца. Определение, причины ИБС. Клиника, диагностика и лечение ИБС.
Раздел: Статьи
/
Общая врачебная практика.
/
Кардиология.
/
Ишемическая болезнь сердца. Определение, причины ИБС. Клиника, диагностика и лечение ИБС.
Содержание
Определение
Эпидемиология
Этиология и патогенез
Классификация ИБС
Клиническая картина
Диагностика ИБС
Дифференциальная диагностика ИБС
Лечение ИБС
- Немедикаментозная терапия
- Медикаментозная терапия
Осложнения и побочные эффекты ИБС
Ишемическая болезнь сердца (ИБС) - патологическое состояние, характеризующееся абсолютным или относительным нарушением кровоснабжения миокарда вследствие поражения коронарных артерий.
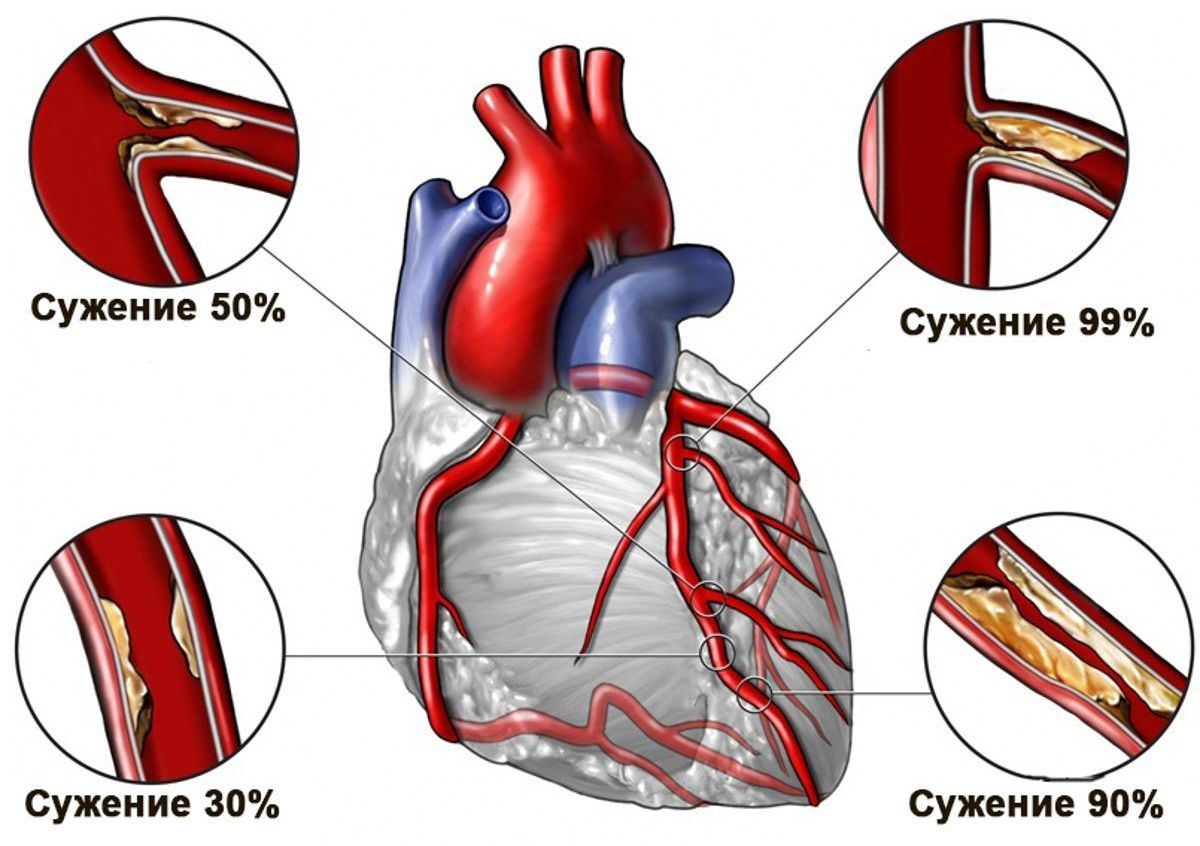

В Российской Федерации около 10 млн человек трудоспособного возраста имеют ИБС, при этом такое ее частое проявление как стабильная стенокардия выявляется у каждого третьего человека. ИБС является ведущей причиной летальности в мире: до 1,8 млн смертей отмечается ежегодно, что составляет 20% всех летальных исходов в Европейском регионе.
Основной причиной возникновения ИБС является атеросклероз коронарных сосудов. Развитию атеросклероза способствуют два фактора - нарушение функции и целостности эндотелия и повышенный уровень липидов крови. При сочетании двух этих факторов в стенке коронарных артерий (КА) формируется атеросклеротическая бляшка. Это приводит как к постоянному снижению кровотока, так и к невозможности дилатации сосуда в ситуациях, требующих повышенного потребления миокардом кислорода (физическая нагрузка, повышение активности симпатоадреналовой системы). В результате постоянного снижения кровотока нарушаются основные функции миокарда - сократимость, проводимость и возбудимость, что приводит к развитию ХСН и нарушения ритма. Неспособность коронарной артерии обеспечить адекватный кровоток в условиях повышенной потребности миокарда в кислороде приводит к развитию острой ишемии, клинически проявляющейся приступом стенокардии.
Кроме того, при длительном существовании атеросклеротической бляшки происходит процесс ее кальцификации. При нарушении целостности атеросклеротической бляшки на ее поверхности начинает формироваться тромб, что является наиболее частой причиной развития инфаркта миокарда.
Более редкими причинами развития инфаркта миокарда может стать спазм коронарных сосудов, не пораженных атеросклерозом, или нарушение кровоснабжения на уровне микроциркуляции.
1. Стенокардия напряжения.
1.1. Стенокардия напряжения впервые возникшая.
1.2. Стабильная стенокардия напряжения [с указанием функционального класса (ФК) I-IV].
1.3. Прогрессирующая стенокардия напряжения.
1.4. Спонтанная стенокардия.
2. Инфаркт миокарда (ИМ).
2.1. Крупноочаговый (трансмуральный) - первичный, повторный (дата).
2.2. Мелкоочаговый - первичный, повторный.
3. Кардиосклероз постинфарктный.
4. Нарушения сердечного ритма (с указанием формы).
5. Сердечная недостаточность - СН (с указанием формы и стадии).
6. Безболевая форма ИБС.
7. Внезапная коронарная смерть.
Симптоматика ИБС может быть разнообразной, в зависимости от того, какой клинический вариант развивается у пациента.
Могут возникать приступы болей как типичной загрудинной локализации, так и атипичного характера, нарушения ритма и нарушения проводимости, проявления сердечной недостаточности. Также возможна бессимптомная форма - безболевая ишемия.
Диагноз ИБС складывается из анамнеза, физикальных данных, оценки факторов риска и инструментальной верификации ишемии миокарда.
Основные методы диагностики ишемии представлены в табл. 1.1.
Таблица 1.1. Методы диагностики ишемической болезни сердца
| Методы диагностики | Результат исследования | Выявляемая патология |
| ЭКГ | Депрессия или подъем сегмента ST | Острая ишемия |
| Патологический зубец Q | Постинфарктный кардиосклероз | |
| ХМ-ЭКГ | Депрессия или подъем сегмента ST | Преходящая ишемия миокарда |
| Фибрилляция предсердий (ФП), экстрасистолы, АВ-блокады | Нарушение ритма и нарушения проводимости | |
| ЭхоКГ | Зоны гипокинезии | Постинфарктный кардиосклероз |
| Снижение сократимости миокарда | ХСН | |
| Велоэргометрия, тредмил | Депрессия или подъем сегмента ST на фоне нагрузки | Преходящая ишемия миокарда |
| Стресс ЭхоКГ | Зоны гипокинезии на фоне нагрузки | |
| Чреспищеводная электрокардиостимуляция | Депрессия или подъем сегмента ST при ЭКГ или зоны гипокинезии при ЭхоКГ на фоне нагрузки | |
| Радиоизотопное исследование | Зоны гипоперфузии | Постинфарктный кардиосклероз |
| Зоны гипоперфузии на фоне нагрузки | Преходящая ишемия миокарда | |
| Коронароангиография | Стеноз коронарной артерии | Коронарный атеросклероз |
| Мультиспиральная компьютерная томография (МСКТ) | Стеноз коронарной артерии | Коронарный атеросклероз |
При симптоматике стенокардии дифференциальную диагностику проводят с заболеваниями, проявляющимися болями в грудной клетке.
У пациентов с нарушением ритма или хронической сердечной недостаточностью необходимо провести дифференциальную диагностику с некоронарогенными заболеваниями миокарда, патологией щитовидной железы, анемиями. Более подробно этот материал представлен в соответствующих главах данного руководства.
Немедикаментозная терапия
Диетические рекомендации.
1. Увеличение в рационе продуктов, содержащих ненасыщенные жирные кислоты (растительные масла, морская рыба).
2. Увеличение объема грубой клетчатки.
3. Увеличение продуктов, содержащих йод (продукты моря).
4. Снижение уровня животных жиров и легкоусвояемых углеводов.
Оптимизация физической активности.
Регулярные динамические нагрузки в соответствии с ФК стенокардии или ХСН.
Медикаментозная терапия
Лекарственная терапия пациента с ИБС складывается из двух основных направлений.
1. Терапия, улучшающая прогноз.
2. Симптоматическая терапия.
Прогностическая терапия должна быть назначена всем пациентам с ИБС при отсутствии противопоказаний.
Симптоматическая терапия назначается только при наличии клинических проявлений стенокардии, нарушения ритма или ХСН.
Основные принципы медикаментозной профилактики прогрессирования ИБС.
1. Предотвращение тромбообразования.
2. Замедление прогрессирования атеросклероза.
3. Кардиопротективное воздействие.
К препаратам, улучшающим прогноз пациента с ИБС, относятся:
■ антиагреганты;
■ холестеринснижающие средства;
■ блокаторы ренин-ангиотензин-альдостероновой системы (РААС).
Антитромбоцитарные препараты (антиагреганты) должны быть назначены всем пациентам с ИБС при отсутствии противопоказаний.
Общие противопоказания к приему антиагрегантов.
■ Геморрагический синдром.
■ Беременность, лактация.
В табл. 1.2 указаны антитромбоцитарные препараты, механизм их действия и противопоказания к применению.
Таблица 1.2. Антиагреганты
| Препарат | Механизм действия | Противопоказания к применению |
| Ацетилсалициловая кислота | Ингибирование ЦОГ и синтеза тромбоцитарного тромбоксана А2 | Аспириновая бронхиальная астма. ЯБ желудка и двенадцатиперстной кишки |
| Клопидогрел | Ингибирование связывания АДФ с рецепторами тромбоцитов и активация комплекса GPIIb/IIIa | Тяжелая печеночная недостаточность |
| Прасугрел | Селективный антагонист P2Y12-рецепторов АДФ | Тяжелая печеночная недостаточность |
| Тикагрелор | Селективный антагонист P2Y12-рецепторов АДФ | Тяжелая печеночная недостаточность. Совместный прием сильных ингибиторов CYP3A4 (кларитромицин, кетоконазол) |
Препаратом выбора является ацетилсалициловая кислота. Препараты ацетилсалициловой кислоты, применяемые в качестве антиагреганта, выпускаются в кишечнорастворимой форме, что снижает риск ульцерогенного действия препарата. При противопоказаниях к применению ацетилсалициловой кислоты назначают клопидогрел. Препараты должны приниматься ежедневно, в одно и то же время.
Перерывы в лечении, курсовой прием, уменьшение дозы недопустимы!
Тикагрелор и прасугрел применяют в составе двойной антиагрегантной терапии в сочетании с ацетилсалициловой кислотой.
Двойная антиагрегантная терапия: ацетилсалициловая кислота + клопидогрел (тикагрелор, прасугрел) назначается в течение 1 года после коронароангиопластики. Через год переходят на прием одного из препаратов, чаще всего, ацетилсалициловой кислоты.
При необходимости постоянного применения антикоагулянтов (фибрилляция предсердий, тромбоэмболические осложнения в анамнезе) антиагрегантную терапию не назначают. Только в первый год после коронароангиопластики рекомендована тройная терапия (антикоагулянт и 2 антиагреганта). При этом необходимо тщательное наблюдение за пациентом, чтобы не пропустить симптоматики геморрагического синдрома.
Холестеринснижающая терапия назначается всем пациентам с ИБС, если показатели липидного обмена выше целевого уровня, и всем пациентам, перенесшим ИМ, независимо от уровня ХС и ЛПНП.
Блокаторы РААС (ИАПФ, АРАII) назначаются пациентам с ИБС при наличии у них сопутствующих заболеваний: артериальная гипертензия, сахарный диабет, ХСН, хроническая болезнь почек (ХБП) 1-3-й стадии.
Основным побочным действием антиагрегантной терапии являются кровотечения различной локализации. Однако данные нежелательные явления возникают, как правило, при наличии факторов риска кровотечений (язвенные дефекты, варикозно расширенные вены, тромбоцитопатии и т.п.). При наличии подобных патологий необходимо тщательно взвесить соотношение польза/риск для данного конкретного пациента. Возможные побочные эффекты каждого препарата из класса антиагрегантов представлены в табл. 1.3.
Таблица 1.3. Побочные эффекты антиагрегантов
| Препарат | Побочные эффекты |
| Ацетилсалициловая кислота | Боль в эпигастрии, диарея, ульцерогенное действие, головокружение, шум в ушах |
| Клопидогрел | Диспепсия, абдоминальные боли, диарея |
| Прасугрел | Кожная сыпь, анемия |
| Тикагрелор | Одышка, головная боль |
Источник: Рациональная фармакотерапия. Справочник терапевта: руководство для практикующих врачей / под ред. А. И. Мартынова, В. Н. Лариной. - 2-изд. - Москва: Литтерра, 2021.
08.01.2022 | 17:34:00