Рубцы постакне. Причины, клиника, лечение рубцов постакне.
Раздел:
Статьи
/ Общая врачебная практика.
/ Дерматовенерология.
/ Рубцы постакне. Причины, клиника, лечение рубцов постакне.
Содержание
Патогенез, клиническая картина, классификация рубцов постакне
Методы лечения и профилактики рубцов постакне
- Медикаментозное лечение рубцов постакне
- Аппаратные методы лечения постакне рубцов
- Лазерная терапия постакне рубцов
- Фототерапия широкополосным импульсным светом
- Радиочастотная микроигольчатая терапия рубцов постакне
- Электрофорез рубцов постакне
- Ультразвуковая терапия рубцов постакне
- Букки-терапия
- Механовакуумная технология
- Микротоковая терапия постакне рубцов
- Пилинг
- Инъекционные методы лечения рубцов постакне
- Хирургические и механические методы лечения рубцов постакне
Протоколы лечения рубцов постакне. Результаты лечения.
Постакне клинически проявляется развитием стойкой поствоспалительной эритемы, нарушением пигментации и образованием рубцовых деформаций. Поствоспалительная эритема и гиперпигментация, как правило, носят проходящий характер, однако могут отмечаться упорные случаи, требующие коррекции. Рубцы формируются у 30-40% больных акне и требуют активной терапии, так как в значительной степени снижают качество жизни пациентов, влияют на самооценку и социальную адаптацию. У пациентов с тяжелыми и очень тяжелыми формами акне риск формирования рубцов составляет 95%, при этом распределение в зависимости от локализации, по данным J.K. Tan и соавт., - 55, 24 и 14% на лице, спине и груди соответственно. При тяжелых формах акне рубцевание как исход воспаления отмечается в 3,4- 6,8 раза чаще, чем у пациентов с более легкой формой акне, у пациентов, не проходивших эффективного лечения в первые 3 года после начала заболевания, рубцы образуются в 1,6-2,8 раза чаще.
В то же время до сих пор неясно, почему у одних пациентов с акне происходит образование рубцов, а у других - нет, так как степень тяжести акне не всегда коррелирует с частотой или степенью тяжести рубцов.
Механизм возникновения рубцов постакне обусловлен глубоким воспалительным процессом (или механическим повреждением, как, например, при экскориированном акне), когда в ответ на воспаление происходят деструктивные и затем репаративные изменения в дермальных слоях, исходом которых могут быть как атрофические рубцы, так и гипертрофические (реже келоидные), что определяется реактивностью дермального матрикса.
Наиболее часто в клинической практике встречаются атрофические рубцы, обусловленные потерей дермального матрикса в результате разрушения коллагена, индуцируемого воспалением, в том числе в силу повышения экспрессии матриксных металлопротеиназ. Эти же ферменты участвуют в ремоделировании дермального матрикса. В качестве одного из механизмов развития рубцов постакне рассматривается роль С. acnes, которые синтезируют фермент коллагеназу, что в ряде случаев приводит к разрушению коллагеновой ткани. В процессе образования рубцов постакне также большую роль играет пептидогликан клеточной стенки P. acnes, который посредством генной экспрессии синтеза proMMP-2 усиливает деградацию экстрацеллюлярного матрикса. Вследствие дефекта коллагеновых волокон кожа «провисает» и образуется атрофический рубец.
Имеющиеся в настоящее время данные позволяют выделить следующие факторы риска формирования рубцов постакне (табл. 5.1).
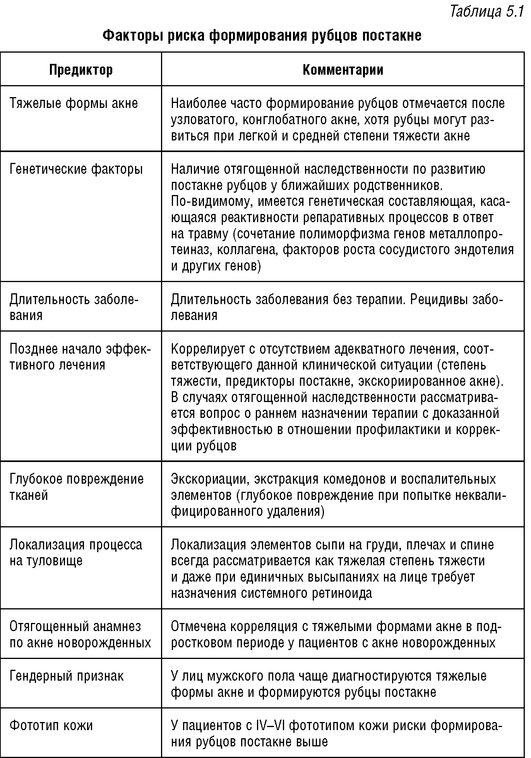
Наиболее часто (около 60-70%) в клинической практике встречаются атрофические рубцы, которые соответственно их форме подразделяются на три типа: V-образные (Icepick), М-образные (Rolling), U-образные (Boxcar) (рис. 5.1). 
Рис. 5.1. Виды рубцов постакне.
Однако в связи с тем что в клинической практике часто встречаются комбинации предложенных форм, дифференциальная диагностика между ними затруднена. Помимо этого, встречаются гипертрофические рубцы в 30-40% случаев и келоиды в 5-10% случаев, которые локализуются преимущественно на коже спины и груди и редко на лице. Возможна комбинация атрофических и гипертрофических рубцов постакне у одного пациента.
В 2011 г. D. Goodman и соавт. была разработана оценочная шкала рубцов постакне, основанная на степени выраженности косметического дефекта без выделения в отдельные категории атрофических и гипертрофических/келоидных рубцов (табл. 5.2).
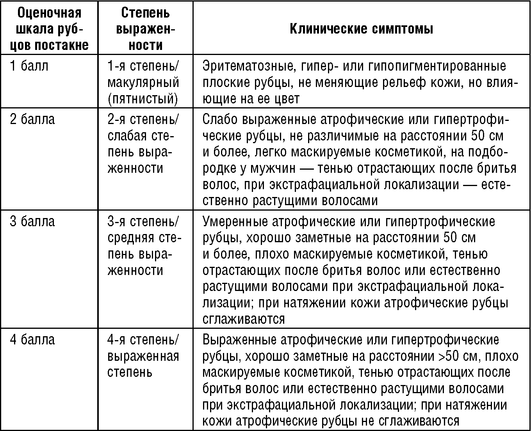
Таблица 5.2 Актуальная оценочная шкала рубцов постакне (Goodman и др., 2011)
В клинической практике целесообразно оценивать риски развития рубцов для своевременного, а возможно и профилактического назначения методов терапии, способных влиять на формирование рубцов (основной механизм действия - это купирование воспаления, и за счет этого профилактическая направленность в отношении рубцов). Для оценки риска формирования атрофических рубцов постакне в 2017 г. J. Tan и соавт. предложили определенный алгоритм вопросов, ответы на которые были индексированы в баллы, что позволило валидизировать алгоритм и с достаточной степенью объективности прогнозировать течение акне.
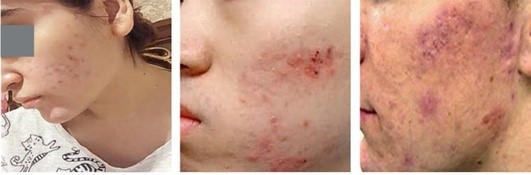
Рис. 5.2. Поствоспалительная эритема, гиперпигментация постакне на фоне единичных элементов воспалительного акне
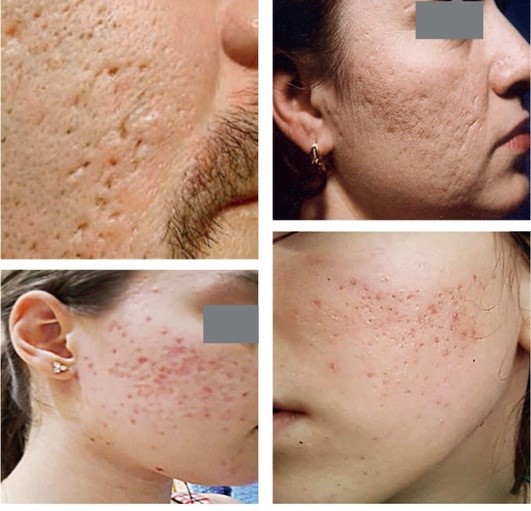

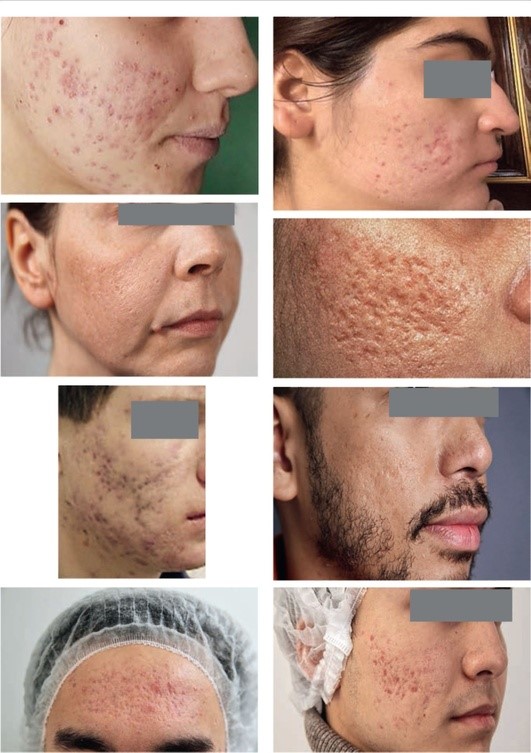
Рис. 5.3. Атрофические рубцы, поствоспалительная эритема (различной степени тяжести)
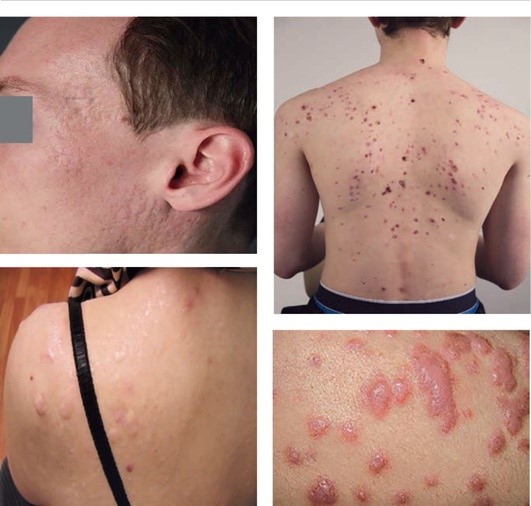
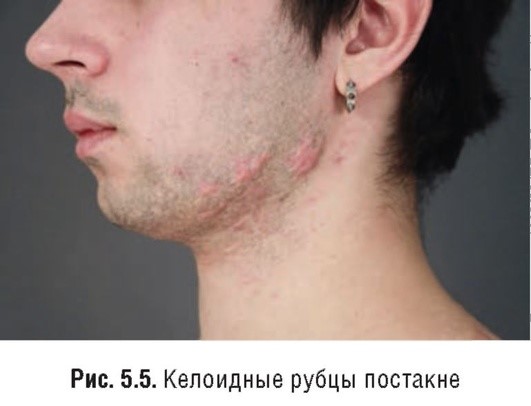
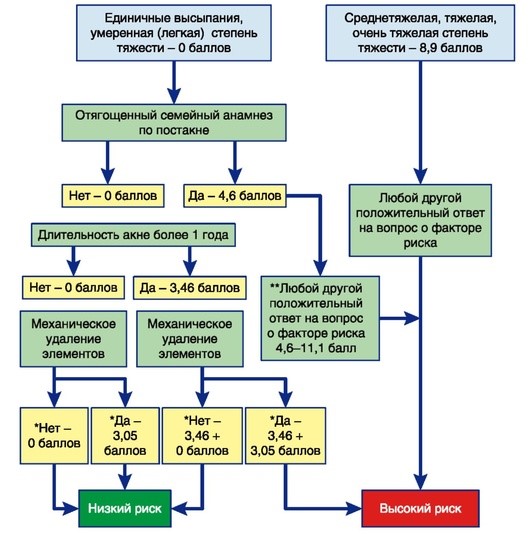
Рис. 5.6. Алгоритм оценки риска формирования атрофических рубцов постакне (Tan J.D. и др., 2017)
*Ответ «нет» подразумевает отсутствие или время от времени механическое удаление элементов; ответ «да» - часто, постоянно.
**Положительный ответ на вопрос о факторах риска (см. табл. 5.1).
Несмотря на высокий риск развития рубцов вследствие акне, на данный момент в современных стандартах терапии не указано на необходимость проведения мероприятий по профилактике развития рубцов, так как в отношении симптомокомплекса постакне практически отсутствуют исследования с высокой доказательной базой. Хотя необходимость раннего начала лечения одновременно с основным или в кратчайшие сроки после его окончания не вызывает сомнений.
Для определения тактики профилактических мероприятий формирования рубцовых деформаций необходимо учитывать предикторы их развития. В связи с этим раннее начало терапии акне, адекватное степени тяжести заболевания, комплексный подход к решению поставленных задач, совместная работа смежных специалистов, правильный настрой пациента, достаточная степень его комплаентности в большинстве случаев являются залогом положительного результата лечения и предотвращения эволюции элементов акне с исходом в рубец.
• Коррекция рубцов постакне включает два направления: раннее начало лечения на фоне проводимой медикаментозной терапии и терапия после окончания основного курса лечения (после купирования воспаления).
• В первом случае важным является вопрос совместимости лекарственных препаратов и методов эстетической коррекции как в отношении эффективности, так и безопасности.
• Во втором случае - это начало терапии в возможно ранние сроки: длительность существования рубцов, как правило, плохой прогностический признак в отношении эффективности (как минимум речь идет о длительности и количестве процедур).
Возможным решением является также применение специальных косметических препаратов (гель Постакнетин), разработанных для минимизации риска развития рубцовых изменений при акне, параллельно с терапией заболевания или сразу после завершения курса лечения. В этом случае Постакнетин наносится на элементы постакне (рубцы, пятна пигментации) 2-3 раза в день, первые результаты при регулярном применении заметны через 4 недели. Применение геля Постакнетин с целью профилактики возникновения рубцов подходит, в том числе, пациентам, получающим терапию системными ретиноидами, когда другие методы коррекции рубцов не рекомендованы в течение всего курса терапии, а также 5-6 месяцев после окончания лечения.
В то же время при выборе тактики ведения пациентов необходимо учитывать длительность существования рубца, так как в различные периоды его формирования отличается патоморфологическая структура, а значит, и лечение. При акне формирование рубцов - процесс перманентный: воспалительные элементы эволюционируют в рубцы на протяжении всего периода течения заболевания, и поэтому у одного пациента давность рубцовых деформаций может варьировать от месяцев до нескольких лет. Данное обстоятельство является специфичным именно для рубцов постакне и отличает их от рубцов другой этиологии. Практическим врачам мы рекомендуем разделять рубцы постакне с учетом характера рубца (атрофические, гипертрофические) следующим образом:
• свежие рубцы (до 1 года существования) на фоне продолжающегося воспалительного процесса;
• свежие рубцы (до 1 года существования) после купирования воспалительного процесса;
• старые рубцы - более 1 года существования.
Данное разделение не касается келоидных рубцов, так как их формирование и рост продолжаются годами, и тактика ведения пациентов кардинально отличается от других видов рубцов.
По результатам нескольких наблюдений за сериями случаев описаны замедленное заживление ран и формирование келоидных рубцов у пациентов, получающих или недавно получавших терапию изотретиноином. На основании этого в настоящее время не рекомендуется выполнение таких процедур, как дермабразия или лазерная шлифовка поверхности кожи ранее чем через 6-12 мес с момента завершения терапии изотретиноином. Недавно проведенные небольшие проспективные интервенционные исследования не выявили патологического рубцевания при выполнении химического пилинга или процедур механической дермабразии ни у одного из пациентов, получающих или недавно получавших изотретиноин. Также имеются результаты ретроспективных исследований и описания отдельных случаев о возможности безопасного выполнения процедур с использованием импульсных лазеров на красителях и С02-лазера. Несмотря на то что плановые процедуры рекомендовано отложить на срок 6-12 мес после завершения терапии изотретиноином, в ряде случаев решение о выполнении вмешательств необходимо принимать в индивидуальном порядке.
К сожалению, в настоящее время недостаточно качественно выполненных исследований, особенно в отношении комплексного подхода, когда важным фактором являются последовательность применения методов, их сочетаемость. Важный аспект - полипрагмазия, которая зачастую отмечается не только в отношении медикаментозной терапии, но и методов эстетической медицины, и может приводить к ухудшению процесса за счет истощения резервных и адаптивных систем кожи или развития непрогнозируемых эффектов. В клинической практике необходимо придерживаться инструкций к препаратам, аппаратам, клиническим рекомендациям, что отражено в данной книге. В то же время в монографии изложены подходы к терапии постакне с учетом собственного опыта авторов, которые в большей степени касаются эффективности терапевтических комплексов, однако сами методики проводятся в соответствии с утвержденными и описанными в инструкции параметрами.
Медикаментозное лечение рубцов постакне
Несмотря на наличие эффективных препаратов для лечения акне, до конца недостаточно изучена их эффективность в отношении профилактики образования рубцовых деформаций постакне. При выборе метода терапии у пациентов со сформировавшимися рубцами и продолжающимся воспалительным процессом следует отдавать предпочтение тем методикам, которые способствуют купированию воспаления и одновременно позволяют воздействовать на рубцовые деформации. По данным литературы, из топической терапии такими эффектами обладают фиксированная комбинация бензоила пероксида и адапалена, азелаиновой кислоты. При среднетяжелой и тяжелой формах акне, а также у пациентов с рецидивами вне зависимости от предшествующей терапии целесообразно назначение системного ретиноида, при этом важно не только набрать курсовую дозу, но и длительность терапии. В таблице представлены все лекарственные препараты, которые могут быть полезны в коррекции рубцов постакне, хотя многие позиции обладают весьма низкой эффективностью и включены с точки зрения ознакомления со всем спектром методов (табл. 5.3).
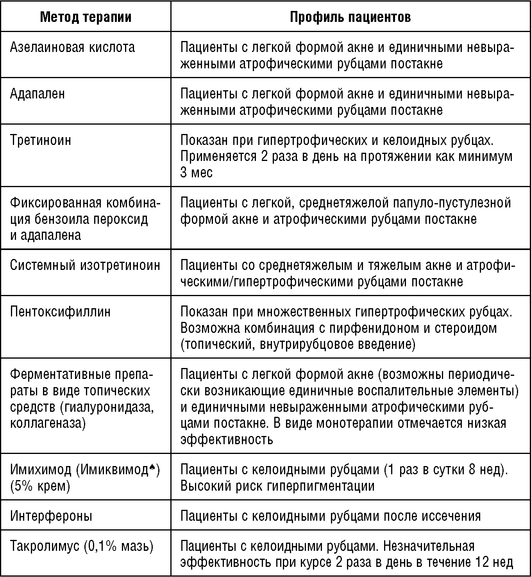
Таблица 5.3 Медикаментозная терапия у пациентов с воспалительными элементами акне и сформировавшимися симптомами постакне (поствоспалительная эритема, гиперпигментация, рубцы)
При отсутствии воспалительных элементов (ремиссия >2 мес) и преобладании в клинической картине симптомокомплекса постакне целесообразно назначать методы, непосредственно влияющие на рубцовую ткань (аппаратные методики, инъекции, пилинг), при этом возможно использование схем поддерживающей терапии: применение адапалена, фиксированной комбинации бензоила пероксида и адапален или азелаиновой кислоты в режиме ежедневного использования (до 1 года зависит от клинической ситуации) или по интермиттирующей схеме (2-3 раза в неделю на протяжении от 6 мес до 1 года).
Если пациенты обращаются по поводу коррекции рубцов по истечению длительного времени после терапии акне (6 мес и более), назначение медикаментозной или поддерживающей терапии нецелесообразно, необходимо сосредоточиться на коррекции рубцов с использованием эффективных методов с учетом клинической картины (поствоспалительная гиперпигментация, атрофические, гипертрофические, келоидные рубцы).
Аппаратные методы лечения постакне рубцов
В выборе того или иного метода коррекции уже сформировавшегося рубца постакне большое значение имеет наличие воспалительных элементов, одновременно с элементами постакне, что значительно уменьшает спектр возможных методов лечения. Основное лечение таких пациентов должно быть дополнено применением лазерных методик, эффективных и в отношении воспалительных элементов акне (IPL, BBL, Nd:YAG-лазер, диодный лазер с длиной волны 1320 нм). В зависимости от вида рубца (атрофический, гипертрофический) также существует специфика не только параметров воздействия, но и самих аппаратных методов (табл. 5.4).
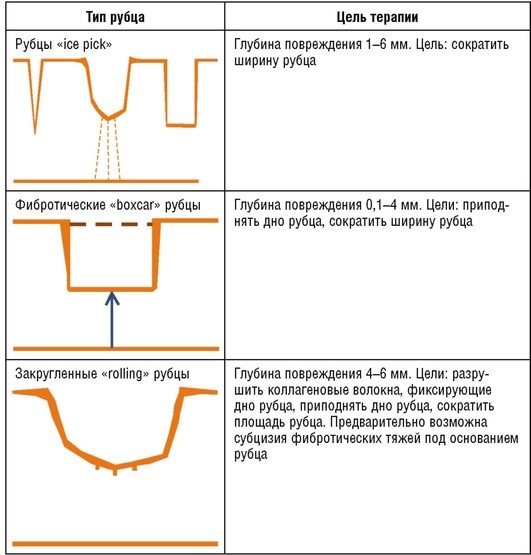
Таблица 5.4 Цели терапии при атрофических рубцах
Основными среди аппаратных методов в настоящее время являются фототехнологии и RF-терапия. Остальные аппаратные методы используются в качестве дополнительной терапии. Аппаратные методы хорошо сочетаются как между собой, так и с инъекционными методами.
В коррекции атрофических рубцов используются: фракционная игольчатая RF-терапия, лазерные фракционно-абляционные технологии (горячие режимы ER:YAG, СO2-лазеры 2940, 10 600), лазерные фракционно-неабляционные технологии (1540, 1470, 1440, 1330, 2940 нм), Nd:YAG 1064 нм, ILP.
Лечение гипертрофических рубцов, направленное на удаление избыточного внеклеточного матрикса, осуществляется преимущественно введением в ткани разнообразных ферментов и других лекарственных средств, а также иссечением его элементов. Между тем в настоящее время внимание специалистов все чаще привлекают консервативные методы лечения рубцов, среди которых особое место занимают фотодеструктивные, фотоангиотермолизирующие и дефиброзирующие методы. Для коррекции коллагеногенеза в рубцах в последние годы разработаны препараты, разрушающие избыточный коллаген и гликозаминогликаны. Физические методы доставки ферментных препаратов в ткани рубца (электро- и ультрафонофорез) не только улучшают проницаемость эпидермиса для них, но и сами обладают фибромодулирующим эффектом и потенцируют их действие, а лазерное излучение способно вызывать деструкцию и разрушение сосудов рубцовой ткани.
Лазерная терапия постакне рубцов
В коррекции рубцов постакне используется четыре вида ВЛИ: без повреждения (неаблятивная методика), с повреждением целостности кожи (аблятивная методика) и фракционное воздействие (аблятивный и неаблятивный) (табл. 5.5).
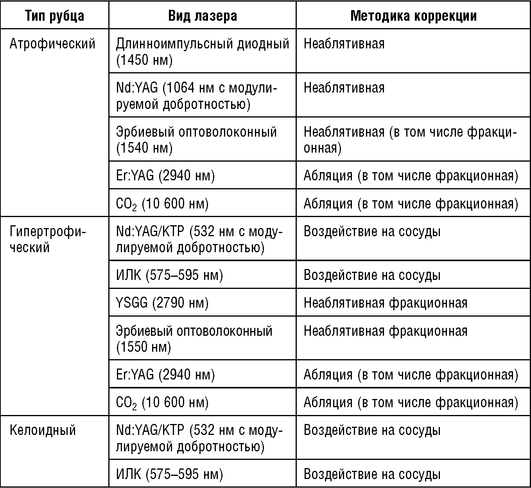
Таблица 5.5 Лазерная терапия рубцов постакне
Атрофические рубцы достаточно хорошо поддаются коррекции с помощью лазерной терапии. Лучше всего лазерной коррекции поддаются свежие гипертрофические рубцы (до 1 года), с выраженным сосудистым компонентом - «красные», возвышающиеся над уровнем (плюс ткань). После дермабразии и других видов хирургической обработки лазерная шлифовка не дает выраженного клинического эффекта из-за уплотнения ткани за счет дополнительного развития фиброза. Лучшие результаты отмечаются у пациентов с I-III типом кожи.
По-прежнему золотым стандартом в коррекции рубцов постакне из лазерных методик является аблятивный СО2-лазер. За счет стимуляции коллагенеза и ремоделирования кожи эффективность лазера нарастает в течение 18 мес после процедуры. Однако в связи с тем, что СО2-лазер генерирует энергию высокой плотности, обладает малой селективностью к воде, формирует дополнительные зоны термического повреждения тканей, риск развития побочных эффектов достаточно велик. Менее травматичным аблятивным методом за счет своей высокой тропности к молекулам воды является шлифовка эрбиевым лазером Er:YAG с длиной волны 2940 нм. Механизм воздействия строится на селективном фототермолизе и имеет наиболее высокий коэффициент поглощения водой. Поскольку излучение Er:YAG-лазера почти полностью поглощается водой в очень тонком поверхностном слое кожи, его можно использовать для точной и поверхностной абляции ткани. Максимальная температура нагрева окружающей кожи приблизительно 30 °С, т.е. остаточное тепловое повреждение минимально. Именно благодаря этой особенности эрбиевый лазер более широко по сравнению с другими источниками света (например, СО2-лазером) применяется для коррекции рубцов. Однако для достижения эффекта, сопоставимого с СО2-лазером, необходимо проведение нескольких процедур. При применении аблятивных методик следует избегать агрессивного лечения (с большим количеством флюенсов и многократных прохождений).
Применение более современных неаблятивных лазеров сопровождается меньшим риском развития побочных явлений, меньшей травматизацией, в связи с чем почти не требуют реабилитации. Механизм действия неаблятивных методик основан на термическом повреждении дермы при интактном эпидермисе, после чего запускается механизм неоколлагенеза с ремоделированием соединительнотканных структур. Однако по своей эффективности в коррекции рубцовых деформаций неаблятивные лазеры уступают аблятивным.
Эффект неодимового лазера Nd:YAG-лазера с длиной волны 1064 нм основан на гомогенном фототермолизе. Для данной длины волны главными поглощающими тканями-мишенями являются различные формы гемоглобина, менее интенсивно она поглощается водой (15%) и меланином (10%). Вследствие использования сверхдлинного импульса с ярко выраженным термическим компонентом в тканях возникает управляемый ожог, проявляющийся в виде частичной коагуляции микрососудистого русла, разрушения фибробластов и частичной прямой денатурации структуры коллагена, что приводит к развитию асептического воспаления. В зоне асептического воспаления наблюдаются усиление активности фибробластов и оптимизация количества и пространственного расположения тучных клеток, активно выделяющих медиаторы воспаления. В результате происходит повышение синтеза проальфаколлагеновой мРНК. Вследствие разрешения асептического воспаления начинаются развитие молодого коллагена с оптимизированным пространственным расположением, наполнением и удлинением волокон, ранняя реваскуляризация тканей, активизация появления молодых фибробластов. Таким образом достигается дермопластический эффект. Процедура проводится 2 раза в неделю; курс 10-12 процедур. Параметры воздействия: диаметр пятна - 8 мм, длительность импульса - 100-150 мс, энергия - 25-40 Дж/см2 (по переносимости). При «молодом» рубце энергия 20 Дж/см2. Рекомендуемый перерыв - 1 мес, затем следует проводить шлифовку эрбиевым лазером.
Появление нового метода воздействия на кожу лазерным лучом - фракционного фототермолиза, позволило сократить травматичность аблятивных методик, кроме того, появилась возможность увеличить глубину проникновения лазерного луча с минимальной травматизацией эпидермиса. Особенностью фракционных лазеров является то, что используемое излучение при воздействии на биологическую ткань поступает не сплошным потоком, а точечно, формируя, таким образом, рассеянные множественные микротермальные лечебные зоны 70-150 микрон диаметром и 380-1600 микрон в глубину, вокруг которых сохраняется неповрежденная ткань. Данный эффект обусловлен матрицей микролинз, установленной на выходе светового луча, при этом в фокусных пятнах обеспечивается высокая плотность излучения (около 200 Дж/см2). Благодаря тому что общая поверхность повреждения составляет всего лишь 15-20%, эпидермально-дермальная реэпителизация происходит достаточно быстро с минимальным риском побочных эффектов.
При исследовании гистологической и ультраструктурной картины рубцовой ткани после воздействия методом неаблятивного фракционного фототермолиза выявлены улучшение микроциркуляции тканей, увеличение количества и функциональности фибробластов, разрыхление пучков коллагеновых волокон с сохранением их фибрилл. Анализ ультразвукового сканирования кожи выявил выраженное снижение акустической плотности рубцовой ткани и увеличение толщины дермы, кроме того, обнаружено увеличение эластичности кожи методом кутометрии, в то время как при воздействии на атрофические рубцы аблятивными фракционными методиками, наоборот, отмечается повышение плотности дермального слоя.
Лазерная аблятивная шлифовка показана при атрофических рубцах средней и тяжелой степени выраженности. Используется диодный с длиной волны 1450 нм или СО2-лазер с плотностью мощности 8-10 Дж/см2. Данный вид воздействий позволяет улучшить вид рубца на 50-80%. Повторное воздействие возможно не ранее чем через год, после точной оценки клинических улучшений. В связи с меньшим риском возникновения побочных эффектов наибольшее применение для коррекции атрофических рубцов (легкой и средней степени выраженности) нашли неаблятивные методики лазерной шлифовки с использованием диодных или неодимового лазера. Большая длина волны этих лазеров позволяет проникать лазерному излучению довольно глубоко, целевыми хромофорами являются водосодержащие структуры ткани. Курс лечения состоит из трех процедур, проводимых с интервалом в 1-2 мес. Результаты эффективности оцениваются через 6 мес после окончания курса. Лечение атрофических рубцов СO2-лазером и диодным может сопровождаться длительной эритемой с последующей стойкой гиперпигментацией у людей с V-VI фототипом кожи.
При «свежих» гипертрофических рубцах с выраженным сосудистым компонентом («красные» рубцы) показано применение импульсных сосудистых лазеров: Nd:YAG/KTP (532 нм), ИЛК (575-595 нм). В дальнейшем проводится вапоризация рубцовой деформации. Такая методика значительно способствует получению более выраженного косметического эффекта.
Наиболее эффективной и в то же время щадящей при гипертрофических и атрофических рубцах является методика фракционного фототермолиза (табл. 5.6), при гипертрофических рубцах особенно высокий эффект отмечается в сочетании с предварительным (за 1 мес до процедуры) обкалыванием очагов 5-фторурацилом и дюрантным кортикостероидным препаратом.

Таблица 5.6 Рекомендации параметров проведения процедур фракционного фототермолиза в зависимости от типа рубцовых деформаций
Перед проведением облучения на обрабатываемый участок необходимо нанести водорастворимую контрастную краску для определения зоны обработки и плотности нанесения микротермальных лечебных зон. Поскольку глубина и ширина микротермальных лечебных зон зависит от заданной энергии импульса, необходимо выбирать энергию в диапазоне 6-10 мДж. Производят серию параллельных проходов в направлении перпендикулярно обрабатываемой поверхности. В зависимости от решаемой проблемы, количество проходов по одному и тому же участку от 6 до 12, при этом на одном и том же участке каждый последующий проход проводится перпендикулярно предыдущему.
Лазерное лечение гипертрофических и келоидных рубцов может проводиться по следующим схемам. Используется методика комбинированной лазеротерапии, при которой сначала рубец обрабатывается импульсным сосудистым лазером на красителях (плотность энергии составляет 3-7 Дж/см2), 1-3 раза с интервалом 1,5-2 мес (возможно проведение большего количества сеансов облучения - до 5), в дальнейшем показана лазерная шлифовка (СО2-лазер или эрбиевый лазер). Параметры воздействия импульсным сосудистым лазером с длиной волны 585 нм следующие: длительность импульса 450 с, плотность потока энергии при размере пятна 10 мм составляет 3-4 Дж/см2, при меньшем размере светового пятна энергию увеличивают до 7 Дж/см2. У пациентов с темной кожей плотность потока энергии необходимо снижать. При первой процедуре также плотность потока энергии должна быть несколько ниже, в дальнейшем ее увеличивают. В ряде случаев после применения сосудистого лазера очаги однократно обкалывают дюрантным кортикостероидным препаратом. Аблятивная обработка гипертрофических или келоидных рубцов проводится через 8-10 нед после применения сосудистых лазеров.
В ряде случаев в комбинации с другими методами предпочтительнее использовать фракционный неаблятивный лазер на эрбиевом стекле (табл. 5.7).
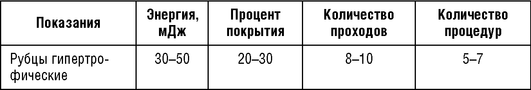
Таблица 5.7 Параметры воздействия фракционного неаблятивного эрбиевого лазера (1550 нм)
Несмотря на высокие результаты после проведения лечения рубцов постакне методом фракционного фототермолиза, остается ряд нерешенных задач, таких как необходимость увеличения глубины проникновения луча без увеличения термической нагрузки на эпидермис.
Поскольку большинство рубцов постакне формируются после тяжелых форм акне, когда назначается изотретиноин, вопросы раннего назначения лазерной терапии являются актуальными. В большинстве публикаций на фоне применения изотретиноина не рекомендуется применение аблятивных лазеров, дермабразии и пилинга (от 6 до 12 мес после курса), однако, по данным ряда авторов и основываясь на собственном опыте, возможно проведение терапии рубцов с использованием аблятивных методов, если пациент получает изотретиноин в дозе 10 мг/сут.
Фототерапия широкополосным импульсным светом
При светотепловом воздействии происходит индуцирование неоколлагенеза в результате умеренного термического повреждения коллагена (нагрев волокон коллагена с разрывом дисульфидных мостиков и последующим восстановлением структуры волокон), а также влияния основных клеточных факторов (включая гистамин) на метаболизм коллагена. Светотепловая терапия (IPL-технология), в которой применяется широкополосный импульсный свет с длиной волны от 400 до 1200 нм, показана при гипертрофических рубцах. Нагрев тканей и разрушение хромофоров при облучении световым потоком небольшой мощности (10 Дж на 1 см2) происходит в результате применения двух эффектов распространения светового потока: эффекта поглощения излучения светового потока хромофорами (оксигемоглобином, водой), преобразования световой энергии в тепловую, и эффекта рассеивания света на оптически неоднородных структурах дермы. Рассеянный свет повышает температуру в обрабатываемой зоне в 4-5 раз больше, чем поглощенный свет. Эффективное использование рассеивания позволяет значительно снизить исходную мощность светового потока, что обеспечивает максимальную безопасность данной процедуры. Волны видимого спектра воздействуют на хромофоры в дерме и вызывают коагуляцию сосудов рубцовой ткани, что стимулирует активацию фермента коллагеназы (максимально активную при гипоксии), в результате чего происходит дефиброзирование рубца. Тогда как инфракрасные лучи сразу поглощаются межклеточной жидкостью. Легкое тепловое повреждение ведет к активации фибробластов и синтеза нового коллагена, что продолжается в течение нескольких месяцев. Поэтому IPL-технология может применяться для лечения именно гипертрофических рубцов. Процедуры проводятся 1 раз в 7-10 дней. Курс состоит из 5-10 процедур.
Радиочастотная микроигольчатая терапия рубцов постакне
В коррекции атрофических рубцов постакне могут быть использованы все типы радиочастотных микроигл, однако наибольшее применение получил метод фракционных биполярных радиочастотных микроигл. Данная методика при атрофических рубцах превосходит результаты неаблятивного фракционного фототермолиза, что обусловлено в том числе и глубиной проникновения (важный фактор при рубцовых поражениях). Метод отличает низкая болезненность и быстрая реабилитация, а также отсутствие кровотечений и побочных эффектов.
Процедуры проводятся с кратностью 1 раз в 10-14 дней, на курс требуется в среднем 5-8 процедур.
Электрофорез рубцов постакне
Электрофорез с гиалуронидазой применяется только на гипертрофические и келоидные рубцы в ранние сроки их формирования. Проводится 2 курса (интервал 2-4 мес) по 10 процедур ежедневно или через день. Применение гиалуронидазы направлено на разрушение внеклеточного матрикса, точнее, его полисахаридной составляющей. Оказывая «разрыхляющий» эффект, она способствует проникновению других лекарственных веществ. Поскольку еще одним важным компонентом внеклеточного матрикса является коллаген, то применение коллагеназы, особенно при более поздних сроках формирования рубца, также является патогенетически обоснованным. Проводится электрофорез с коллагеназой по аналогичной схеме. Возможно сочетание данного метода с электрофорезом преднизолона или дексаметазона, так как кортикостероиды снижают активность фибробластов, блокируют ферменты, участвующие в синтезе коллагена, а также уменьшают проницаемость стенки сосудов, что приводит к торможению роста рубцовой ткани.
Ультразвуковая терапия рубцов постакне
Данный вид терапии в составе терапевтического комплекса (в виде монотерапии ее эффективность низкая) может использоваться при атрофических и гипертрофических рубцах. В основе данного метода лежит применение ультразвуковых колебаний частотой выше 16 кГц. На биологическую ткань ультразвук оказывает дефиброзирующее, противовоспалительное действие, приводит к ускорению местного кровообращения. Доказано, что образующиеся новые коллагеновые и эластиновые волокна под действием ультразвука обладают большей эластичностью.
При использовании малой мощности - от 0,4 до 0,8 Вт - ультразвук оказывает стимулирующее действие на трофические процессы в тканях. Такая стимуляция показана при терапии атрофических рубцов постакне. Курс составляет 14-20 процедур с интервалом 4 мес.
С увеличением мощности увеличивается выделение тепла, повышается дефиброзирующее действие ультразвука, необходимое для коррекции гипертрофических рубцов. Дефиброзирующее, размягчающее действие рубцов достигается в диапазоне 0,8-2 Вт/см2. Рекомендован режим постоянной генерации ультразвуковой волны на одну зону 3-5 мин курсом 10-15 процедур через день.
Букки-терапия
Букки-терапия является одним из самых эффективных методов в отношении келоидных и гипертрофических рубцов, может использоваться в виде монотерапии или в составе терапевтического комплекса. Букки-лучи относятся к ультрамягким рентгеновским лучам с длиной волны 1,44-2,19 Å.
До подкожной жировой клетчатки проникает только 12% излучения, остальное поглощается поверхностными слоями кожи. Букки-лучи оказывают цитостатическое, цитолитическое и фибринолитическое действие. Процедуры проводят, как правило, 1 раз в 3-4 нед на протяжении нескольких месяцев (зависит от динамики клинической картины).
Механовакуумная технология
Механовакуумное воздействие (Louis Paul Gutoy - LPG) осуществляется моторизованными роликами, которые прорабатывают ткань, попадающую в процедурную камеру благодаря движущимся с разной скоростью и в разных направлениях роликам и вакуумной аспирации. Вакуум опосредованно дополняет механическое воздействие роллеров. Механизм действия: улучшение микроциркуляции, повышение содержания коллагена, рост количества фибробластов и реорганизация папилляров дермы, коллагеновых волокон; дефиброзирующее действие, осуществляемое благодаря улучшению трофических процессов и механическому воздействию на фиброзные ткани.
Режим механовакуумной технологии зависит от зрелости рубца. При свежих (до 6 мес) гипертрофических рубцах воздействие лучше проводить вокруг и по краю рубца для снятия контрактуры и повышенного натяжения. При старых гипертрофических рубцах можно обрабатывать непосредственно рубцовую поверхность. Предусмотрены специальные фазы работы, во время которых происходит усиленное разминание и дефиброзирование рубцовых тканей (фазы механизации и мобилизации). Обработка рубца должна проводиться как вдоль него - манипула продвигается прямо по рубцу, так и поперек - манипула накатывается на рубец. Если рубец существует более 6 мес, интенсивность воздействия усиливают, продолжительность процедуры доводят до 20 мин. Процедуры назначаются ежедневно или через день. Такая терапия приводит к активной гиперемии в области рубца, что свидетельствует об усилении микроциркуляции в зоне воздействия. Это существенно улучшает обменные процессы, активизирует разволокнение грубой рубцовой ткани, что в результате уменьшает высоту рубца.
Микротоковая терапия постакне рубцов
Микротоковая терапия - технология, основанная на использовании слабого импульсного электрического тока в диапазоне от 10 до 600 мкА с частотой от 0,1 до 300 Гц. Ток небольшой величины способен проникать в патологический очаг, восстанавливая поляризацию клеточной мембраны и правильное соотношение потенциалов покоя и действия. Таким образом нормализуется работа клеток. Восстанавливая активность тканей на клеточном уровне, микротоковая терапия воздействует на все слои, вовлеченные в патологические процессы, в результате чего восстанавливается мембранный потенциал, нормализуется клеточный метаболизм, стимулируется активность фибробластов, снижается повышенная активность меланоцитов и ускоряется деградация меланина, происходит стимуляция клеточных гуморальных звеньев иммунитета. На тканевом уровне мы получаем улучшение микроциркуляции, нормализацию сосудистого и мышечного тонуса. В аппаратах последнего поколения есть программы, в которых автоматически устанавливаются сила тока, частота и форма волны, что позволяет улучшать репарацию тканей на разной глубине. Процедуры проводятся ежедневно или через день. Количество процедур зависит от состояния тканей (в среднем 5-8 процедур).
Пилинг
Для коррекции более поверхностных свежих рубцов (атрофические, гипертрофические) рекомендовано применять срединно-поверхностные и срединные пилинги с 70% гликолевой кислотой, 30% салициловой, 20-35% трихлоруксусной кислотой или 40-70% пировиноградной кислотой. Количество процедур и интервал между ними регламентируются инструкцией к препарату и определяется с учетом динамики клинической картины.
Большое распространение благодаря высокой эффективности получила техника точечного применения глубокого пилинга трихлоруксусной кислотой (CROSS-техника), особенно в коррекции V- и U-образных атрофических рубцов. Рекомендуется проведение 4 процедур пилинга с 2-недельным интервалом.
Возможна комбинация пилинга с лекарственной терапией. Так, после титрования дозы системного изотретиноина (<0,3 мг/кг в сутки, как правило, это >6 мес приема препарата) даже при наличии единичных папуло-пустулезных элементов и выраженных рубцах возможно проведение срединно-поверхностного пилинга.
Противопоказаниями для проведения пилинга являются: прием фотосенсибилизирующих препаратов, лазерная или лучевая терапия (в местах воздействия) за 6 мес и менее. Также необходимо информировать пациента (например, демонстрация фотодокументации), как он будет выглядеть после пилинга.
Инъекционные методы лечения рубцов постакне
Инъекционные методы в коррекции рубцов постакне можно разделить на 4 группы: введение лекарственных препаратов в ткань рубца, мезотерапия различными препаратами, введение филлеров и PRP-терапия.
При гипертрофических и келоидных рубцах внутриочаговое введение в ткань кортикостероида, фторурацила (5-Фторурацила-Эбеве*) или их комбинации, а также блеомицина является очень эффективным методом. Механизм действия кортикостероида заключается в гипоксии тканей, уменьшении пролиферации фибробластов и уровня провоспалительных цитокинов, что приводит к снижению синтеза коллагена и гликозаминогликанов.
При введении в ткань рубца кортикостероида необходимо соблюдать следующие правила:
• триамцинолона ацетонидρ вводится общей дозой 10-40 мг/мл 1 раз в 2 нед;
• дюрантный препарат бетаметазон (Бетаметазона дипропионат*)/бетаметазона натрия фосфатρ вводится общей дозой 1-2 мл 1 раз в 2-3 нед;
• более низкие дозы позволяют избежать атрофии кожи и гиперпигментации;
• методика введения: иглу нужно вводить под давлением в поверхностный слой рубца, препарат вводится при ретроградном движении иглы, инъекцию завершают, когда рубец увеличивается в размере и его цвет изменяется на желтый или белый;
• инъекции повторяют, пока весь рубец не побледнеет;
• лучше начинать с более низких концентраций;
• ограничения при сахарном диабете.
Фторурацил (5-Фторурацил-Эбеве*) - антиметаболит группы структурных аналогов пиримидина, оказывает цитостатическое действие и показан в виде внутрирубцовых инъекций при келоидных рубцах. Инъекции проводят 1 раз в 3-4 нед в течение 12 нед, количество препарата 0,5-2,0 мл в концентрации 50 мг/ мл. Практика показывает, что данный препарат лучше использовать с дюрантным кортикостероидом в соотношении 1:1. Обкалывание этим составом осуществляется по описанной выше методике 1 раз в 3-4 нед, количество введений определяется динамикой клинической картины и, как правило, составляет 4-5.
Блеомицин подавляет синтез нуклеиновых кислот (преимущественно ДНК) и белка. Инъекции блеомицина в рубец вызывают гибель кератиноцитов и формирование смешанного воспалительного инфильтрата. Показан данный препарат при келоидных и гипертрофических рубцах. Методики введения препарата:
• препарат в концентрации 1,5 МЕ/мл наносится на поверхность рубца, затем делаются проколы в рубце, процедуры проводят 1 раз в неделю;
• препаратом в концентрации 1,5 МЕ/мл инфильтрируют рубец 3-5 раз в течение 1 мес.
Метод мезотерапии применяется преимущественно при атрофических рубцах постакне. Используются витаминные, улучшающие микроциркуляцию и трофику тканей биологически активные препараты, гиалуроновая кислота. Наилучшие результаты мезотерапия дает в комбинации с аппаратными методами.
Наиболее эффективной методикой коррекции атрофических рубцов постакне является терапия аутологичной плазмой с тромбоцитами PRP-терапия (Platelet Rich Plasma), в основе которой лежит применение препаратов аутологичной плазмы с тромбоцитами, полученной из цельной крови пациента.
Апробированной и доказавшей свою эффективность в терапии рубцов постакне является технология RegenLab. Отличительными особенностями данной технологии являются: концентрация тромбоцитов в 1,5-2,5 раза выше физиологической, отсутствие блокирующих дегрануляцию тромбоцита и их адгезию на фибрине необратимых антиагрегантов (например, гепарина), высокая жизнеспособность тромбоцитов, наличие дополнительного матрикса и физиологического активатора - аутологичного тромбина, минимальное количество гранулоцитов, при сохранении в клеточном препарате моноцитов. Процедуры проводятся 1 раз в 2-3 нед, на курс 3-5.
В последних литературных источниках сообщается о разработке новых комплексных форм препаратов, которые сочетают в себе один из перечисленных выше базовых вариантов терапии аутологичной плазмой с тромбоцитами (PRP) и дополнительную фармацевтическую субстанцию, например «L-PRP + гиалуроновая кислота». К таким технологиям относится RegenLab Клеточный Матрикс (Cellular Matrix), которая обеспечивает немедленное формирование насыщенного жизнеспособными тромбоцитами матрикса из специально разработанной гиалуроновой кислоты и PRP. Состав: 2 мл неретикулированной гиалуроновой кислоты (1550 кДа) в концентрации 20 мг/мл (в каждой пробирке 40 мг), 4 мл смеси A-PRP и гиалуроновой кислоты можно приготовить за один этап из 4 мл крови пациента в полностью замкнутом цикле. Комплекс «гиалуроновая кислота и A-PRP» обладает значительно более высокой вязкостью, чем PRP. Данная характеристика позволяет не только воздействовать на трофику ткани, но и заполнять дефект атрофического рубца, что дает немедленный эстетический результат. Также может использоваться техника введения с интрадермальной стимуляцией рубцовой ткани (Skinbiogeting) - механическое отделение рубца от нижележащих тканей (сепарация ткани) с ретроградным введением препарата. Для коррекции атрофических рубцов постакне рекомендуется проведение 3-4 процедур с кратностью 1 раз в 2-3 нед.
Коррекция рубцовых деформаций с помощью дермальных филлеров имеет большое количество ограничений: применение показано только при атрофических U-образных рубцах с небольшой плотностью рубцовой ткани. Кроме того, в зависимости от выбранного материала имеет небольшую длительность эффекта - от 3 до 12 мес. Преимуществами методики являются хорошая переносимость пациентами и низкий риск осложнений. В качестве заполнителей применяются стабилизированная гиалуроновая кислота, коллаген (животного или синтетического происхождения), жировая аутологичная ткань, аллопластические имплантаты (значительно реже).
Хирургические и механические методы лечения рубцов постакне
Универсальным методом коррекции глубоких атрофических рубцов являются хирургические методики и механические шлифовки кожи.
К методам механической шлифовки кожи относятся механическая дермабразия, микродермабразия и нидлинг с применением мезороллеров.
Применение механической дермабразии обосновано при наличии большого количества атрофических рубцов постакне, расположенных близко друг к другу. Однако в связи с тем, что данный метод является весьма травматичным, болезненным для пациента, требующим длительной реабилитации с высоким риском развития побочных явлений в виде патологических рубцов и дисхромий, применение его весьма ограничено. Микродермабразия - более щадящий метод, но эффективность его в отношении коррекции глубоких рубцов менее выражена. Аналогичным микродермабразии выступает метод нидлинга с применением мезороллеров. По некоторым данным, этот метод, стимулируя синтез коллагена I типа, оказывается более эффективным, чем IPL-системы.
Интрадермальная стимуляция рубцовой ткани (Skinbiogeting) применяется исключительно при атрофических рубцах и заключается в отделении дна рубца от нижележащих тканей. Технически данная методика осуществляется простой иглой с инъекцией новокаина под рубец либо специальной нитью. Механическое отделение рубца от нижележащих тканей вызывает асептическое воспаление вследствие травмы с последующей активизацией фибробластов. Образовавшийся дефект заполняется соединительной тканью, вследствие чего дно рубца утолщается и уменьшается глубина дефекта.
Келоидные и гипертрофические рубцы могут быть иссечены. В отношении келоидных рубцов в связи с высокой вероятностью (50-80%) рецидивирования после иссечения необходимо проводить профилактические мероприятия (силиконовые накладки, компрессионная терапия, инъекции ГКС, если позволяет локализация процесса). При иссечении используют тангенциальную технику, эллиптическое иссечение или поэтапное иссечение (при выраженной плотности и большом размере в зоне натяжения ткани). В ряде случаев используется техника переориентации рубца (Z-пластика, W-пластика, метод ломаной линии).
Коррекция рубцов постакне, как правило, носит комплексный характер и включает несколько этапов терапии. Для коррекции М-образных рубцов постакне высокий эффект отмечается от применения хирургической субцизии и пилинга 100% трихлоруксусной кислотой у пациентов с III и IV фототипом по Фицпатрику.
Универсальным методом коррекции глубоких атрофических рубцов являются хирургические методики, которые рекомендовано сочетать с одной из техник лазерной шлифовки кожи (фракционный СО2, фракционный эрбиевый лазер, аблятивные методики СО2 или эрбия, комбинация эрбиевого лазера и диодного лазера).
Метод мезотерапии (гиалуроновая кислота, витамины, активные комплексы) применяется в комбинации с различными типами шлифовок (пилинги, дермабразия, лазерная шлифовка) и на ранних сроках формирования атрофического рубца.
Наиболее эффективной в комплексном применении является PRP-терапия, которая может комбинироваться со всеми аппаратными методами, при этом алгоритм кратности проведения и последовательности процедур может варьировать. Высокая эффективность отмечается при комбинации PRP-терапии c активацией аутологичным тромбином и малоинвазивной фракционной биполярной RF-микроигольчатой терапии. Последовательность процедур: вначале проводится RF-терапия, затем через 3-7 дней PRP-терапия, интервал между процедурами RF-терапии 1 мес, на курс 3-4 комплекса RF и PRP. Возможна комбинация с лазерными технологиями (фракционный эрбиевый лазер, фракционный СО2-лазер, комбинированный эрбий с диодным лазером). Последовательность процедур такая же, как и при RF-терапии. С лазерной терапией возможно дополнительное применение PRP препарата сразу после процедуры в виде аппликации.
PRP-терапия хорошо сочетается с фототехнологиями: IPL или ее вариантом - BBL. В данных методиках аппаратный метод предшествует инъекциям PRP, последовательность и кратность описаны выше.
Внутрирубцовое введение кортикостероидов (5-фторурацила) хорошо сочетается с криотерапией и способствует повышению эффективности терапии келоидных и гипертрофических рубцов постакне.
Таким образом, на различных этапах формирования рубцов постакне c целью решения различных задач (купирование воспаления или коррекция сформировавшихся рубцов) используются как лекарственные препараты, так и аппаратные методы (табл. 5.8).
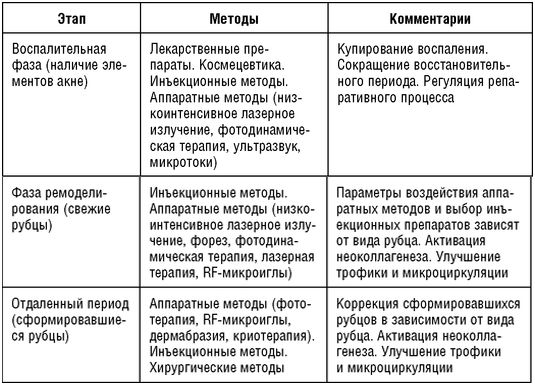
Таблица 5.8 Тактика ведения пациентов с рубцами постакне
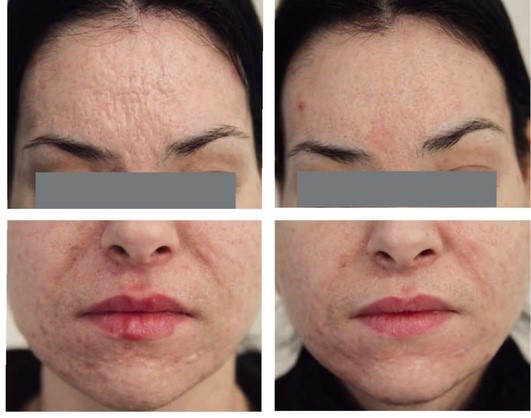
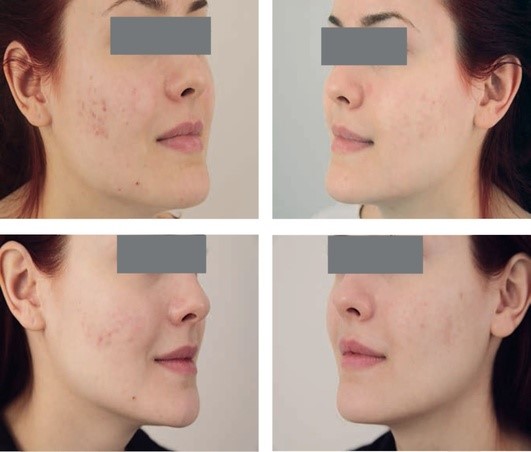
Рис. 5.8. Атрофические рубцы постакне. После 3 процедур радиочастотных микроигл и 3 процедур терапии аутологичной плазмой с тромбоцитами
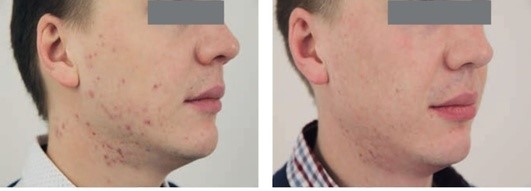
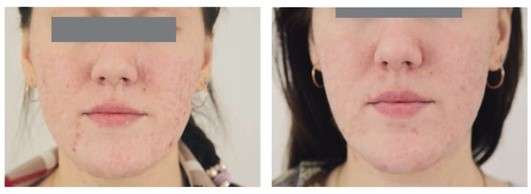
Рис. 5.10. Атрофические рубцы постакне. После 5 процедур фотодинамической терапии
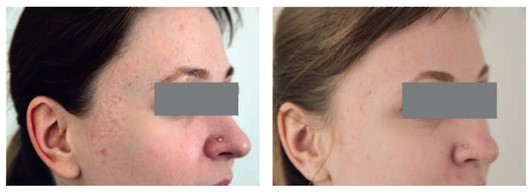
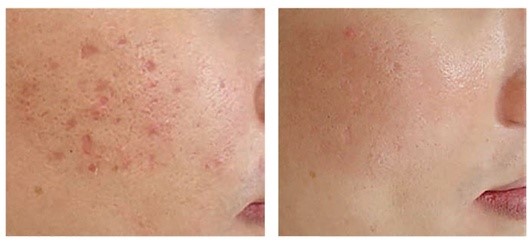
Рис. 5.12. Атрофические рубцы постакне. После 2 процедур фракционного фототермолиза
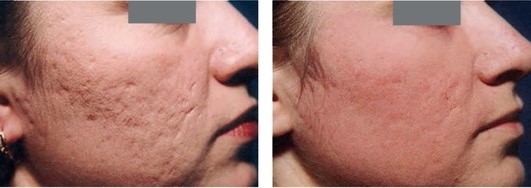
Рис. 5.13. Атрофические рубцы постакне. После 1 процедуры дермабразии и курса фармафореза препарата Лаеннек*
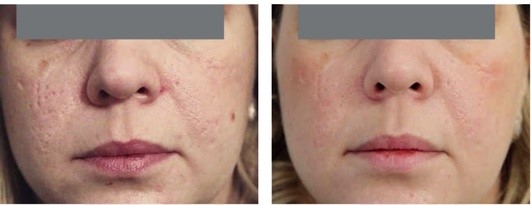
Рис. 5.14. Атрофические рубцы постакне. После 1 процедуры фракционного фототермолиза и терапии аутологичной плазмой с тромбоцитами
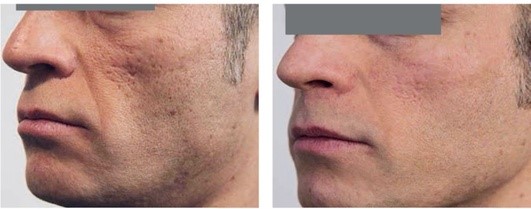
Рис. 5.15. Атрофические рубцы постакне. После 3 процедур криодермабразии и биоревитализации
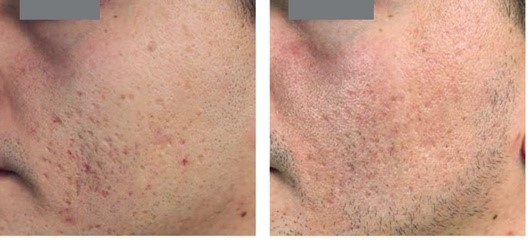
Рис. 5.16. Атрофические рубцы постакне. После 3 процедур неодимовым лазером
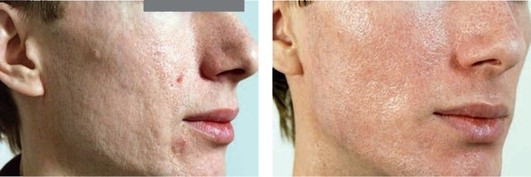
Рис. 5.17. Атрофические рубцы постакне. После фракционного фототермолиза и внутривенных введений (5 процедур) препарата Лаеннек*
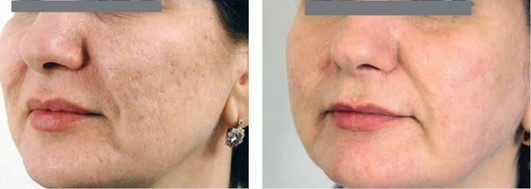
Рис. 5.18. Атрофические рубцы постакне. После 1 процедуры абляционного фракционного фототермолиза, 1 процедуры RF-микроигольчатой терапии и внутривенных введений (5 процедур) препарата Лаеннек*
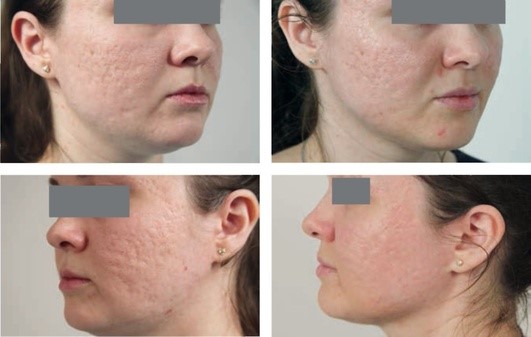
Источник: Рубцы кожи. Клинические проявления, диагностика и лечение / Н. Е. Мантурова, Л. С. Круглова, А. Г. Стенько. - Москва: ГЭОТАР-Медиа, 2021.
24.04.2021 | 13:35:07