Желтуха. Общие причины желтухи. Метаболизм билирубина.
Раздел:
Статьи
/ Общая врачебная практика.
/ Внутренние болезни.
/ Желтуха. Общие причины желтухи. Метаболизм билирубина.
Для понимания механизма развития желтухи необходимо представлять особенности морфологического строения печени и ее физиологию на уровне функционирования отдельного гепатоцита. Достаточно перечислить функции печени, чтобы понять важность знаний анатомии и физиологии печени: формирование желчи и ее выведение, метаболизм углеводов, липидов, синтез мочевины, альбумина, факторов свертывания крови, метаболизм и детоксикация лекарственных препаратов и экзогенных веществ.
Известно, что только 20% крови поступает в печень по печеночной артерии, а из системы воротной вены v. portae (кровь непарных органов брюшной полости - селезенки, кишечника, поджелудочной железы) - 80%. Независимо от принадлежности к той или иной системе, все сосуды распадаются на долевые -> сегментарные -> субсегментарные -> междольковые артерии и вены -> вокругдольковые вены и артерии -> внутридольковые артерии и венулы. В дольках происходят их слияние и образование синусоидных капилляров, содержащих смешанную кровь. Синусоидные капилляры всегда расположены радиально к центру дольки, сливаясь, они формируют центральную вену -> поддольковые вены -> печеночную вену -> нижнюю полую вену. Печеночная артерия, воротная вена и печеночные вены связаны большим количеством анастомозов, поэтому при повышении давления в v. portae начинается шунтирование крови в систему нижней и верхней полых вен.
Давление в печеночной артерии составляет примерно 120 мм рт.ст., а в v. portae - 10 мм рт.ст., в синусоидах - до 5 мм рт.ст., в печеночных венах - до 3 мм рт.ст.
Синдром повышения давления в v. portae, обусловленного нарушением кровотока в портальных сосудах и нижней полой вене, называется портальной гипертензией. Терапевту важно помнить, что при уровне давления в v. portae >12 мм рт.ст. начинается клинический манифест портальной гипертензии, развиваются спленомегалия, варикозное расширение вен пищевода и желудка, формируется асцит, развивается печеночная энцефалопатия. Гепатиты, жировой гепатоз, цирроз печени составляют 80% всех причин развития портальной гипертензии.
Основной структурной единицей печени является долька. Клетки в дольке образуют печеночные балки, располагающиеся радиально. Между балками к центру дольки располагаются синусоиды. В синусоидах происходит захват неконъюгированного билирубина из крови. На периферии дольки из межклеточных желчных капилляров формируют начальные желчные протоки. На междольковом уровне, постепенно сливаясь, они формируют в воротах печени печеночный проток, эвакуирующий желчь из печени. Желчь в межклеточные капилляры поступает через билиарный полюс гепатоцита. В гепатоците, размер которого достигает 40 мкм, выделяют два полюса - синусоидальный и билиарный. Через синусоидальный осуществляется абсорбция биологических веществ, пришедших по системе v. portae, а через билиарный конец - секреция желчи и других синтезированных веществ.
Билирубин - главный компонент желчи, образующийся в ходе расщепления белков, содержащих гем (гемоглобины, миоглобины, цитохром).
Расщепление гемсодержащих белков происходит в красном костном мозге, селезенке, печени. Продукты распада попадают в желчь и элиминируются из организма. В плазме крови билирубин представлен неконъюгированным билирубином (син.: непрямой, нерастворимый). Внутримолекулярные водородные связи делают непрямой билирубин нерастворимым в воде. Однако он обладает липофильными качествами, что позволяет ему проникать через липидный слой клеточных мембран, нарушая функционирование клеток, в первую очередь клеток ЦНС, что и определяет его токсичность. Связываясь с альбуминами крови, непрямой билирубин транспортируется в печень. 96% билирубина - неконъюгированный билирубин - находится в комплексе с альбумином. 4% билирубина связаны в основном с глюкоуроновой кислотой. Такой билирубин называется «кoнъюгиpoвaнный» (cин.: прямой, растворимый). Способность растворяться в H2O приводит к тому, что он выделяется с мочой. Эта особенность позволяет измерить его концентрацию в моче.
Первым шагом в диагностическом поиске у пациента с синдромом желтухи всегда является определение соотношения концентрации прямого (конъюгированного) и непрямого (неконъюгированного) билирубинов (табл. 1.1).
Таблица 1.1. Сравнительная характеристика конъюгированного и неконъюгированного билирубина

В норме скорость образования билирубина равна скорости его элиминации и экскреции. Избыточное поступление предшественников билирубина в кровь, нарушение его захвата, нарушение метаболизма в гепатоците меняют это равновесие - скорость элиминации и экскреции становится недостаточной. Концентрация билирубина в крови начинает повышаться, и при уровне, превышающем 50 мкмоль/л, начинается прокрашивание тканей.
Около 80% билирубина образуется при распаде эритроцитов, проживших более 120 сут. В сутки распадается примерно 1% всех циркулирующих эритроцитов, что приводит к образованию примерно 120 мг билирубина.
Гем, образовавшийся после распада гемоглобина, подвергается окислению, в ходе которого теряется атом железа, и трансформируется в биливердин, переходящий затем в непрямой билирубин. 20% билирубина крови возникает из других гемсодержащих белков, например миоглобина, микросомальных ферментов печени.
Транспорт билирубина в крови осуществляется в комплексе с альбумином. Именно такой комплекс доставляется к мембране гепатоцита. На мембране гепатоцита происходит отщепление билирубина от альбумина, и путем либо диффузии, либо активного транспорта молекула непрямого билирубина проникает в гепатоцит.
В гепатоците происходит связывание молекулы с глюкуроновой кислотой под влиянием фермента глюкуронилтрансферазы (этот процесс называется конъюгацией и означает, что произошло формирование прямого билирубина), такая связь препятствует обратному попаданию молекулы в плазму и гарантирует нахождение молекулы в эндоплазматическом ретикулуме гепатоцита. Комплекс «непрямой билирубин + глюкурониловая кислота» растворим, что позволяет ему выделяться в желчь (рис. 1.1).
Рис. 1.1. Образование и метаболизм билирубина
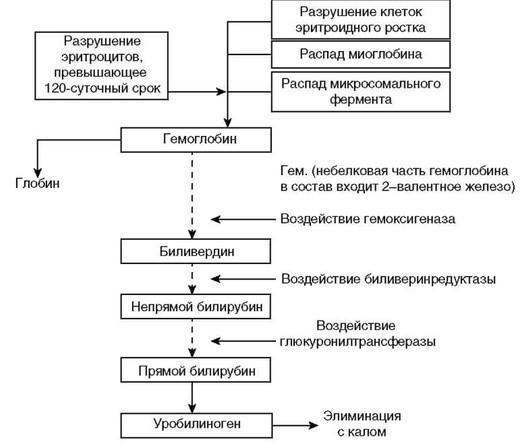
В норме с желчью выводится только прямой билирубин, который поступает в желчные капилляры только через апикальную мембрану гепатоцита. В ситуациях, когда возникает нарушение экскреции, концентрация прямого билирубина в желчи будет снижаться и начнется проникновение прямого билирубина через синусоидальную мембрану гепатоцита в кровь.
Прямой билирубин через желчные капилляры и желчный проток попадает в двенадцатиперстную кишку, откуда в неизмененом виде выделяется с калом либо в тонкую и подвздошную кишку, где под воздействием бактерий превращается в уробилиноген.
Уробилиноген частично всасывается в кишечнике и попадает в v. portae, захватывается гепатоцитами и в неизмененом виде вновь выделяется в кишку. Оставшаяся часть поступает в системный кровоток и выводится с мочой (за сутки уровень не превышает 4 мг). Однако при гемолизе, когда происходит повышенное образование билирубина, или при нарушении процесса захвата и экскреции печенью, например при холестазе или механической обструкции внепеченочных желчных протоков, создаются условия, нарушающие в том числе и метаболизм билирубина в кишке, что приводит к значимому колебанию уровня выделения уробилиногена с мочой.
Оценка уровня уробилиногена в моче является важной составной частью в комплексной оценке метаболизма билирубина. Полное отсутствие уробилиногена в моче означает, что билирубин в кишечник не поступает, что возможно только при полной обструкции желчных путей.
Помимо уробилиногена, в моче можно обнаружить билирубин. Терапевту важно помнить, что непрямой (неконъюгированный) билирубин (связан с альбумином) не проходит через мембрану почечных клубочков, следовательно, с мочой не секретируется. Напротив, значительная часть прямого билирубина, находящаяся в крови в свободном состоянии, фильтруется почечными клубочками и выводится с мочой. Таким образом, знание уровня прямого билирубина в моче должно учитываться при проведении дифференциальной диагностики у пациента с желтухой.
На уровень экскреции билирубина прямое влияние оказывают желчные кислоты. При холестазе, сопровождающемся ростом уровня желчных кислот, всегда резко повышается уровень билирубина в моче, что приводит к некоторому снижению этого уровня в сыворотке крови. Ряд авторов указывают на этот диссонанс. Так, при выраженном холестазе уровень прямого билирубина практически никогда не превышает 700 мкмоль/л, в то время как при тяжелых паренхиматозных поражениях печени максимальное значение уровня прямого билирубина намного выше.
Некоторые особенности реакции Ван ден Берга важны для терапевта. Эту реакцию используют в обычных лабораториях для определения уровня билирубина. Проведение пробы в водной среде позволяет определить только растворимый (прямой) билирубин. Проведение пробы после обработки метанолом позволяет определять как прямой, так и непрямой билирубин (т.е. общий билирубин). Для определения уровня непрямого из концентрации общего билирубина вычитают концентрацию прямого билирубина. Продолжительность определения прямого билирубина не должна превышать 1 мин. (Ручное определение может дать только приблизительный уровень билирубина. Временной интервал >1 мин приводит к завышению уровня прямого билирубина.) Прямой и непрямой билирубин составляют общий билирубин. Прямой билирубин в норме составляет менее 4,2 мкмоль/л (0,25 мг/дл). Общий билирубин в норме менее 17 мкмоль/л (1 мг/дл). Сравнение данных определения прямого билирубина методами жидкостной хроматографии и по Ван ден Бергу показало, что последний метод завышает уровень этого показателя. Таким образом, в реальной практике, анализируя исходные значения билирубина, важно знать, ручным или автоматическим методом определен исходный уровень.
Трактовка результатов реакции Ван ден Берга. Если в ходе реакции 80-85% билирубина сыворотки оказывается непрямым, то такая желтуха идентифицируется как желтуха с неконъюгированным билирубином (непрямым билирубином).
Если в ходе реакции содержание прямого билирубина более 50%, то такая желтуха идентифицируется как желтуха с конъюгированным билирубином (прямым билирубином).
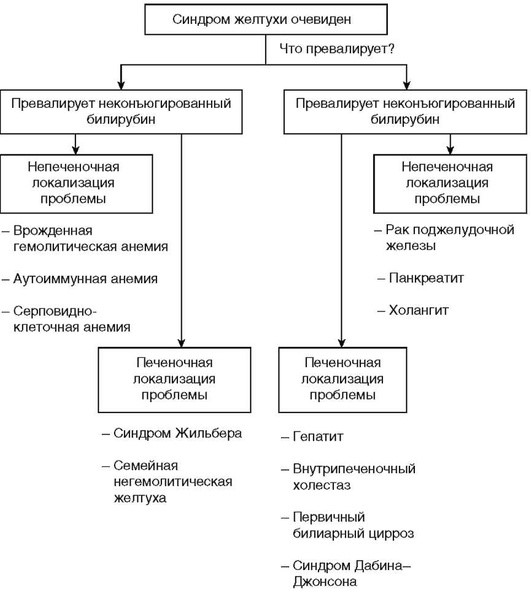
Наличие значительного количество классификаций желтух, используемых в клинической практике внутренних болезней, позволяет считать, что идеальной классификации нет. Опыт работы нашей клиники показал, что самой эффективной классификацией, позволяющей отказаться от принципа перебирания нозологий при проведении дифференциальной диагностике и с первых шагов оптимизировать путь принятия диагностического решения, является дихотомическая классификация, разделяющая желтухи на два типа: с накоплением в сыворотке преимущественно конъюгированного или неконъюгированного билирубина. В ряде ситуаций при отсутствии биохимического анализа крови терапевт, анализируя пациента с синдромом желтухи, может принять диагностическое решение, основываясь только на анализе мочи. Билирубинурия наблюдается только при гипербилирубинемии, обусловленной увеличением уровня прямого билирубина. В дихотомической классификации каждая из двух форм подразделяется, в свою очередь, на две: печеночную и непеченочную причину развития желтухи, что позволяет врачу быстро сузить зону для эффективного диагностического поиска. Однако в реальной практике довольно часто желтуху классифицируют по этиологическому принципу: гемолитическая, паренхиматозная, механическая (холестатическая). Можно с уверенностью считать, что это очень условная классификация, так как в развитии синдрома желтухи принимает участие несколько механизмов сразу. В ряде случаев используется и классификация желтух по месту возникновения патологического процесса: надпеченочная, печеночная (печеночно-клеточная) и подпеченочная. Именно эту классификацию преподают в высшей школе, но в реальной практике, ориентированной на быстрое диагностическое решение, она неэффективна, так как для принятия диагностического решения предполагает принцип перебора нозологий с оценкой вероятности их развития у конкретного пациента, но не выбор пути логически обоснованного оптимального решения. При обследовании пациента с желтухой терапевту в первую очередь необходимо выяснить, какая фракция билирубина привела к развитию желтухи, что явилось причиной развития гипербилирубинемии. Самое простое решение может быть получено при анализе фракций общего билирубина.
Преимущественное повышение непрямого (неконъюгированного) билирубина указывает на высокую вероятность гемолиза, эволюцию гематомы или исход тромбоэмболии, либо на наследственную патологию - синдром Жильбера, либо приобретенную недостаточность глюкуронилтрансферазы.
В ситуациях, когда уровень прямого (конъюгированного) билирубина составляет >50% общего билирубина, высока вероятность развития цитолиза гепатоцитов, внутрипеченочного холестаза либо обструкции внепеченочных желчных ходов. Такой подход к первичному анализу ситуации позволяет терапевту не только обоснованно высказаться о диагнозе, но и определиться с объемом и последовательностью обследования. Диагностический алгоритм представлен на рис. 1.2.
Рис. 1.2. Схема диагностического алгоритма

Источник: Внутренние болезни: избранные лекции: учебное пособие / Г. П. Арутюнов, А. Г. Арутюнов. - Москва: ГЭОТАР-Медиа, 2022
03.05.2022 | 14:01:18