Системная склеродермия. Клиника, диагностика и лечение системной склеродермии. Профилактика системной склеродермии.
Раздел: Статьи
/
Общая врачебная практика.
/
Ревматология.
/
Системная склеродермия. Клиника, диагностика и лечение системной склеродермии. Профилактика системной склеродермии.
Содержание
Введение
Диагностика
Немедикаментозное лечение
- Физическая активность и лечебная физкультура
- Диета
- Аппаратная физиотерапия, бальнеотерапия
- Ортезирование
- Хирургическое лечение
Фармакотерапия
- Синтетические иммуносупрессивные препараты/синтетические базисные противовоспалительные препараты
- Генно-инженерные биологические препараты (ГИБП)
- Глюкокортикоидные препараты
- Нестероидные противовоспалительные препараты (НПВП)
- Вазоактивные препараты и препараты для лечения легочной артериальной гипертензии
- Антипролиферативные средства
- Дополнительная медикаментозная терапия
- Принципы выбора медикаментозных препаратов и стратегия лечения
Профилактические мероприятия
Системная склеродермия (ССД), или прогрессирующий системный склероз, - это системное аутоиммунное заболевание, в основе которого лежит иммунное воспаление и вазоспастические сосудистые реакции по типу феномена Рейно, приводящие к активации процессов фиброзирования и развитию склероза в различных органах и тканях.
• Системная склеродермия относится к склеродермической группе болезней, куда входят также очаговая склеродермия, индуцированные формы склеродермии, диффузный эозинофильный фасциит и другие заболевания.
• Ведущими клиническими проявлениями системной склеродермии являются следующие синдромы, каждый из которых может быть определяющим тяжесть состояния в конкретных клинических случаях: феномен Рейно; собственно склеродерма (уплотнение кожи); дигитальные язвы (кончиков пальцев); легочная артериальная гипертензия (ЛАГ); интерстициальный легочный фиброз (интерстициальное поражение легких - ИПЛ); поражение почек, которое может осложняться склеродермическим почечным кризом; поражение суставов и мышц (артрит/артралгии, миозит); поражение ЖКТ (гипотония пищевода, рефлюкс-эзофагит, стриктура пищевода, диспепсия, запор, псевдообструкция кишечника, псевдодивертикулез). В настоящее время на первое место среди причин преждевременной смерти у больных ССД выходит ИПЛ.
• При системной склеродермии встречаются отдельные клинические формы, отличающиеся по картине болезни и течению: CREST-синдром (сочетание кальциноза, синдрома Рейно, дисфункции пищевода, склеродактилии и телеангиэктазии); ювенильная склеродермия; «склеродермия без склеродермии» - наличие типичных признаков сосудистого поражения и поражения внутренних органов без характерного поражения кожи; перекрестные синдромы (сочетание признаков склеродермии и других системных ревматических болезней - РА, СКВ и др.).
Диагноз ССД устанавливается на основании клинической картины и выявления характерных аутоантител, при этом подразумевается применение ряда инструментальных исследований, таких как капилляроскопия и компьютерная томография (КТ) легких. Целесообразно использование классификационных критериев ACR/EULAR 2019 (табл. 1.1).
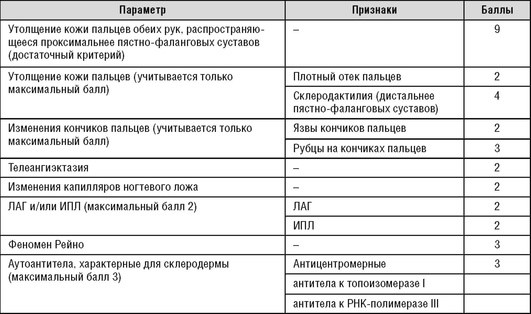
Таблица 1.1. Классификационные критерии ACR/EULAR 2019 для системной склеродермии
Для подтверждения диагноза ССД необходимо иметь сумму баллов 9 или более.
Физическая активность и лечебная физкультура
Физическая активность и лечебная физкультура имеют существенное значение в реабилитации больных ССД. На любой стадии заболевания могут назначаться дыхательные упражнения, ЛФК для мимических мышц лица, кистей и стоп. При низкой активности болезни могут добавляться занятия в группе, на тренажерах с умеренными аэробными нагрузками.
Диета
Диетические рекомендации имеют важное значение, поскольку для ССД характерен комплекс патологических процессов, приводящих к гипомобильности ЖКТ, которая приводит к гастроэзофагеальному рефлюксу, чрезмерному росту бактерий в тонком кишечнике (синдром избыточного бактериального роста), пневматозу кишечника, мальабсорбции, запорам, псевдообструкции, диарее. Рекомендуется принимать пищу часто и небольшими порциями (в положении сидя во время и после еды или полусидя благодаря приподнятому изголовью кровати); избегать раздражающей пищи, приема пищи или перекусывания перед сном. Пациентам с диареей назначают диету с низким содержанием жиров, применяют триглицериды со средней длиной углеводной цепи, избегают лактулозы и фруктозы.
Аппаратная физиотерапия, бальнеотерапия
На этапе высокой активности не проводится. В период низкой активности применяются (с невысоким уровнем доказательности эффективности) электрофорез, ионофорез, фонофорез различных сосудистых и антифиброзных (гиалуронидаза) препаратов.
Ортезирование
Может применяется для коррекции суставных контрактур вследствие уплотнения кожи и кальциноза мягких тканей.
Хирургическое лечение
Ортопедические операции (пластика мягких тканей, артропластика) применяются при формировании стойких контрактур вследствие уплотнения кожи, кальциноза мягких тканей, хронического артрита. При развитии сухой гангрены вследствие тяжелых сосудистых нарушений применяется ампутация некротизированных тканей пальцев. При сужении ротовой щели вследствие уплотнения кожи применяется билатеральная комиссуротомия. В случае возникновения стриктур пищевода используется эндоскопическое расширение пищевода, при неэффективности - антирефлюксная хирургия (разные методы хиатопластики, фундопликации). При псевдообструкции кишечника может потребоваться колоноскопическая декомпрессия. В случаях перфорации кишечника и развития перитонита проводятся соответствующие полостные операции.
Синтетические иммуносупрессивные препараты/синтетические базисные противовоспалительные препараты
Иммуносупрессивная терапия синтетическими препаратами применяется при различных формах ССД с целью подавления иммунного воспаления. Большинство из них применяются также при ревматоидном артрите и других иммуновоспалительных заболеваниях, относясь к категории сБПВП.
Основные особенности:
• Синтетические иммуносупрессоры назначаются при разных вариантах ССД, но наиболее часто при прогрессирующем поражении кожи, опорно-двигательного аппарата (суставы, мышцы), интерстициальном поражении легких, кардите, серозите.
• Иммуносупрессоры могут комбинироваться с препаратами других групп.
• Большинство сБПВП/иммуносупрессоров требуют регулярного клинико-лабораторного мониторинга безопасности.
• Микофенолата мофетил, который входит в российские клинические рекомендации по лечению системной красной волчанки, не имеет официальной регистрации показаний при этом заболевании.
• Д-пеницилламин (пеницилламин), который официально зарегистрирован для лечения ССД, в настоящее время не упоминается в рекомендациях EULAR, его применение ограничивается высокой токсичностью, поэтому сейчас дозировки рекомендуют ограничивать 500 мг/сут.
Генно-инженерные биологические препараты (гибп)
Основные особенности:
• В России нет ни одного официально зарегистрированного препарата для лечения системной склеродермии.
• Ритуксимаб не имеет официальной регистрации показаний при ССД, но при этом включен в российские клинические рекомендации. Он, как правило, назначается курсами после неуспеха стандартной терапии, наиболее часто при интерстициальном поражении легких в рамках ССД.
Глюкокортикоидные препараты
Основные особенности:
• Применения ГК при ССД желательно избегать, при необходимости они назначаются с осторожностью в минимально необходимых дозах (как правило, до 15 мг в пересчете на преднизолон), поскольку ГК, особенно высокие дозы, могут спровоцировать развитие склеродермического почечного криза.
• Показаниями к назначению глюкокортикостероидов при системной склеродермии считаются: воспалительная миопатия, артрит, полисерозит, кардит, быстропрогрессирующее поражение кожи, легких.
• При системной склеродермии глюкокортикоиды назначаются, как правило, в комбинации с синтетическими иммуносупрессорами или ГИБП.
• Длительность лечения глюкокортикоидами определяется индивидуально на основании динамики состояния пациента.
Нестероидные противовоспалительные препараты (нпвп)
Основные особенности:
• НПВП при ССД используются достаточно редко в качестве симптоматических препаратов при суставно-мышечных проявлениях.
• При ССД за счет нарушения моторики ЖКТ риск соответствующих нежелательных реакций со стороны НПВП может быть повышен, поэтому предпочтение должно отдаваться селективным ЦОГ-2 ингибиторам, при необходимости в сочетании с ингибиторами протонной помпы.
Вазоактивные препараты и препараты для лечения легочной артериальной гипертензии
Вазоактивные («сосудистые») препараты с различными механизмами действия назначаются для коррекции нарушений микроциркуляции вследствие синдрома Рейно и фиброзирования тканей, а также при легочной артериальной гипертензии (ЛАГ) и склеродермической нефропатии.
Основные особенности:
• При синдроме Рейно и ишемических изменениях тканей (дигитальные язвы и др.) применяются блокаторы кальциевых каналов, ингибиторы фосфодиэстеразы 5-го типа (ФДЭ-5), простаноиды, в резистентных случаях - антагонисты эндотелиновых рецепторов, редко - ингибитор обратного захвата серотонина флуоксетин.
• При легочной артериальной гипертензии применяются ингибиторы ФДЭ-5, антагонисты эндотелиновых рецепторов, илопрост, риоцигуат.
• Все препараты, за исключением простаноидов, назначаются длительно (продолжительность лечения определяется индивидуально). Простаноиды применяются внутривенно курсами 2-3 раза в год или при ухудшении состояния, илопрост доступен в виде ингаляций для длительного непрерывного применения.
• Препараты указанных выше групп назначаются при системной склеродермии по следующим показаниям: синдром Рейно; хронические облитерирующие заболевания артерий; ЛАГ или ЛАГ, ассоциированная с болезнями соединительной ткани. Антидепрессант флуоксетин не зарегистрирован по таким показаниям, однако присутствует в российских и международных клинических рекомендациях.
• Ингибиторы АПФ (в первую очередь каптоприл) играют особую роль при лечении склеродермического почечного криза и должны применяться при этом состоянии. В то же время есть данные о том, что длительное их применение не снижает риска этого осложнения и даже, вероятно, является фактором, ассоциированным с развитием почечного криза.
Антипролиферативные средства
Группа антипролиферативных средств при СД представлена одним препаратом - ингибитором протеинтирозинкиназы нинтеданибом. Препарат используется для лечения интерстициального поражения легких на фоне системной склеродермии, но существуют и другие показания в области онкологии и пульмонологии.
Основные особенности:
• Нинтеданиб назначают пациентам с ССД при прогрессирующем течении легочного фиброза, что подразумевает наличие снижения функциональных легочных тестов на 10% и более от исходной величины за 6 мес либо сочетание прогрессирования КТ-симптомов легочного фиброза со снижением этих параметров на меньшую величину или с прогрессированием одышки за период в 6 мес.
• При отсутствии эффекта микофенолата мофетила или других иммуносупрессантов при интерстициальном поражении легких у больных системной склеродермией также целесообразно рассмотреть возможность назначения нинтеданиба. При необходимости возможно сочетание нинтеданиба с иммуносупрессантами (в частности, с микофенолата мофетилом).
• Лечение проводят длительно, с обязательным контролем показателей функциональных легочных тестов.
Дополнительная медикаментозная терапия
При склеродермическом поражении ЖКТ могут применяться ингибиторы протонной помпы, прокинетики (метоклопрамид, домперидон, прукалоприд), слабительные, антибиотики (метронидазол, ципрофлоксацин, макролиды, цефалоспорины), пробиотики, октреотид.
В связи с развитием коморбидной/интеркуррентной патологии, а также для профилактики осложнений терапии применяются антиостеопоретические средства (назначение как минимум комбинации витамина D и кальция необходимо всем больным, получающим ГК), препараты для лечения нарушений липидного обмена (статины и пр.), антибактериальные, противовирусные, противогрибковые препараты для лечения сопутствующих инфекций. Для улучшения переносимости метотрексата рекомендуется назначение фолиевой кислоты внутрь. Начальные режимы дозирования: 1-5 мг 1 раз/нед на другой день после применения метотрексата. При неудовлетворительной переносимости метотрексата доза фолиевой кислоты может быть увеличена путем назначения ее ежедневно (в дни без приема метотрексата).
При выборе индивидуальной стратегии лечения для конкретного пациента необходимо учитывать соответствующие лекарственные взаимодействия.
Принципы выбора медикаментозных препаратов и стратегия лечения
При лечении ССД необходимо применять комплексный подход, основанный на сочетании коррекции нарушений микроциркуляции (вазоактивная терапия) и иммуновоспалительного процесса (иммуносупрессоры/ГИБП). Препаратом первого ряда обычно бывает нифедипин, обычно он сочетается с синтетическими иммуносупрессивными препаратами (метотрексат, микофенолата мофетил, азатиоприн). Следует избегать необоснованного назначения ГК всем пациентам и назначать их по строгим показаниям. Международные рекомендации EULAR 2017 фокусируются на ведущих клинических синдромах при ССД, определяющих тяжесть состояния и прогноз конкретного больного, и предлагают основные медикаментозные средства для их терапии.
• Феномен Рейно: блокаторы кальциевых каналов (нифедипин); при недостаточном ответе - блокаторы ФДЭ-5 (силденафил); внутривенно - простаноиды, флуоксетин.
• Дигитальные язвы: внутривенно - простаноиды, блокаторы ФДЭ-5, бозентан.
• Легочная артериальная гипертензия: бозентан, блокаторы ФДЭ-5, риоцигуат; внутривенно - простаноиды (илопрост).
• Поражение кожи и интерстициальном поражении легких: метотрексат, циклофосфамид.
• Склеродермический почечный криз: ингибиторы АПФ.
• Склеродермическое поражение ЖКТ: ингибиторы протонной помпы, прокинетики, антибиотики.
Российские клинические рекомендации дополняют эту терапию возможностью назначения в резистентных случаях ГИБП (ритуксимаб), эффективность которого оценена в первую очередь при тяжелом поражении кожи и легких. При тяжелом (с нарушением легочной функции) и прогрессирующем интерстициальном поражении легких показано назначение нинтеданиба.
Первичная профилактика разработана недостаточно, целесообразно по возможности избегать контакта с химическими веществами, которые являются триггерными факторами развития ССД, хотя описаны десятки различных соединений, потенциально индуцирующих заболевание, - кремниевая пыль, хлорвинил, трихлорэтилен, органические растворители, эпоксидные смолы, некоторые лекарства (блеомицин и пр.) и многие другие.
Вторичная профилактика. При синдроме Рейно для профилактики сосудистых нарушений, помимо лекарственной терапии, существуют рекомендации: избегать воздействия провоцирующих факторов (переохлаждений, стрессовых ситуаций, травм пальцев); отказаться от курения, потребления кофе, приема вазоконстрикторов (клонидин, симпатомиметики, наркотики, эрготамины, агонисты серотонина, эстрогены, интерфероны, циклоспорин).
Источник: Справочник врача-ревматолога / Д.Е. Каратеев, Е.Л. Лучихина.- Москва: ГЭОТАР-Медиа, 2021
24.11.2021 | 19:51:37