Деменция. Распространенность, классификация деменции. Диагностика деменции. Деменция при различных заболеваниях.
Раздел: Статьи
/
Общая врачебная практика.
/
Психиатрия и наркология.
/
Деменция. Распространенность, классификация деменции. Диагностика деменции. Деменция при различных заболеваниях.
Содержание
- Введение. Понятие и проблема деменции. Общие сведения.
- Диагностика деменции
- Характеристика различных деменций
• Болезнь Альцгеймера
• Сосудистая деменция
• Лобно-височная деменция
• Деменция с тельцами Леви
• Деменция при болезни Паркинсона
• Деменция при болезни Гентингтона
• Деменция при прионных болезнях

Распространенность деменции в пожилом и старческом возрасте достигает 4–5% и составляет существенную проблему, поскольку подобные больные не только стойко теряют трудоспособность, но и нуждаются в усилиях близких и всего общества по организации необходимого им ухода. В тех случаях, когда снижение памяти и интеллекта не достигает глубокой степени выраженности, что, в частности, проявляется сохраненной способностью к самостоятельному проживанию, говорят о наличии не деменции, а психоорганического синдрома.
В мире деменцией страдают 47,5 млн человек. Распространенность деменции растет с увеличением возраста и удваивается каждые 5 лет после 65 лет. У лиц старше 65 лет заболевание встречается у 5–10%, чаще женщин. Частота новых случаев растет до 85–90 лет, а потом продолжает расти, но медленнее и одинаково среди мужчин и женщин.
Глубина когнитивных нарушений при этом синдроме соответствует понятию умеренного когнитивного расстройства или преддементных нарушений, выделяемых при количественной оценке данной симптоматики по специальным шкалам.
Понятие «деменция» в DSM-5 заменено понятием «большое нейрокогнитивное расстройство», при этом «деменция» продолжает использоваться при обозначении патогенетических подтипов, где этот термин является стандартным. В DSM-5 выделяется уровень менее тяжелых когнитивных нарушений, малое нейрокогнитивное расстройство. Приведены диагностические критерии для обоих синдромов, после чего определяются критерии для их различных этиологических типов (American Psychiatry Association, 2013).
Общие черты заболеваний позднего возраста, приводящих к деменции:
• своеобразная динамика развития с медленным, не всегда явно заметным началом и вместе с тем прогредиентным течением от мягкой деменции к тяжелому слабоумию;
• наличие той или иной степени выраженности неврологических нарушений;
• нередко семейный характер заболевания;
• нонкогнитивные психотические и поведенческие расстройства, которые часто дополняют когнитивные нарушения.
В целом структуру когнитивных нарушений при деменции составляют расстройства памяти, интеллекта, внимания и высших корковых функций — речи, гнозиса и праксиса.
Расстройства памяти начинают проявляться при усвоении новой информации. Отмечаются повышенная забывчивость, неполное или неточное воспроизведение событий недавнего прошлого. Этот уровень расстройств входит в понятие дисмнезии, которая, хотя и затрудняет повседневное социальное функционирование, не приводит к невозможности самостоятельного проживания и зависимости от других. При более выраженных расстройствах памяти усвоение новой информации практически невозможно, она сохраняется только в течение короткого периода времени. Воспроизведение текущих событий также существенно затруднено, начинает страдать и воспроизведение событий прошлого. При тяжелой деменции воспоминания становятся фрагментарными, теряется их временная последовательность. Пациент дезориентирован и не узнает близких, знакомую обстановку.
Помимо мнестических расстройств важным критерием для диагностики синдрома деменции является снижение уровня интеллектуальной деятельности. Мышление становится замедленным, преимущественно конкретно-ситуационным, снижается уровень абстрагирования. В частности, это проявляется в затруднении формирования понятий — сначала отвлеченных, а позднее и более простых. Уровень суждений снижается, они становятся поверхностными, непоследовательными или не подходящими для конкретной ситуации. При выраженной деменции мышление становится фрагментарным и наряду с другими проявлениями когнитивного снижения не позволяет больному справиться с элементарными бытовыми проблемами.
Расстройства внимания при деменции представляют сочетание повышенной истощаемости с тугоподвижностью. Объем внимания также страдает, и в процессе целенаправленной деятельности одновременно в «поле внимания» удерживается лишь очень небольшое количество объектов.
В целом клинические проявления деменции зависят от этиологии, варианта течения, тяжести расстройства.
На сегодняшний день общепринято разделение деменции на «корковую» и «подкорковую». Считается, что для «корковой» деменции характерны симптомы первичной заинтересованности коры больших полушарий, такие как амнезия, афазия, апраксия, агнозия. За классическую модель «корковой» деменции в свое время была принята болезнь Альцгеймера. «Подкорковая» деменция впервые была описана M. Albert в 1974 г. у пациентов с прогрессирующим надъядерным параличом. Впоследствии сходные по семиотике когнитивные расстройства были описаны также при других заболеваниях с преимущественным поражением подкорковых базальных ганглиев, таких как болезнь Паркинсона, хорея Гентингтона. Основные характеристики «подкорковой» деменции — замедленность когнитивных процессов, трудности использования собственных знаний, недостаточность воспроизведения информации при отсутствии первичной амнезии, апраксии, агнозии или афазии. Весьма характерной для «подкорковой» деменции является также депрессия.
В настоящее время традиционное разделение деменций на «корковую» и «подкорковую» представляется устаревшим и не отражающим многообразие когнитивных нарушений при деменциях. Чтобы определить практическую ценность различных методов исследования нарушений когнитивных функций, которые будут описаны в следующем разделе, кратко остановимся на современных представлениях о классификации деменций.
Ряд авторов предлагают классификацию деменций, основанную на ведущем синдроме когнитивных расстройств, и выделяют следующие наиболее часто встречающиеся клинические варианты деменции (Захаров В.В., Яхно Н.Н.).
1. Деменция с преобладанием в клинической картине мнестических расстройств. Встречается в основном на начальных этапах болезни Альцгеймера с началом в пожилом возрасте. При этом основным дез¬адаптирующим симптомом является прогрессирующее нарушение памяти. Позже могут развиться умеренно выраженные нарушения пространственной ориентировки, праксиса, гнозиса, речи и интеллектуальных процессов.
2. Деменция с множественной когнитивной недостаточностью. Отмечается на поздних стадиях болезни Альцгеймера, при деменции с тельцами Леви, сосудистой и смешанной деменции. В разных соотношениях могут быть представлены нарушения памяти, апракто-агностические и афатические нарушения, дизрегуляторные, нейродинамические и зрительно-пространственные расстройства.
3. Деменция с преобладанием в клинической картине нейродинамических и зрительно-пространственных нарушений. Встречается при заболеваниях с преимущественным поражением подкорковых базальных ганглиев, в ряде случаев деменции с тельцами Леви и сосудистой деменции.
4. Деменция с преобладанием в клинической картине поведенческих нарушений. Она характерна для синдрома лобно-височной деменции, а также может отмечаться при прогрессирующем надъядерном параличе и других заболеваниях с преимущественным поражением подкорковых базальных ганглиев.
Следует отметить, что описанные клинические особенности характерны лишь для начальных этапов деменций, а на поздних стадиях заболевания они утрачиваются.
Деменция встречается при ряде заболеваний, в их число входят болезнь Альцгеймера, сосудистая деменция, лобно-височная деменция (болезнь Пика), деменция с тельцами Леви, болезнь Паркинсона, болезнь Гентингтона, деменции при прионных болезнях и др.
Основное место среди причин деменции у пожилых лиц занимают болезнь Альцгеймера, сосудистые заболевания головного мозга и смешанная патология. На эти расстройства приходится около 90% случаев деменции. В последние годы развиваются представления о так называемой деменции с тельцами Леви, которая, возможно, занимает столь же существенное место среди причин когнитивной патологии в позднем возрасте. К более редким причинам относятся болезнь Пика, а также некоторые формы преимущественно неврологических заболеваний, например, болезнь Паркинсона.
Деменции могут возникать вследствие гибели нейронов и нейродегенеративных заболеваний — прогрессирующей клеточной гибели на протяжении длительного времени, что является причиной большинства деменций. До сих пор невозможно сказать, что первично: гибель нейронов вызывает деменцию или деменция вызывает гибель клеток. Сосудистая деменция развивается вследствие гибели клеток в результате цереброваскулярного заболевания, например, инсульта. Посттравматическая деменция напрямую связана с гибелью клеток в результате их повреждения. К причинам деменций также относят ВИЧ-инфекцию и так называемые обратимые факторы: прием лекарственных средств, депрессию, гиповитаминоз и заболевания щитовидной железы.
К факторам риска относят демографические (возраст и низкий уровень образования), генетические [некоторые виды деменции являются аутосомно-доминантными заболеваниями, лучше всего изучен полиморфизм аполипопротеина Е (APOE) на хромосоме 19; аллель APOE 4, связанная с повышенным риском гиперхолестеринемии и заболеваний сердечно-сосудистой системы, с болезнями Альцгеймера и Паркинсона, деменцией с тельцами Леви, васкулярной деменцией и фронтотемпоральной деменцией; APOE 4 не является диагностическим маркером для болезни Альцгеймера], сопутствующие заболевания (апноэ у пациентов с артериальной гипертензией, сердечными заболеваниями, инсультом; сердечно-сосудистые заболевания, причем они являются фактором риска не только для васкулярных, но и для дегенеративных деменций, в частности, болезни Альцгеймера), другие психические расстройства (депрессии), черепно-мозговая травма (нейрокогнитивные расстройства могут возникнуть сразу после травмы либо после восстановления сознания в любом возрасте, например, повторные черепно-мозговые травмы у спортсменов могут вызвать деменцию в любом возрасте), образ жизни и окружающие факторы (курение, алкоголизм, пестициды).
Защитные факторы уменьшают частоту новых случаев деменции и отвечают за более позднее начало деменции. Когнитивная активность, высокий уровень образования, билингуализм могут играть защитную роль. Умеренное потребление алкоголя, высокая физическая активность и средиземноморская диета снижают риск нейрокогнитивных заболеваний.
Livingston G. и соавт. (2020) дифференцировали 12 модифицированных факторов риска развития деменции в зависимости от возраста. В молодом возрасте наибольшее значение имеет уровень образования, в среднем — снижение слуха, сенсорная депривация, черепно-мозговые травмы, артериальная гипертензия, злоупотребление алкоголем, ожирение, а в пожилом возрасте весомый вклад в развитие деменции вносят курение, депрессия, социальная изоляция, низкая физическая активность, плохая экология и сахарный диабет. Показано, что коррекция всех этих факторов риска позволяет снизить заболеваемость деменцией примерно на 40%.
Диагностика деменции включает клинический, нейропсихологический, лабораторный и инструментальные методы, то есть является комплексной. Она может быть структурной и функциональной.
Клинико-анамнестическое обследование следует начинать со сбора жалоб и анамнеза как у самих пациентов, так и у сопровождающих их лиц (информантов) для объективизации информации. Необходимо провести опрос ухаживающего лица или родственника с целью выяснения состояния когнитивных функций (памяти, внимания), повседневной активности, настроения, сенсорных и моторных функций пациента. Необходимо получить сведения о наличии и характере медикаментозной терапии с целью исключения ее негативного влияния на когнитивное функционирование. Следует уточнить наличие наследственной предрасположенности к деменции, а именно прогрессирующее ухудшение памяти у родственников первой и второй линии. Важно уточнить наличие цереброваскулярной патологии. Во время осмотра пациентов надо обращать внимание на их внешний вид (пациенты с болезнью Альцгеймера обычно выглядят достаточно опрятными), речь и поведение в присутствии/отсутствие родственников.
Во время опроса выявляют амнестический синдром (снижение памяти на текущие события), афатические нарушения (трудности в подборе слов, жалобы на забывчивость), зрительно-пространственные расстройства (нарушение топографической ориентировки), акалькулию/аграфию, а также психотические и поведенческие расстройства. У пациентов с подозрением на нарушение речи для качественной оценки рекомендовано выстраивать разговор в форме диалога, когда возможны развернутые ответы на вопросы.
К ранним проявлениям деменции относят потерю памяти, изменения настроения, сложности с подбором слов, апатию, дезориентацию в пространстве и времени, персеверацию, трудности с выполнением бытовых задач, пониманием информации, сложности с адаптацией к изменениям. Субъективные проявления деменции представлены в табл. 1.1.
Таблица 1.1. Признаки деменции

В практических рекомендациях по клинической и лабораторной оценке пациентов с умеренными когнитивными нарушениями и с деменцией указано, что пациентам с жалобами на ухудшение памяти показано скрининговое нейропсихологическое исследование, а пациентам с атипичным или быстро прогрессирующим течением когнитивных нарушений — многоуровневая оценка когнитивных функций. Для постановки диагноза деменции учитываются объективные данные (табл. 1.2).
Таблица 1.2. Объективная характеристика деменции
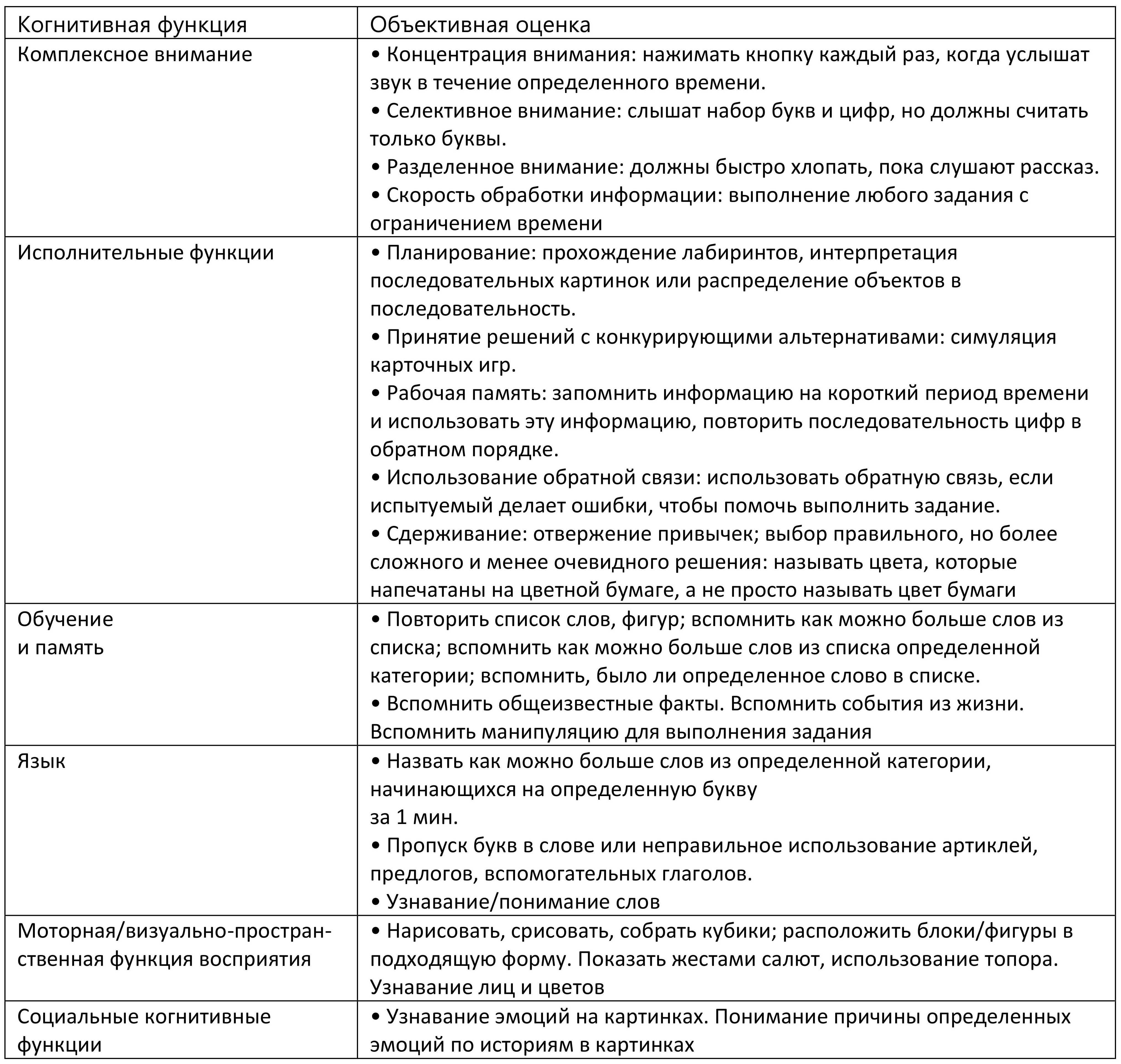
При диагностике деменции важна оценка индивидуальных факторов риска. Необходимо учитывать возраст, уровень образования, культурные и языковые особенности, выполнять общие физикальные и неврологические исследования. Обязательно нейропсихологическое исследование, которое должно оценить все высшие когнитивные функции пациента, то есть должно носить мультимодальный характер. Для подтверждения диагноза используют клинико-шкальную оценку: крат¬кое исследование психического статуса (MMSE), Монреальская шкала оценки когнитивных функций (Montreal Cognitive Assessment, МоСА-тест), тест «Вербальные ассоциации», тест «5 слов» (адаптированный тест Гробура и Бушке), тест рисования часов, Mini-Cog-тест.
В целях уточнения нозологического диагноза, в том числе для исключения потенциально обратимых причин деменции, используются методы лабораторной и инструментальной диагностики. Лабораторная диагностика позволяет верифицировать сосудистые факторы риска (липидограмма, гомоцистеин, глюкоза, гемоглобин), исключить вторичные когнитивные расстройства (тиреотропный гормон, витамины В9 и В12, креатинин), провести генетическое исследование (генотип аполипопротеина Е) и ликворологическую диагностику, чтобы подтвердить диагноз нейродегенеративного заболевания, в частности болезни Альцгеймера. «Золотым стандартом» ранней диагностики с помощью функциональной нейровизуализации является ПЭТ с Глюкозой*. При оценке результатов МРТ особое внимание уделяют медиобазальным отделам височных долей.
Болезнь Альцгеймера
Болезнь Альцгеймера — самое частое нейродегенеративное заболевание, характеризуемое прогрессивной потерей синапсов и нейронов с накоплением амилоидных бляшек и клубочков нейрофибрилл, значительным холинергическим дефицитом. Чаще всего заболевание диагностируют в 80–90 лет, возможно и раннее начало заболевания в возрасте 50 лет. Средняя продолжительность жизни после начала заболевания составляет примерно 10 лет, но эти параметры варьируют в зависимости от возраста начала, тяжести когнитивных расстройств, наличия коморбидных заболеваний и т.д.
Для постановки диагноза болезни Альцгеймера необходимо минимум два нарушения в разных когнитивных доменах, один из которых — память. Когнитивное расстройство начинается незаметно и прогрессирует. Как правило, сначала развиваются нарушения памяти и исполнительных функций, потом присоединяются расстройства других когнитивных функций. Возможны случаи развития деменции без расстройств памяти.
Ранние симптомы болезни Альцгеймера включают следующие когнитивные нарушения:
• потеря памяти, нарушающая повседневную жизнь;
• сложности с планированием и решением проблем;
• сложности с выполнением бытовых задач;
• дезориентация во времени и пространстве;
• сложности с пониманием визуальных картин и межпространственных отношений;
• проблемы с подбором слов, называнием предметов, поддержанием разговора;
• трудности с повтором выполненного действия, неуместное расположение предметов;
• сниженная способность к обобщению.
Депрессия и апатия могут развиться в любой период заболевания, на более поздних стадиях могут появиться раздражительность, возбуждение, враждебность, нарушения походки, дисфагия, недержание мочи и кала, миоклонусы и судороги.
Сосудистая деменция
Сосудистая деменция часто встречается в сочетании с болезнью Альцгеймера (смешанная деменция). Сосудистая деменция может развиться при поражении и больших и мелких сосудов, причем локация поражения важнее, чем его объем. Клинические проявления и течение могут заметно различаться. Прогрессирование деменции может быть острым ступенчатым или постепенным. Для диагностики сосудистой деменции необходимо наличие либо доказанного инсульта, либо транзиторной ишемической атаки с временным расстройством когнитивных функций, либо неврологического дефицита как осложнения предыдущих инсультов.
Типично нарушение концентрации внимания и исполнительных функций (планирование и суждение). Характерны замедленная реакция на ситуации и сложности подбора подходящих слов. Нарушения походки, изменения личности, лабильность настроения — частые сопутствующие явления. Депрессия позднего возраста, связанная с сосудистой деменцией, часто сопровождается психомоторной заторможенностью и нарушением исполнительной функции.
Лобно-височная деменция
Деменция, характеризуемая атрофией лобной и височных долей с преобладанием нейропатологического белка, состоящего из включений гиперфосфорилированного тау-белка или убиквитина. Повреждения нейронов, связанные с лобно-височной деменцией, ведут к потере функций этих областей, что приводит к нарушению поведения, изменениям личности и проблемам речи. Начало заболевания — 60 лет, но в 20–25% случаев — старше 65 лет. Средняя продолжительность жизни 6–11 лет после появления симптомов и 3–4 года после постановки диагноза. Характерны незаметное начало и постепенное прогрессирование.
Выделяют клинические подтипы (поведенческий и языковой) лобно-височной деменции, соответствующие специфическим зонам атрофии. Для поведенческого подтипа характерны изменения личности и поведения с потерей интересов и ответственности, социальной изоляцией, а также нарушения личной гигиены. Развиваются персеверация, компульсивное поведение, навязчивое желание помещать различные предметы в рот (гиперорализм), изменения рациона питания. Такие пациенты часто наблюдаются в психиатрических службах, нередко с диагнозами аффективных расстройств. Языковой подтип подразделяют на три формы.
1. Семантическая форма проявляется афазией с обеднением словарного запаса, парафазическими ошибками, отчуждением смысла слов; нарушениями номанативной функции речи (способность называть внешние объекты, предметы, людей) при интактных синтаксисе и просодии. Могут возникать трудности узнавания предметов и знакомых лиц. Можно также наблюдать эмоциональное притупление, потерю сочувствия, ригидное поведение.
2. Аграмматическая форма со снижением беглости — речь становится немногословной, прерывистой, нарушается грамматический строй. Речь представлена не связанными между собой словами и словосочетаниями. Характерны паузы в речи, вербальные персеверации, похожие на заикание, литеральные парафазии. Понимание речи не нарушено.
3. Логопеническая форма, которая характеризуется трудностью в подборе слов в спонтанной речи и при назывании (логопения), нарушением повторения фраз и предложений. Отсутствуют дизартрия и грамматические нарушения речи, семантическая память.
Деменция с тельцами Леви
Определяется в 30% случаев всех деменцией. Является второй по частоте среди нейродегенеративных заболеваний. Заболевание связано с нарушением конфигурации α-синуклеина и его агрегацией — тельца Леви. Возраст начала заболевания 60–90 лет, выживаемость 5–7 лет. Характерны незаметное начало и постепенное прогрессирование.
Тельца Леви — патогномоничный признак этого заболевания, но они также встречаются при болезни Паркинсона и болезни Альцгеймера.
Основные диагностические критерии деменции с тельцами Леви:
1. флюктуирующие уровни когнитивных функций — состояние, характеризуемое чередованием когнитивных расстройств с периодами нормальных/незначительно нарушенных когнитивных функций, а также выраженные изменения внимания и настороженности;
2. детализированные повторяющиеся галлюцинации;
3. спонтанные проявления паркинсонизма.
К дополнительным признакам относят:
1. нарушения REM-фазы (фазы быстрого сна);
2. тяжелую нейролептическую чувствительность;
3. низкое поглощение дофаминового транспортера в базальных ганглиях.
Характерна значительная потеря памяти, но меньшей выраженности, чем при болезни Альцгеймера.
Главное различие деменции с тельцами Леви и деменции при болезни Паркинсона основано на последовательности расстройств когнитивных функций и моторных нарушений. При деменции с тельцами Леви когнитивные расстройства предшествуют паркинсонизму, а при болезни Паркинсона когнитивные расстройства начинаются при уже установленном диагнозе.
К дополнительным проявлениям относят повторяющиеся синкопе, транзиторные или необъяснимые потери сознания, тяжелую вегетативную дисфункцию, другие виды галлюцинаций, бред и депрессию.
Деменция при болезни Паркинсона
Снижение когнитивных функций развивается при болезни Паркинсона как минимум через год после начала заболевания. Когнитивные нарушения вариабельны, но чаще всего встречаются нарушения памяти, внимания, суждения, трудности с обработкой визуальной информации, замедленная речь.
Из нонкогнитивных нарушений наблюдаются визуальные галлюцинации, бред, депрессия, тревога, изменения личности, нарушения сна, включающие расстройства REM-фазы сна и дневную сонливость.
Деменция при болезни Гентингтона
Болезнь Гентингтона — это нейродегенеративное заболевание, вызванное умножением кодона CAG в гене HTT. Белок НТТ начинает повреждать стриатум, затем весь мозг.
Манифестирует заболевание в возрасте 40–50 лет, средняя продолжительность жизни после начала заболевания составляет 15–20 лет. У пациентов без наследственной отягощенности возможно более позднее манифестирование болезни. Прогрессирующее нарушение когнитивных функций вследствие развития деменции неизбежно. Хотя когнитивные нарушения (снижение мышления, умения рассуждать, нарушения памяти, концентрации внимания, суждения, способности планировать) и поведенческие симптомы (депрессия, апатия, тревога, ОКР, психозы) часто возникают перед моторными нарушениями (брадикинезия, хорея), диагноз редко ставят только на основании когнитивных симптомов. Семейный анамнез должен насторожить врача. Для постановки диагноза необходимо провести генетическое исследование на мутацию НТТ.
Деменция при прионных болезнях
Прионные болезни — это группа нейрокогнитивных расстройств, относящаяся к трансимиссивным губчатым энцефалопатиям, вызванным прионами. Заболевание, как правило, диагностируют в возрасте 70–80 лет, продолжительность жизни после постановки диагноза — 1 год. Диагноз устанавливают только на основании биопсии.
Деменция, связанная с прионными болезнями, как правило, быстро прогрессирует. Резко нарастают дезориентация, проблемы с памятью, мышлением, планированием и суждением.
Сопутствующие симптомы включают депрессию, возбуждение, апатию, трудности при ходьбе, мышечную ригидность, подергивания и непроизвольные резкие движения.
24.11.2022 | 15:34:26