Головокружение. Диагностика головокружения.
Раздел:
Статьи
/ Общая врачебная практика.
/ Неврология.
/ Головокружение. Диагностика головокружения.
СОДЕРЖАНИЕ
ОПРЕДЕЛЕНИЕ ПОНЯТИЯ, ЭПИДЕМИОЛОГИЯ ГОЛОВОКРУЖЕНИЯ
СБОР ЖАЛОБ И АНАМНЕЗА ПРИ ГОЛОВОКРУЖЕНИИ
КЛИНИЧЕСКОЕ ОБСЛЕДОВАНИЕ ПРИ ГОЛОВОКРУЖЕНИИ
ГЛАЗОДВИГАТЕЛЬНЫЕ ТЕСТЫ
ВЫЗВАННЫЙ НИСТАГМ
Головокружение – одна из самых распространенных жалоб в медицине, с которой сталкиваются 15–35% людей в определенный период жизни. Среди всех головокружений вестибулярное (связанное с поражением вестибулярного анализатора) насчитывает, согласно исследованиям, около четверти случаев (24%), но на практике эта цифра может быть и выше. При этом 83% пациентов испытывают ощущение вращения: у 40% оно возникают спонтанно, а у 43% спровоцировано изменением положения тела; оставшиеся 17% вращения не чувствуют, но страдают тошнотой и осциллопсией (ощущением подергивания окружающего пространства) или нарушением равновесия.
В 11% случаев эпизод головокружения возникает однократно, а в 89% – это рецидивирующие приступы. Женщины больше подвержены головокружению, чем мужчины, а у пожилых оно встречается почти в 3 раза чаще, чем у молодых. Среди случаев невестибулярного головокружения более половины приходится на ортостатическую гипотензию.
У детей головокружение встречается реже и по большей части носит ротаторный характер.
19% случаев приходится на доброкачественное пароксизмальное головокружение детского возраста, 18% – на вестибулярную мигрень и 14% – на травму головы. Кроме того, в детском возрасте часто встречается кинетоз (укачивание): где-то у 40% школьников в возрасте 7–12 лет при передвижении в автобусе или машине.
При первичном осмотре пациентов, обращающихся с жалобами на вестибулярное головокружение, 93% приходится на долю таких заболеваний, как доброкачественное пароксизмальное позиционное головокружение (ДППГ), болезнь Меньера и острый вестибулярный нейронит; остальными причинами могут быть цереброваскулярные заболевания, прием лекарственных препаратов или алкоголя, мигрень, острый лабиринтит, рассеянный склероз и внутричерепные новообразования.
При этом, по данным разных авторов, на первом месте безоговорочно находится ДППГ, составляя 17,1–29,8% случаев. Далее в пятерку самых частых патологий входят вестибулярная мигрень, вестибулярный нейронит, болезнь Меньера и психогенное головокружение.
Вестибулярные патологии центрального происхождения в общей сложности составляют 10,2–12,3% случаев, при этом изолированное головокружение, т.е. без сопутствующих неврологических проявлений, крайне редко может быть проявлением цереброваскулярного заболевания: частота составляет всего 0,7% случаев в отделении экстренной помощи, а в амбулаторном эта цифра еще ниже.
Поскольку головокружение – это лишь симптом, а в его возникновении может участвовать большое количество различных структур организма и механизмов, пациенты с этой жалобой требуют особенно внимательного отношения к диагностике и часто мультидисциплинарного подхода. Первоочередной задачей специалиста является определение наличия поражения вестибулярного анализатора и, если оно есть, то определение уровня поражения, а иногда сразу и определенной патологии. При отсутствии признаков вестибулопатии необходимо рассмотреть достаточно обширный список потенциальных «невестибулярных» причин.
В зависимости от результатов первичного обследования пациента определяется тактика дальнейшего диагностического поиска – необходимые дополнительные исследования, лабораторная диагностика, консультации специалистов
Основу диагностики заболеваний, сопровождающихся головокружением, составляет тщательный сбор жалоб пациента и анамнеза заболевания, а иногда и жизни. Ниже приведены вопросы, на которые особенно важно обращать внимание.
1. Характер головокружения.
Крайне важно выяснить, какие именно ощущения испытывает пациент. В отечественной литературе принято разделять головокружение на системное и несистемное, в зарубежной же это два разных слова: vertigo (системное головокружение) и dizziness (любое, кроме системного). Системное головокружение – это ощущение вращения, реже – линейного смещения, проваливания или отклонения самого себя или окружающего пространства. Такое головокружение может возникать при поражении различных отделов вестибулярного анализатора: внутреннего уха, вестибулярного нерва, вестибулярных ядер и путей в стволе мозга, мозжечка, корковых структур. Несистемное головокружение нередко описывают как чувство общей неустойчивости, покачивания, шаткости при ходьбе, приближающейся потери сознания, легкости или пустоты в голове, нечеткости сознания или сложности сконцентрироваться. Все эти проявления, скорее, говорят в пользу не вестибулярных расстройств, а неврологических, кардиоваскулярных, эндокринологических или других патологических состояний. Но не стоит полагаться на описание пациента в полной мере, так как оно не всегда имеет четкую характеристику.
2. Временные характеристики головокружения:
A. Рецидивирующее или постоянное?
Например, впервые возникший острый приступ системного головокружения, длящийся более 24 ч, говорит о вестибулярном нейроните или более редком, но опасном состоянии – остром нарушении мозгового кровообращения (ОНМК) в области мозжечка. Эпизодическое же системное головокружение, повторяющееся периодически в течение длительного времени, скорее всего, представляет собой ДППГ, вестибулярную мигрень, болезнь Меньера или вестибулярную пароксизмию. Если же рецидивирующие головокружения со временем становятся более частыми и интенсивными и длятся в течение минут, нужно исключать транзиторные ишемические атаки в вертебрально-базилярной системе (ВБС).
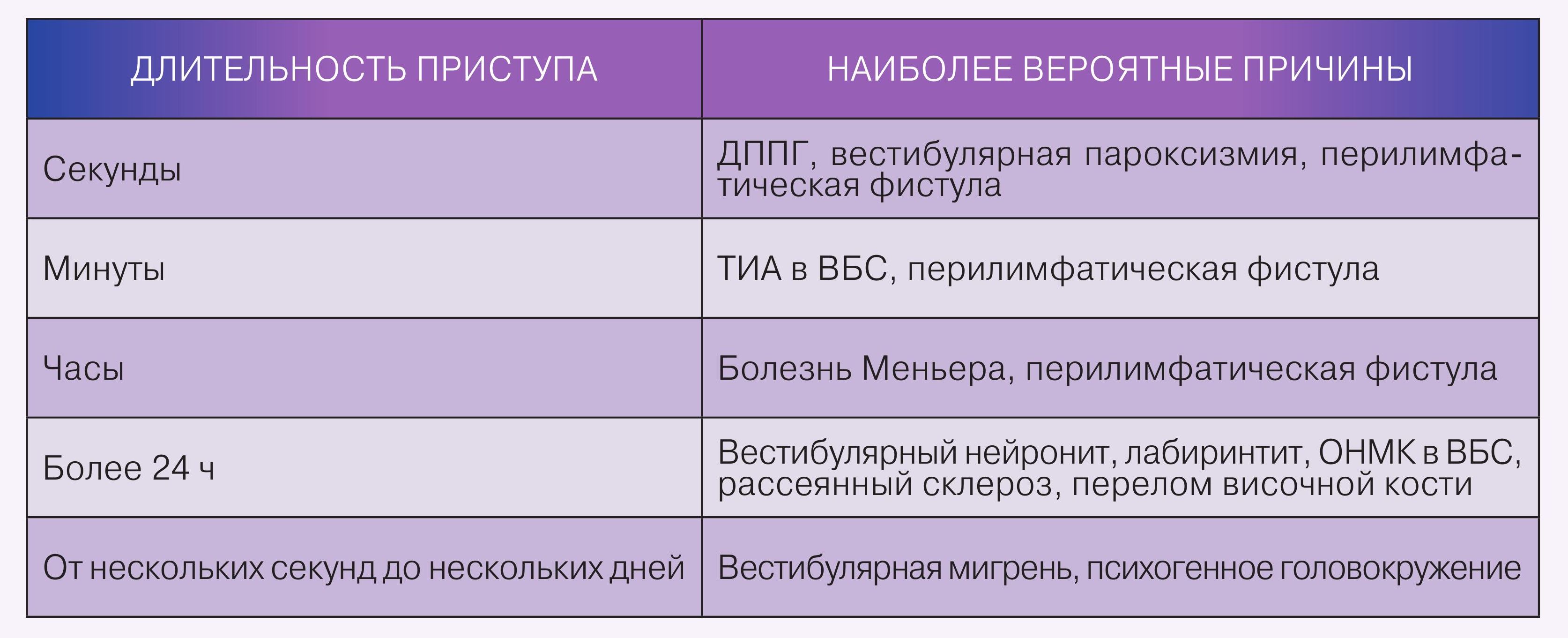
B. Какова длительность эпизода?
Наиболее вероятная длительность приступа головокружения при различных заболеваниях представлена в таблице.
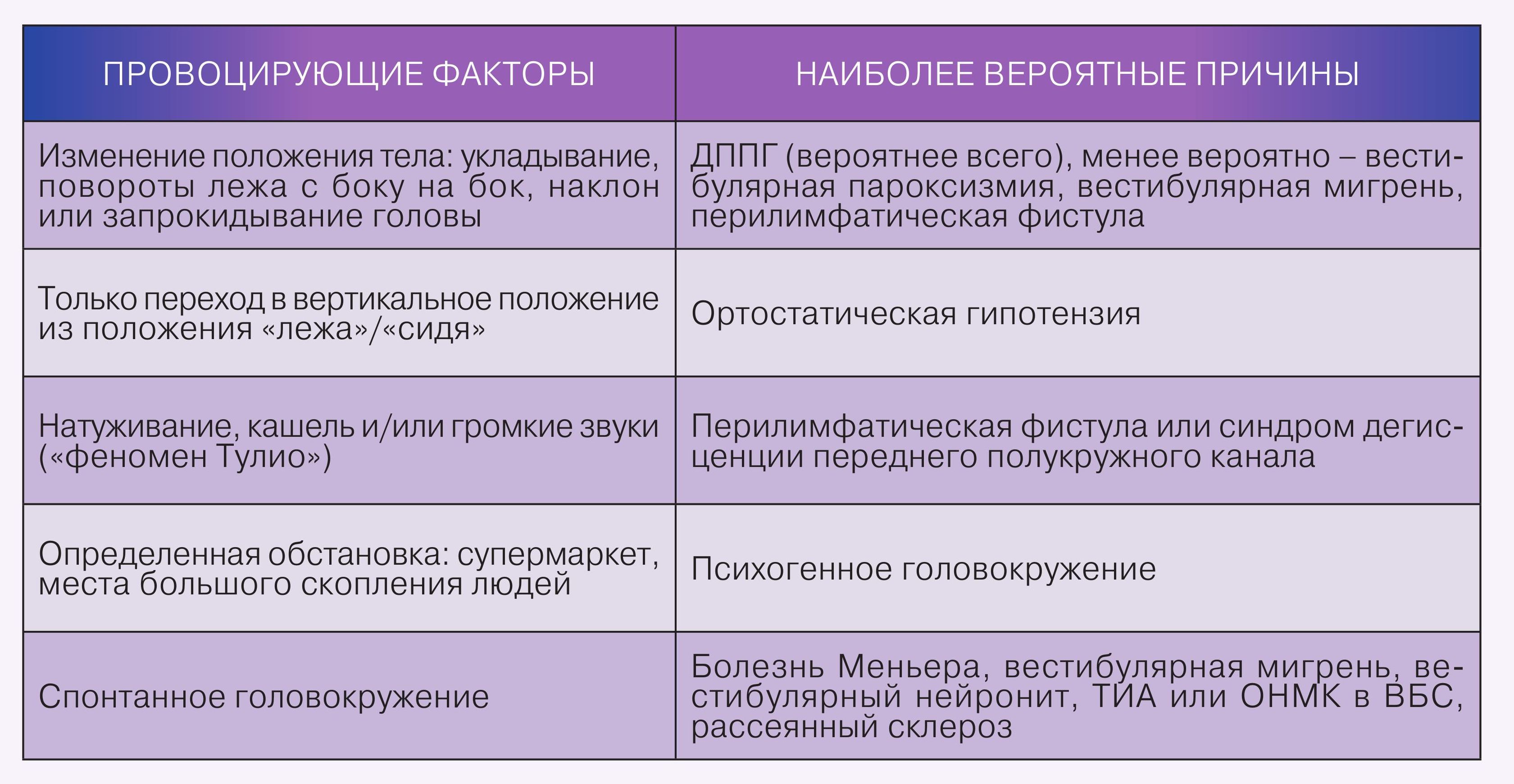
3. Провоцирующие факторы:
Головокружение может возникать спонтанно или быть спровоцировано некоторыми событиями: такими, например, как изменение положения тела, головы, кашель, громкие звуки или определенная обстановка. Достаточно часто головокружение возникает или усиливается при движении, но позиционным оно считается только, если при этом оно отсутствует в покое. Основные провоцирующие факторы приведены в таблице.
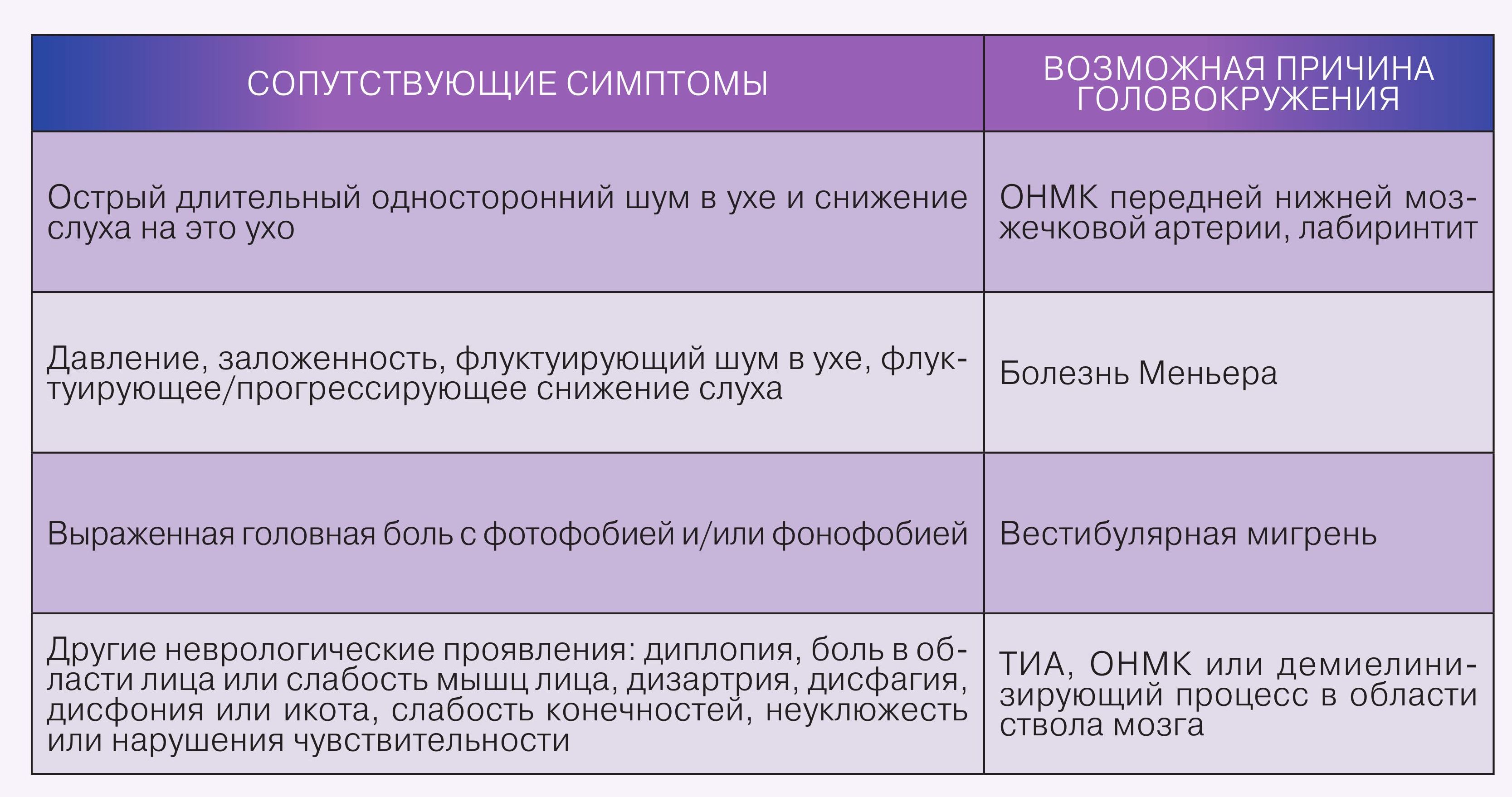
4. Сопутствующие симптомы, т.е. проявления, которые возникают непосредственно перед приступом головокружения или во время него. Одним из важнейших сопутствующих симптомов является нарушение слуха (снижение слуха или ушной шум), так как на всем протяжении от внутреннего уха до ствола мозга вестибулярные нервные и рецепторные структуры тесно соседствуют со слуховыми. Наличие слуховых проявлений вместе с головокружением чаще говорит в пользу заболеваний периферической вестибулярной системы, таких как болезнь Меньера, лабиринтит, перилимфатическая фистула и др., но может быть и при центральной патологии, например при ОНМК в системе передней нижней мозжечковой артерии. Головная боль, помимо вестибулярной мигрени, может возникать при ишемии ствола мозга или мозжечка, акустической невриноме, вестибулярной пароксизмии, инфекционном поражении среднего или внутреннего уха, черепно-мозговой травме, а также при синдроме Ханта. Характеристики самых распространенных сопутствующих симптомов подробнее представлены в таблице.
5. Дополнительные данные анамнеза жизни:
Например, предшествующая травма головы может говорить о ДППГ, переломе основания черепа, перилимфатической фистуле или мигрени. Введение новых антигипертензивных препаратов в анамнезе может свидетельствовать об ортостатической гипотензии. Чрезмерное употребление соли накануне приступа может говорить об эпизоде болезни Меньера. Важно выяснить также, принимает ли пациент лекарственные препараты и какие, употребляет ли спиртное, наркотики.
Среди лекарственных средств, обладающих ототоксическим действием, выделяют антибиотики аминогликозидной группы, петлевые диуретики, транквилизаторы, хинины; среди препаратов, способных вызвать ощущение головокружения, – различные антидепрессанты, антигипертензивные и противоэпилептические средства, кокаин, барбитураты и др.


На сегодняшний день существует большое количество различных сложных, высокотехнологичных диагностических техник для поиска причины головокружений, тем не менее, на втором месте после анализа жалоб и анамнеза по своей значимости по-прежнему находится клиническое обследование пациента, которое можно проводить, что называется, «у постели больного» (bed-side testing).
В процессе эволюции вестибулярная и глазодвигательная системы формировались в тесной связи, потенцируя друг друга, в результате чего человек может фиксировать взор на интересующем его объекте даже во время движения, следить за движущимися объектами и не терять пространственной ориентации на ходу. Именно по этой причине в клиническом обследовании самым диагностически значимым этапом является исследование глазодвигательных функций. Исследование это может проводить врач любой специальности, а из дополнительного оборудования можно ограничиться только очками Френзеля.
Реакция смещения глаз
В первую очередь необходимо обращать внимание на положение головы и глаз. При центральном вестибулярном расстройстве и крайне редко при периферическом возникает характерная реакция смещения глаз (ocular tilt reaction), которая говорит об одностороннем поражении вестибулярных путей и состоит из триады признаков: вертикального косоглазия (skew deviation), наклона головы в сторону «нижерасположенного» глаза (head tilt) и ротаторного смещения глаз (ocular counter-roll). Чтобы проверить наличие вертикального косоглазия, проводят тест (cover test), когда каждый глаз прикрывается и открывается по очереди, при этом выявляют наличие коррекционной вертикальной саккады неприкрытого глаза.
Спонтанный нистагм
Это непроизвольные, ритмичные, быстро повторяющиеся колебательные движения глазных яблок двухфазного характера, как правило, с чередованием медленной и быстрой фаз.
Необходимо выявлять явный спонтанный нистагм, который заметен невооруженным глазом, и скрытый, возникающий при устранении фиксации взора (например, в темноте или при использовании очков Френзеля).
Оценка нистагма должна быть проведена при взгляде прямо, а также вправо и влево на 30 градусов. Характеристики нистагма помогают в выявлении уровня поражения вестибулярного анализатора.
• Так, нистагм периферического происхождения, как правило, горизонтальный или горизонтальный с ротаторным компонентом, однонаправленный и направлен в сторону более активного лабиринта, а при устранении фиксации взора он усиливается. Периферический нистагм подчиняется закону Александера: амплитуда колебаний увеличивается при взгляде пациента в сторону быстрой фазы и уменьшается при взгляде в сторону медленной, вплоть до полного исчезновения. Однако иногда такой нистагм может наблюдаться при ОНМК в области мозжечка.
• У нистагма центрального происхождения разное направление, при устранении фиксации взгляда он может немного усиливаться, но, как правило, не меняется. Типичный центральный нистагм бывает горизонтальным двунаправленным (левосторонний при взгляде влево и правосторонний при взгляде вправо), вертикальным или чисто ротаторным. Некоторые виды центрального нистагма встречаются чаще остальных и характерны для поражения определенной локализации. Двунаправленный горизонтальный нистагм может быть врожденным или возникать при поражениях мозжечка, ствола мозга, наблюдается при токсическом воздействии противосудорожных, седативных препаратов и алкоголя.
Вестибулоокулярный рефлекс
Вестибулоокулярный рефлекс (ВОР) играет важнейшую роль в функционировании вестибулярной системы – он обеспечивает способность удерживать объект наблюдения в поле зрения при различных движениях головы. Происходит это за счет того, что при повороте головы в сторону глаза совершают одинаковое по амплитуде и скорости движение в противоположную сторону.
Исследование горизонтального ВОР проводят с помощью теста поворота головы (проба Хальмаги–Кертойза): пациента просят зафиксировать взгляд на объекте (например, на носу врача), затем, крепко охватив его голову своими руками, совершают резкие повороты головы пациента вправо и влево на 10–20 градусов.
Тест поворота головы имеет большое значение в топической диагностике вестибулярной дисфункции. У здорового человека или при поражении вестибулярного анализатора центрального генеза при повороте головы в сторону глаза остаются фиксированными на объекте зрения.
В случае же утраты/снижения функции одного из лабиринтов при повороте головы в сторону пораженного уха возникает одна или несколько корригирующих саккад. При двусторонней периферической вестибулярной гипофункции во время теста поворота головы корригирующие саккады будут появляться при поворотах в обе стороны.
Плавное слежение
Плавное слежение – это способность фиксировать взгляд на медленно движущихся объектах и ясного их восприятия. Для проверки нужно попросить пациента следить за объектом, движущимся со скоростью не более 20 градусов в секунду по горизонтали и по вертикали. В норме движение глазных яблок будет плавным. Нарушение плавности, появление множества прерывающихся (саккадических) движений глаз возникают только при центральной патологии.
Поскольку в формировании плавного слежения участвуют многие структуры головного мозга, прерывистое слежение не помогает определить точную локализацию поражения. Кроме того, нарушение может быть результатом алкогольного опьянения, приема каких-либо психоактивных препаратов, а также при возрастных изменениях, невнимательности или усталости. Помимо этого у пациентов со спонтанным нистагмом саккады наблюдаются при слежении в сторону быстрой фазы.
Зрительные саккады

Это резкие движения глазных яблок, которые позволяют быстро перемещать взгляд с одного предмета на другой, при этом объект зрения попадает на центральную ямку макулы. Чтобы проверить саккады, просим пациента быстро переводить взгляд с одного фиксированного объекта на другой, находящихся на расстоянии друг от друга в поле зрения. В норме глаза переводятся одним быстрым скачком, который может дополняться небольшим коррекционным движением. Нарушения саккад: замедление саккадических движений или промахивание (дисметрия) – характерно только для центрального вестибулярного поражения.
Кроме того, задержка саккад может возникать при возрастных изменениях, невнимательности и нарушениях зрения.
1. Позиционные маневры
Самую частую причину головокружений, ДППГ, можно выявить только с помощью специальных позиционных маневров, главные из которых:
проба Дикса–Холлпайка для диагностики поражения заднего и переднего полукружных каналов и тест МакКлюра–Панини (или roll-test) для выявления литиаза горизонтального полукружного канала. При наличии отолитов в заднем полукружном канале во время выполнения пробы Дикса–Холлпайка после короткого латентного периода (1–5 с) появляется характерный вертикальный нистагм вверх с ротаторным компонентом, длящийся в среднем 20–40 с, а потом затухающий – при этом проба считается положительной. При повторном проведении маневра интенсивность полученного нистагма, как правило, становится меньше. При невозможности проведения маневра Диска–Холлпайка альтернативой может служить side-lying maneuver, который не требует чрезмерного разгибания позвоночника в шейном отделе.
При проведении пробы МакКлюра–Панини также оценивают направление, время возникновения и продолжительность нистагменной реакции.
При литиазе горизонтального полукружного канала во время этой пробы горизонтальный нистагм возникает при повороте головы в обе стороны:
он может быть направлен геотропно (к земле) или агеотропно (от земли). Геотропный нистагм характерен для каналолитиаза (когда отолиты свободно перемещаются в канале) и длится не более минуты, а агеотропный – для купулолитиаза (когда отолиты «прилипают» к купуле) и может быть длительным. Для определения стороны поражения при ДППГ горизонтального канала можно сравнить интенсивность нистагмов, возникших после правого и левого поворотов головы, оценить нистагм в положении на спине без поворота головы или провести bow and lean test (тест наклона головы вперед, назад.
Для литиаза переднего полукружного канала, который встречается очень редко, при проведении маневра Дикса–Холлпайка возникает вертикальный нистагм вниз с ротаторным компонентом. Такой нистагм более других должен настораживать в плане центральной вестибулярной патологии.
В некоторых случаях позиционный нистагм может быть обусловлен патологией центрального отдела вестибулярного анализатора. Как правило, такой нистагм возникает сразу после принятия горизонтального положения, без латентного периода, и продолжается все время, пока больной лежит. В редких случаях он похож на периферический, особенно это касается горизонтального нистагма, поэтому при неэффективности лечебных позиционных маневров и/или несоответствии выявленного нистагма характеристикам ДППГ следует провести МРТ головного мозга. Патологический процесс при наличии центрального позиционного нистагма может располагаться в стволе мозга или мозжечке: чаще всего это новообразования задней черепной ямки, синдром Арнольда–Киари или рассеянный склероз; также позиционный нистагм может выявляться при вестибулярной мигрени.
Кроме вышеперечисленных ситуаций, позиционный нистагм возникает при острой периферической вестибулопатии. Например, при вестибулярном нейроните отмечают усиление имеющегося спонтанного нистагма в пробе Дикса–Холлпайка с обеих сторон.
2. Тест встряхивания головы (ТВГ)
Это метод, позволяющий выявить латентную вестибулярную асимметрию. ТВГ заключается в совершении энергичных движений головой пациента вправо/влево на 30 градусов с частотой 2 поворота в секунду около 10–20 раз с последующей оценкой нистагменной реакции без фиксации взгляда (в очках Френзеля или с помощью специального оборудования).
В норме или при двусторонней симметричной вестибулярной дисфункции нистагм после этой пробы не возникает. Появление же нистагма свидетельствует о наличии вестибулярной асимметрии как периферического, так и центрального генеза. При асимметрии периферического генеза нистагм возникает горизонтальный в сторону более активного лабиринта; при центральном же поражении он может быть различным, в том числе горизонтальным в сторону угнетения или «аномальным» (вертикальным, ротаторным).
3. Проба Вальсальвы
Проба Вальсальвы также является провокационной и проводится после устранения фиксации взгляда. Пациента просят сделать вдох, а затем энергичный выдох, закрыв нос и рот, в течение 7–10 с. Возникающие при этом нистагм и субъективное головокружение говорят о вероятном наличии перилимфатической фистулы или дегисценции переднего полукружного канала.
Учитывая большое количества глазодвигательных проб, применяемых в диагностике головокружений, многие авторы разрабатывают наиболее полезные в тех или иных случаях комбинации.
Самые известные из них:
Методика HINTS, предложенная Kattah J. C. et al. в 2009 г. для обследования пациентов с острым изолированным головокружением с целью дифференциальной диагностики между вестибулярным нейронитом и ОНМК. HINTS (Head-Impulse – Nystagmus – Test-of-Skew) – это пошаговое выполнение теста поворота головы, выявления спонтанного нистагма при разных положениях взора и проведение теста с прикрытием глаза для выявления вертикального косоглазия. При ОНМК выявляется нормальный тест поворота головы, наличие нистагма, меняющего направление, и косое расхождение зрительных осей по вертикали.
«Тройной» тест, разработанный Rohrmeier C. et al. в 2013 г. для исключения лабиринтной асимметрии, в который вошли исследование спонтанного нистагма, ТВГ и тест поворота головы. Strupp M. et al. в 2013 г. выделили пять основных диагностических проб, важных для определения уровня поражения вестибулярного анализатора: cover test, исследование спонтанного нистагма в очках Френзеля и без них, тест плавного слежения, исследование функции удержания взора и тест поворота головы.
Вестибулоспинальные рефлексы
Хотя по своей диагностической значимости исследование вестибулоспинальных рефлексов позы уступает оценке движений глазных яблок, тем не менее, изучение позы и походки может быть полезно в диагностике головокружений и оценке равновесия. Для определения функции статического равновесия существуют простая и усложненная позы Ромберга. В обоих позах пациент стоит на двух ногах, вытянув вперед руки с растопыренными пальцами, но в простой стопы соединены вместе и находятся параллельно друг другу, а в усложненной – друг за другом (на одной линии в позиции пятка к носку). Здоровый человек может стоять таким образом около 30 с, не отклоняясь. Пациенты с острым односторонним поражением вестибулярного анализатора обычно отклоняются или падают в сторону: при периферическом поражении – в сторону менее активного лабиринта, а при поражении мозжечка – в сторону очага. Отклонение или падение назад может наблюдаться при поражении мозжечка или ствола мозга.
Для исследования динамического равновесия проверяют походку пациента вперед и назад с открытыми и закрытыми глазами.
Также можно использовать маршевые тесты (Фукуда, Унтербергера). В норме походка по прямой не нарушена. Широко расставленные ноги при ходьбе могут свидетельствовать о поражении мозжечка. В острой стадии одностороннего вестибулярного поражения пациенты при ходьбе отклоняются в сторону поражения. «Театральная» или осторожная походка в отсутствие других объективных нарушений позволяет заподозрить психогенное расстройство. Легкая общая неустойчивость или выраженное затруднение ходьбы, особенно с закрытыми глазами или по неровной поверхности, возникает у пациентов с двусторонней вестибулопатией или при мозжечковой атаксии.
Диагностическая ценность маршевой пробы остается сомнительной, но достаточно часто используется специалистами. Считается, что при одностороннем периферическом поражении вестибулярного анализатора больной во время пробы постепенно поворачивается в сторону медленной фазы нистагма, при повороте же в сторону быстрой фазы стоит заподозрить поражение мозжечка. Значимым считается поворот более, чем на 30–45 градусов от изначального положения.
Материал по теме:
Видеолекции:
Головокружение. Часть 1.
Головокружение. Часть 2.
Головокружение. Часть 3.
Головокружение. Часть 4.
13.01.2020 | 21:09:49