Гипертоническая энцефалопатия.
СОДЕРЖАНИЕ
ВВЕДЕНИЕ
ВОПРОСЫ ПАТОГЕНЕЗА
КЛИНИЧЕСКИЕ ОСОБЕННОСТИ ГИПЕРТОНИЧЕСКОЙ ЭНЦЕФАЛОПАТИИ
СПЕКТР НАРУШЕНИЙ
АЛГОРИТМ ЛЕЧЕНИЯ ГИПЕРТОНИЧЕСКОЙ ЭНЦЕФАЛОПАТИИ
По данным всемирной организации здравоохранения (ВОЗ), показатели смертности от цереброваскулярных болезней (ЦВЮ) обгоняют показатели ишемической болезни сердца (ИБС), инфекционных и онкологических заболеваний, дтп и др. Но, кроме летального исхода, важно и то, что лишь 8—20% перенесших острое нарушение мозгового кровообращения (ОНМК) возвращаются к прежней работе.
Наиболее распространенные причины ЦВБ, как острых, так и хронических, - атеросклероз и артериальная гипертония.
Что же происходит в мозге при гипертонической болезни? В большинстве случаев развивается гипертоническая энцефалопатия (ГЭ) как результат патологии мелких церебральных сосудов (артерий, капилляров, венул).
Под воздействием высокого АД наблюдаются:
Функциональные повреждения головного мозга
Дисфункция эндотелия – снижение реактивности мелких сосудов, недостаточность вазодилатации.
Результат: дефицит перфузии, снижение эффективности вазоактивных препаратов).
Повышение проницаемости гематоэнцефалического барьера (ГЭБ) – экстравазация плазмы в артериальную стенку и периваскулярные области, что вызывает отек и асептическое воспаление ткани мозга, на фоне чего формируется гипоинтенсивность (в Т1-режиме МРТ) или гиперинтенсивность (в Т2-режиме, FLAIR-режиме МРТ) белого вещества.
Результат: повышается риск развития инфаркта головного мозга.
Нарушение функционирования нейроваскулярной единицы (нейроны – астроциты – клетки мелких сосудов)
Нарушение реализации феномена функциональной гиперемии (перфузии), опосредованного вазоактивными ионами, метаболическими факторами (функционирование оксида углерода, оксида азота, лактата, аденозина), концентрацией и активностью нейромедиаторов (глутамата, дофамина, ацетилхолина, серотонина).
Нарушение ауторегуляции мозгового кровообращения.
Результат: гипоперфузия мозга.
Структурные повреждения головного мозга
Сужение просвета и увеличение соотношения между толщиной стенки и диаметром сосуда в результате перестройки гладких мышечных волокон сосуда, увеличение толщины комплекса интим–медиа формируется повышенный сосудистый тонус, увеличивается жесткость сосудистой стенки, что вызывает повышение общего периферического сопротивления.
Результат: снижается регионарный мозговой кровоток, развивается гипоксия головного мозга.
Рарефикация (разряжение) сосудистого русла – удлинение и извитость пенетрирующих сосудов, формирование артериовенозных шунтов, формирование стеноза и/или окклюзии пенетрирующих сосудов, важную роль в патологическом ремоделировании мелких артерий при АГ играет перестройка внеклеточного матрикса.
Перивентрикулярный или субкортикальный «лейкоареоз» (по V.C. Hachinski et al, 1987), или «гипертоническая лейкоэнефалопатия»
(этот термин, предложенный Н.В. Верещагиным в 1997 г., был наиболее употребим в отечественной неврологии), обусловлен повреждением миелина, аксонов, развитием глии, чаще всего наблюдается у пациентов с АГ, сахарным диабетом (СД), в пожилом возрасте и др.
Результат: разобщение корково-подкорковых структур мозга.
Микрокровоизлияния и лакуны в глубинных отделах белого вещества головного мозга, в зрительном бугре, базальных ганглиях, стволе и мозжечке при АГ возникают как проявление болезни мелких церебральных артерий (венул и капилляров в результате их липогиалиноза и фибриноидного некроза). Это основная причина когнитивного снижения.
Гипертоническая энцефалопатия – разновидность дисциркуляторной энцефалопатии (ДЭП). По этиологическим факторам ДЭП обычно подразделяют на:
• атеросклеротическую;
• гипертоническую;
• венозную;
• смешанную.
Клинические проявления гипертонической энцефалопатии:
• когнитивное снижение;
• эмоционально-личностные расстройства;
• очаговая неврологическая симптоматика.
По преобладанию тех или иных очаговых неврологических признаков в совокупности с нейровизуализационной картиной ставим диагноз: гипертоническая энцефалопатия.
Самые частые виды гипертонической энцефалопатии:
Субкортикальная артериосклеротическая ГЭ (то, что раньше называли болезнью Бинсвангера) – сопровождается когнитивным снижением, лобной диспраксией ходьбы и тазовыми нарушениями.
Мультиинфарктная энцефалопатия – сопровождается когнитивным снижением, синдромом паркинсонизма (чаще паркинсонизмом нижней части тела), псевдобульбарным и пирамидным синдромами.
Стадии гипертонической энцефалопатии
ГЭ, как и любой другой вид ДЭП, подразделяют на I, II и III стадии, исходя из совокупности жалоб (наиболее разнообразных на I стадии и более скудных на III, когда жалуются родственники), двигательных нарушений (легких при I стадии и умеренно выраженных при III стадии) и когнитивных нарушений.
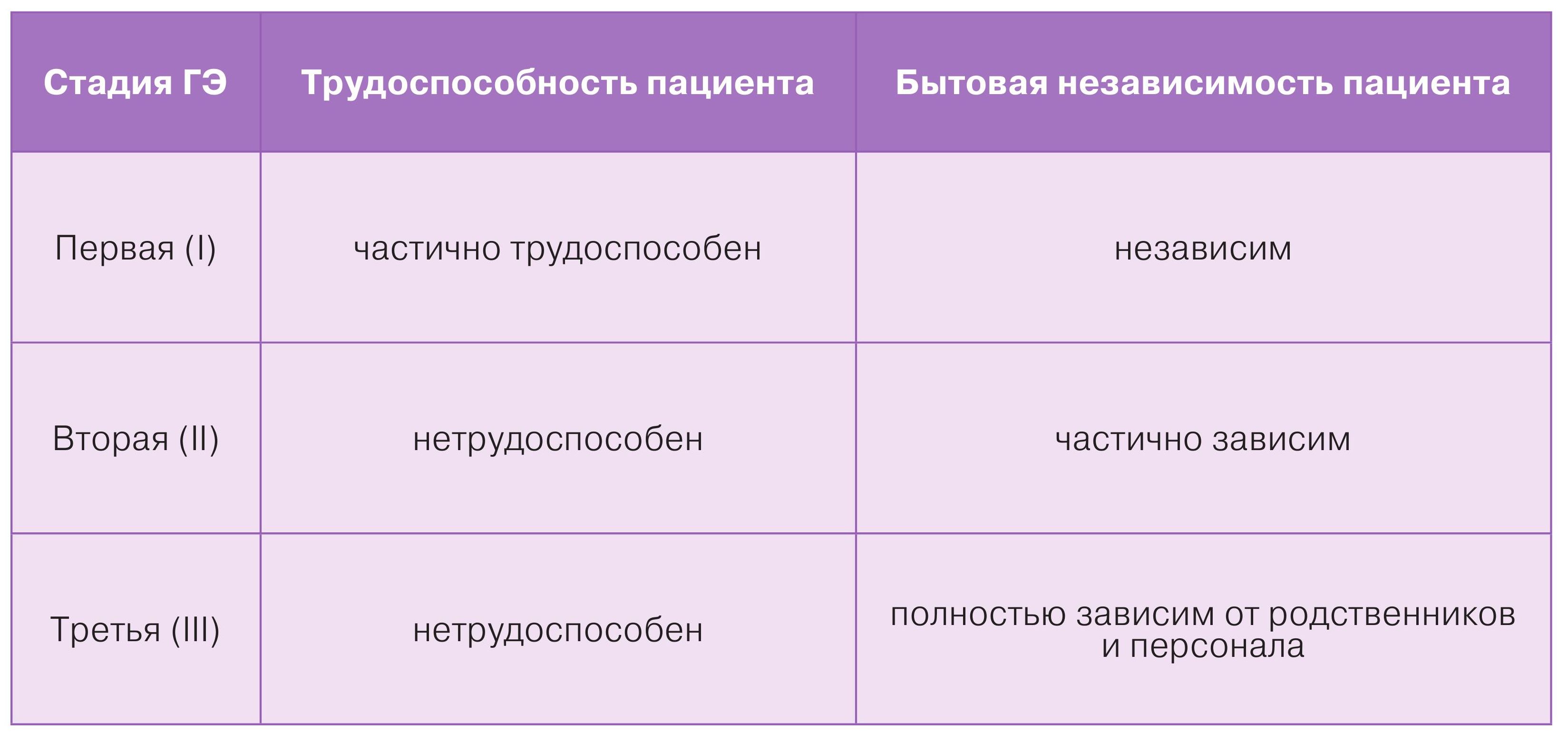
Основные критерии градации – трудоспособность пациента и его бытовая независимость.
По нейропсихологическому профилю ГЭ является подкорково-лобной.
Связано это с тем, что АГ ассоциирована с глубокими изменениями в лобной доле и микроструктуре белого вещества, в котором за счет повреждения проводящих путей происходит разобщение корковых (лобных) и подкорковых структур.
Поэтому ГЭ, как и другие подкорково-лобные энцефалопатии проявляется брадифренией (медлительностью, снижением скорости мыслительных процессов), трудностью в планировании жизнедеятельности, выборе приоритетов, контроле выполнения намеченного, личностными расстройствами – проблемы социальной адаптации, неопрятный внешний вид, потеря субординации.
АГ почти всегда приводит к когнитивному снижению. АГ в среднем возрасте (35–64 года) остается основным модифицируемым фактором риска развития когнитивных расстройств наряду с сахарным диабетом (СД), курением, низким уровнем образования и физической активности (<30 мин ежедневно в течение 5 дней), ожирением (ИМТ >30 кг/м2) и депрессией в среднем возрасте, фибрилляцией предсердий, повышением содержания холестерина в крови (>6,5 ммоль/л), хронической почечной недостаточностью.
На фоне АГ развиваются гипоперфузия и гипоксия головного мозга. В ряде исследований показано, что снижение регионарного мозгового кровотока при АГ происходит в первую очередь в задней затылочной и передней височной областях.
Эти зоны связаны с функцией памяти.
Кроме того, по некоторым данным, АГ способствует накоплению патологического бета-амилоида в мозге, формированию нейродегенеративных деменций.
АГ ускоряет реализацию генетической предрасположенности к болезни Альцгеймера (БА). Но и все другие виды деменций ассоциируют также с повышением систолического артериального давления (САД), по данным длительных проспективных исследований.
С позиции появления когнитивных расстройств для пациентов среднего возраста опасно повышенное давление, а для пожилых – пониженное.
Важным показателем риска развития инсульта и сосудистой деменции на фоне АГ является не только сам уровень АД, но и его резкие колебания на протяжении суток (частые «скачки»), так как периодически возникающая ишемия головного мозга вызывает гипоксию, к которой наиболее чувствительны нейроны гиппокампа.
Согласно данным 19 проспективных когортных и 17 клинических исследований, вариабельность АД сопровождается достоверным увеличением показателя смертности (приблизительно с 10 до 18%, в зависимости от случая), что превышает риски, связанные с САД.
Терапия гипертонической энцефалопатии идет по трем направлениям:
• профилактика ОНМК, воздействие на сосудистые факторы;
• поддержание функционирования непораженной мозговой ткани;
• симптоматическая терапия – коррекция аффективно-поведенческих нарушений, тазовых расстройств, синдрома паркинсонизма.
1. Профилактика ОНМК
Самое важное – стабилизировать артериальное давление.
Необходимо:
• следить и за состоянием липидного профиля, уровнем глюкозы крови;
• по показаниям назначить антиагреганты и/или антикоагулянты;
• провести раннее выявление хронической болезни почек (протеинурия, изменение осадка мочи, снижение скорости клубочковой фильтрации, УЗИ-признаки, данные нефробиопсии);
• назначить витамины В6, В12, фолиевую кислоту при гипергомоцистеинемии.
Целевые цифры АД. Какое давление наиболее оптимально с позиции профилактики прогрессирования энцефалопатии, ОНМК, развития сосудистой деменции?
Согласно новым Европейским рекомендациям по диагностике и лечению артериальной гипертонии от 8 июня 2018 г., критерием АГ остался уровень САД≥140 и ДАД≥90 мм рт.ст. Для домашнего измерения АД в качестве критерия АГ сохранено САД≥135 и/или ДАД≥85 мм рт.ст.
По данным суточного мониторирования АД (СМАД), диагностические отрезные точки составили для среднесуточного АД 130 и 80, дневного – 135 и 85, ночного – 120 и 70 мм рт.ст.
В определении целевых цифр АД следует учитывать факторы риска, влияющие на прогноз ССЗ, поражения органов-мишеней, ассоциированных с АГ, и коморбидных состояний.
В новых рекомендациях 2018 г. сохранились основные рекомендации по целевым цифрам АД, которые были в Европейских рекомендациях 2013 г.:
• при выборе пороговых значений АД у пожилых пациентов сместить акценты с хронологического возраста на физическое и ментальное состояние больного;
• для пациентов с АГ + СД давление не должно быть выше 140/85 мм рт.ст.;
• для пациентов с АГ + ИБС – не выше 130/80 мм рт.ст.;
• для пациентов с АГ, СД, протеинурией <1 г/ сут не выше 130/80 мм рт.ст.;
• для пациентов с АГ, СД, протеинурией >1 г/сут;
• для пациентов с АГ и хронической болезнью почек давление не должно быть выше 125/75 мм рт.ст.
Для профилактики колебаний АД показаны диуретики (индапамид), для профилактики когнтивного снижения на фоне АГ – гипотензивные препараты.
По данным метаанализа 11 исследований – 4 рандомизированных контролируемых (PROGRESS, PRoFESS, SPS3, SCAST – n=15427) и 7 обсервационных (n=816 247), наиболее эффективны антагонисты кальциевых каналов (дигидропиридиновые).
Улучшают когнитивные функции (КФ) антагонисты кальциевых каналов, сартаны.
Нейтрален для КФ – ингибитор АПФ эналаприл.
Ухудшают КФ – каптоприл, анаприллин.
Важно! Частое применение капотена (каптоприла), чтобы «сбить давление», чревато развитием когнитивного снижения и деменции. Это стоит донести до пациентов на приеме.
2. Поддержание функционирования непораженной мозговой ткани
Мексидол (этилметилгидроксипиридина сукцинат) эффективен у пациентов с АГ благодаря своей многонаправленности: он оказывает ноотропное, анксиолитическое, антидепрессантное, антиастеническое, вегетотропное, липидорегуляторное и энерготропное воздействие. Благодаря этим свойствам препарат:
• не повышает тревожность, которая часто наблюдается у гипертоников и нередко является провоцирующим кризы фактором;
• снижает частоту эмоционально-личностных и «функциональных» когнитивных расстройств, характерных для пациентов с гипертонической болезнью;
• способствует улучшению работоспособности, снижая напряжение от деятельности «через силу»;
• уменьшает количество провоцирующих гипертонические кризы факторов;
• повышает стрессоустойчивость организма к экстремальным нагрузкам;
• отмечен терапевтический эффект в отношении нормализации эмоционально-аффективных расстройств, уменьшения или купирования цефалгического синдрома у больных с ДЭП;
• оказывает выраженное вегетотропное действие. Именно активность вегетативной нервной системы обеспечивает ауторегуляцию сосудистого тонуса, сбалансированное функционирование нейроваскулярной единицы и определяет возможность и адекватность функциональной гиперемии мозга при когнитивных нагрузках;
• обладает липидорегуляторным эффектом, который особенно важен для пациентов среднего возраста с нарушением липидного обмена;
• корректирует энергетический обмен, возникающий в условиях острого дефицита кислорода. Восстанавливает внутриклеточный аэробный синтез АТФ при гипоксии любого генеза и нормализует функциональный статус организма при физических и эмоциональных перегрузках.
22.03.2020 | 23:02:40