ЭКГ. Клинические основы нарушений ритма, классификация аритмий. Механизм развития аритмии.
Раздел:
Статьи
/ Общая врачебная практика.
/ Кардиология.
/ ЭКГ. Клинические основы нарушений ритма, классификация аритмий. Механизм развития аритмии.
Содержание
I. Классификация нарушений ритма сердца
II. Основные понятия в электрофизиологии
III. Механизмы развития аритмий
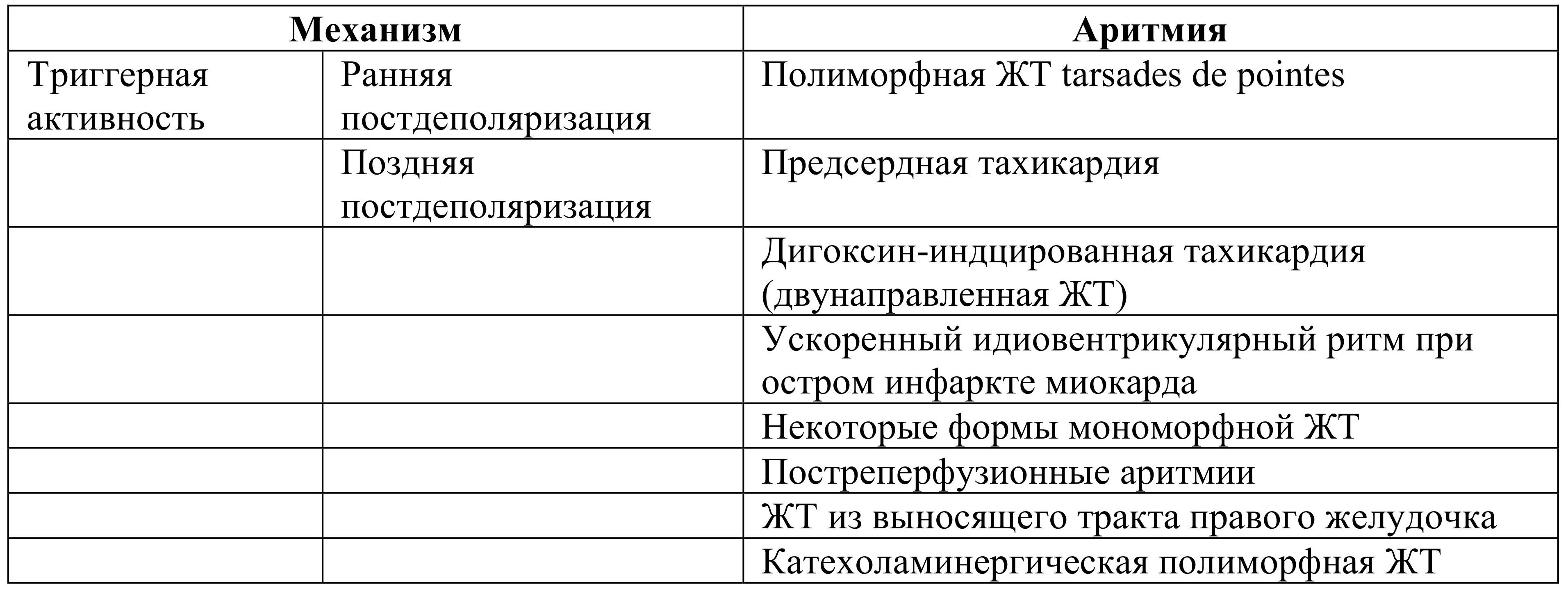
- 1. Усиленный автоматизм
- 2. Re-entry
-- А) Тахикардии с анатомическим re-entry
-- Б) Тахикардии с функциональным re-entry
Аритмия (или нарушение ритма сердца) – патологическое состояние, приводящее к нарушению частоты и/или ритмичности, и/или последовательности возбуждения миокарда предсердий и/или желудочков. Нарушением ритма сердца – это любая электрическая активность сердца, которая не является регулярным синусовым ритмом нормальной частоты.
Таким образом, в понятие аритмия входят:
1. Нарушения автоматизма синусового узла
A. Синусовая тахикардия
B. Синусовая брадикардия
C. Синусовая аритмия
2. Пассивные эктопические комплексы (выскальзывающие)
A. Предсердный
B. Узловой (из АВ-соединения)
C. Желудочковый
3. Пассивные эктопические ритмы (замещающие)
A. Предсердный
B. Узловой (из АВ-соединения)
C. Желудочковый
D. Миграция суправентрикулярного водителя ритма
4. Активные эктопические комплексы
A. Экстрасистолия:
• Предсердная
• Из АВ-соединения
• Желудочковая
B. Парасистолия:
• Предсердная
• Желудочковая
5. Активные эктопические ритмы
A. Наджелудочковые (суправентрикулярные):
• Предсердная фокальная тахикардия
• Предсердная мультифокальная тахикардия
• Атрио-вентрикулярная узловая реципрокная тахикардия (типичная, атипичные)
• Атрио-вентрикулярная реципрокная тахикардия (ортодромная, антидромные)
• Ускоренный узловой ритм
• Автоматическая узловая тахикардия
• Трепетание предсердий:
• Типичное/атипичное
• С постоянным/переменным АВ-проведением
• Фибрилляция предсердий
B. Желудочковые (суправентрикулярные):
• Мономорфная желудочковая тахикардии
• Плеоморфная желудочковая тахикардия
• Полиморфная желудочковая тахикардия (в т.ч. torsades de pointes)
• Ускоренный идиовентрикулярный ритм
• Фибрилляция желудочков
C. ЭКС-индуцированная тахикардия
Таблица 1. Другие классификации аритмий
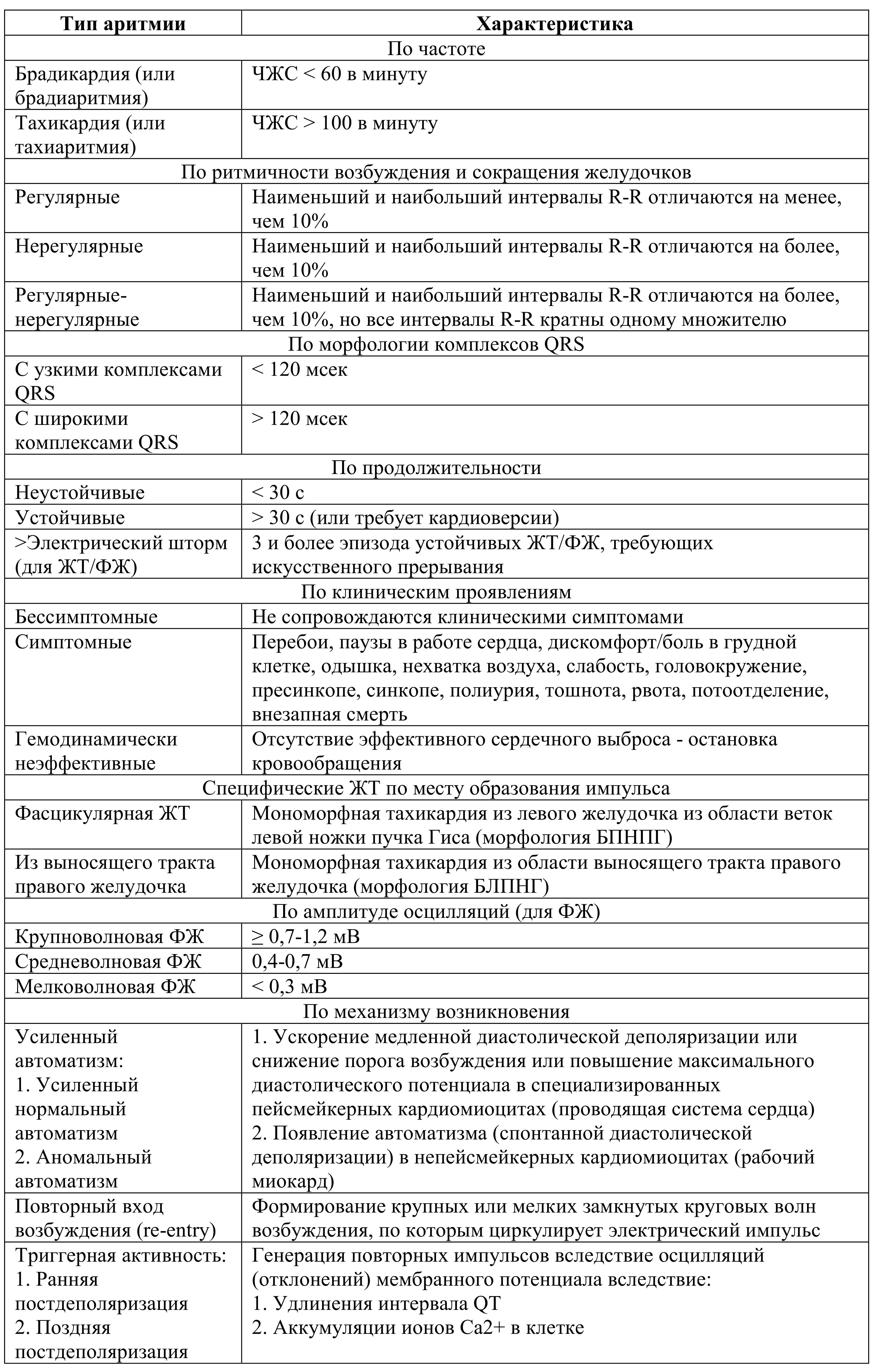
Мембранный потенциал – разница заряда, возникающая между внутренней и внешней стороной полупроницаемой мембраны клетки благодаря поддержанию концентрации ионов. Мембранный потенциал может находиться в нескольких состояниях, благодаря ионным токам, обеспечиваемым работой ионных каналов:
1. Потенциал покоя (ПП) – стабильный не изменяющийся отрицательный потенциал на мембране рабочего кардиомиоцита в период покоя (диастола)
2. Спонтанная медленная диастолическая деполяризация (СДД) – медленное уменьшение потенциала на мембране пейсмейкерных кардиомиоцитов в период покоя (диастола), переходящее в потенциал действия по достижении определенного значения – порога возбуждения (Eкр)
3. Потенциал действия (ПД):
a. Быстрая деполяризация – кратковременное быстрое уменьшение потенциала с переходом в положительный на мембране пейсмейкерного и рабочего кардиомиоцита, приводящее к сокращению миокарда (систола)
b. Реполяризация – возвращение потенциала к значению потенциала покоя (для рабочих кардиомиоцитов) или максимального диастолического потенциала (для пейсмейкерных кардиомиоцитов)
4. Максимальный диастолический потенциал (МДП) – максимальное отрицательное значение потенциала на мембране пейсмейкерного кардиомиоцита.
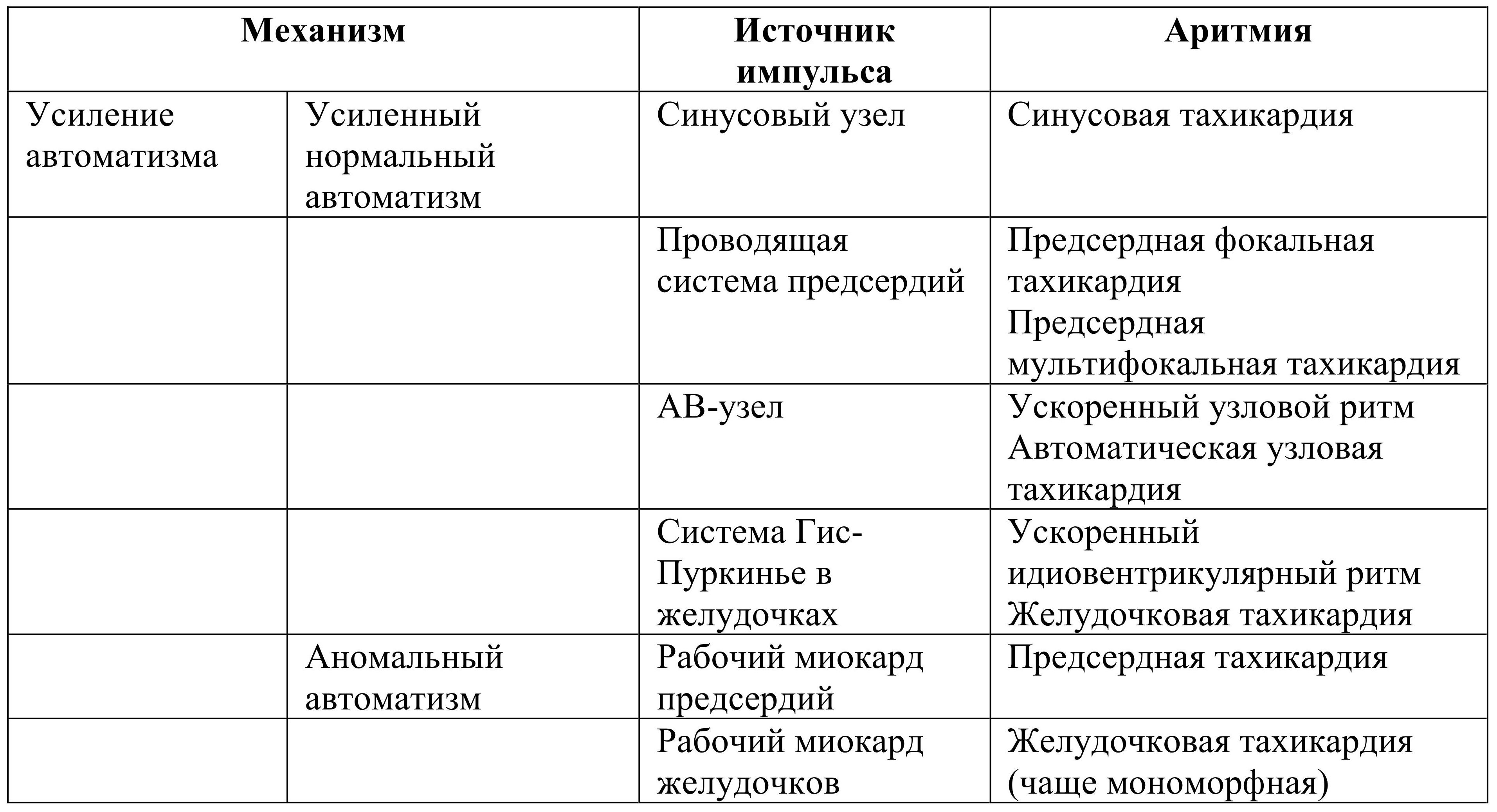
1. Усиленный автоматизм
Автоматизм – это способность самостоятельно генерировать ПД без внешнего раздражителя. В основе автоматизма лежит способность пейсмейкерных клеток к СДД. В нормальных условиях автоматизм свойственен только специализированным пейсмейкерным клеткам 1-3 порядков, и чем выше порядок, тем сильнее выражен автоматизм (см. модуль 2). В норме водителем ритма является синусовый узел. Начинается СДД в нижней точке электрического потенциала клетки – МДП. Заканчивается СДД в тот момент, когда возбуждение достигает критического порога потенциала – Eкр. В этот момент СДД переходит в ПД – возникает импульс, который распространяется на проводящую систему сердца и рабочий миокард, вызывая сокращение. Далее электрический потенциал возвращается к МДП и цикл повторяется.
Рисунок 1. Потенциал действия пайсмейкерной клетки. СДД – спонтанная диастолическая деполяризация, МДП – максимальный диастолический потенциал, Екр – критический порог возбудимости.

У рабочего кардиомиоцита нет автоматизма и следовательно СДД. Вместо СДД – потенциал покоя. На фоне потенциала покоя очередное возбуждение от пейсмейкера реализуется в ПД и происходит систола. Для правильного чередования систолы и диастолы в ПД рабочих кардиомиоцитах имеется фаза плато, которая занимает бОльшую часть ПД, продлевая рефрактерный период и частично защищая рабочий миокард от внеочередных сокращений (рисунок 2). Благодаря фазе плато реализуется диастола. За фазой плато наступает быстрая реполяризация, которая сводится к потенциалу покоя, когда кардиомиоцит готов к очередному возбуждению, навязанному водителем ритма.
Рисунок 2. Потенциал действия и потенциал покоя рабочего кардиомиоцита. Потенциал покоя в отличие от спонтанной диастолической деполяризации имеет горизонтальный вид – не происходит самостоятельная генерация импульса.
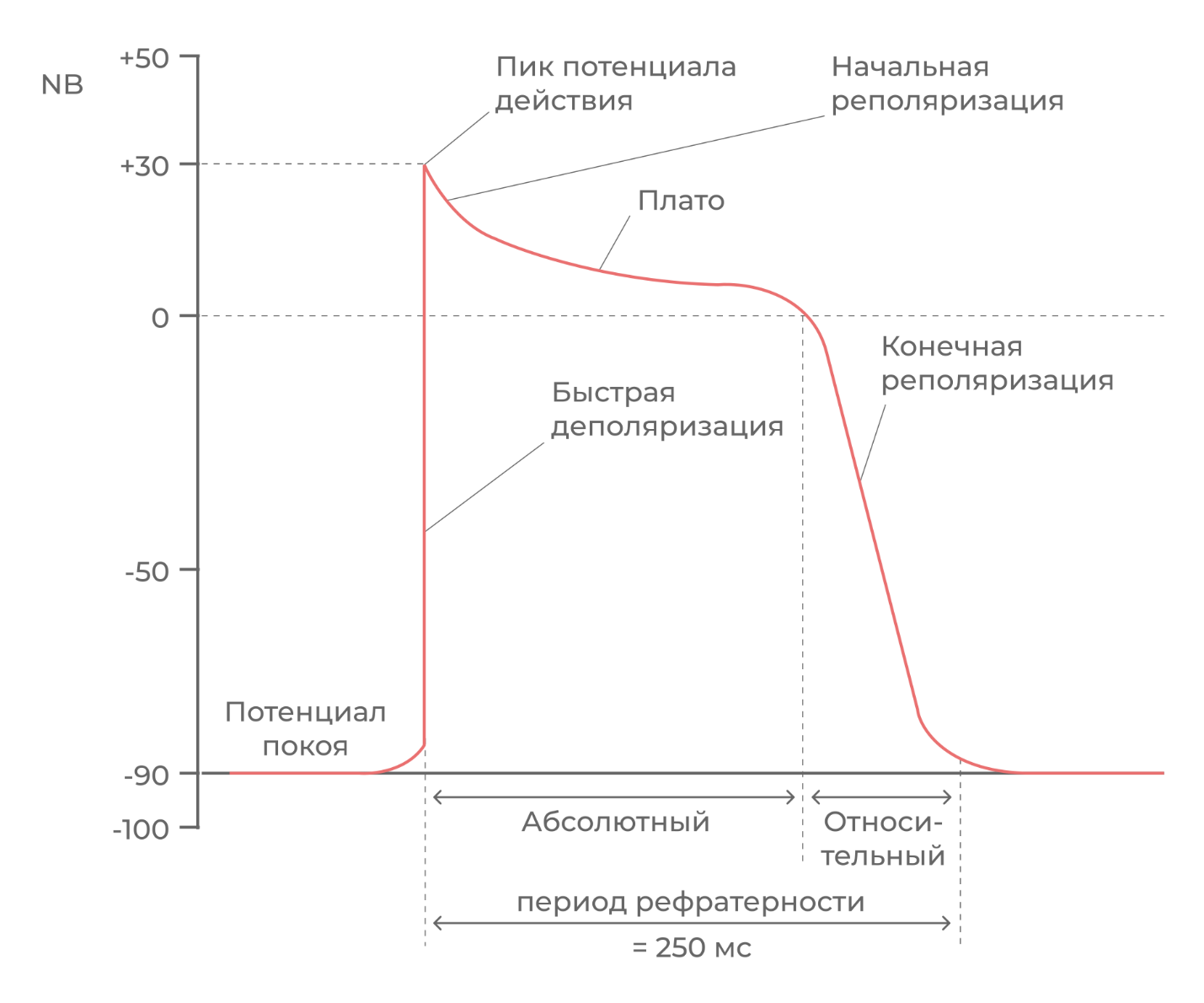
Аритмии, в основе которых лежит механизм усиленного автоматизма, могут возникать в пейсмейкерах любого порядка (усиленный нормальный автоматизм) и рабочих кардиомиоцитах (аномальный автоматизм).
Суть усиленного нормального автоматизма заключается в более частой, чем в норме, генерации импульсов в пейсмейкерных клетках. Это происходит за счет более раннего достижения Екр вследствие одного из трех причин (рисунок 3):
1. Снижается Екр (В)
2. Повышается МДП (С)
3. Ускоряется СДД (D)
Рисунок 3. Усиленный нормальный автоматизм в пейсмейкерных клетках. А – норма, В - снижение Екр, С – повышение МДП, D – ускорение СДД. В последних трех случаях ПД достигается раньше, чем в норме.
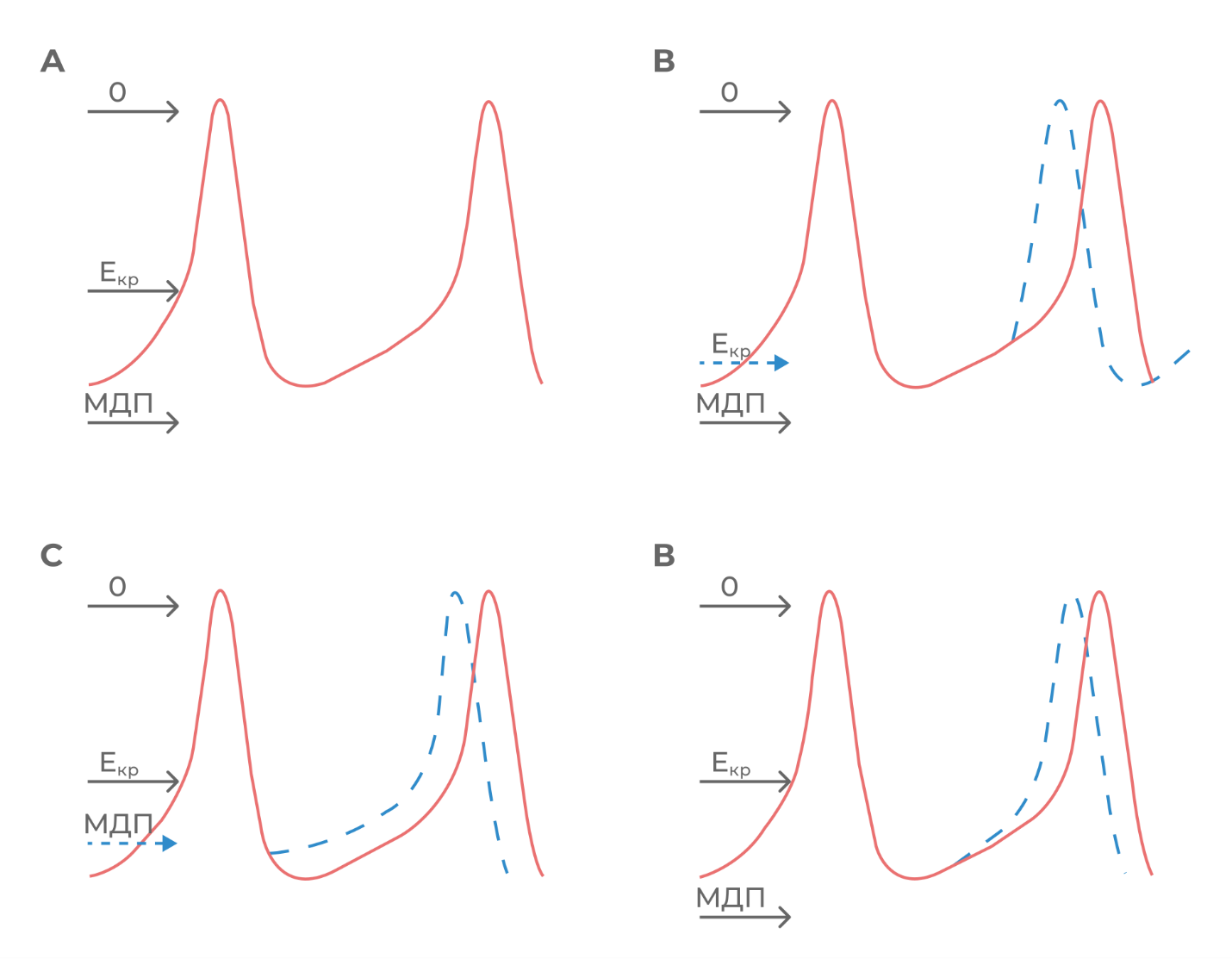
Суть аномального автоматизма заключается в приобретении СДД, а следовательно, автоматизма рабочими кардиомиоцитами. Это приводит к самостоятельной генерации импульсов и, в случае достаточной частоты этих импульсов, приобретением функции водителя ритма на какое-то время.
Рисунок 4. Аномальный автоматизм в рабочих кардиомиоцитах. Обычный для рабочего кардиомиоцита горизонтальный потенциал покоя приобретает вид СДД. Это приводит к самостоятельному достижению Екр, ритм становится чаще.

Таблица 2. Аритмии по механизму усиленного автоматизма.
Примеры ЭКГ с аритмиями по механизму усиленного автоматизма
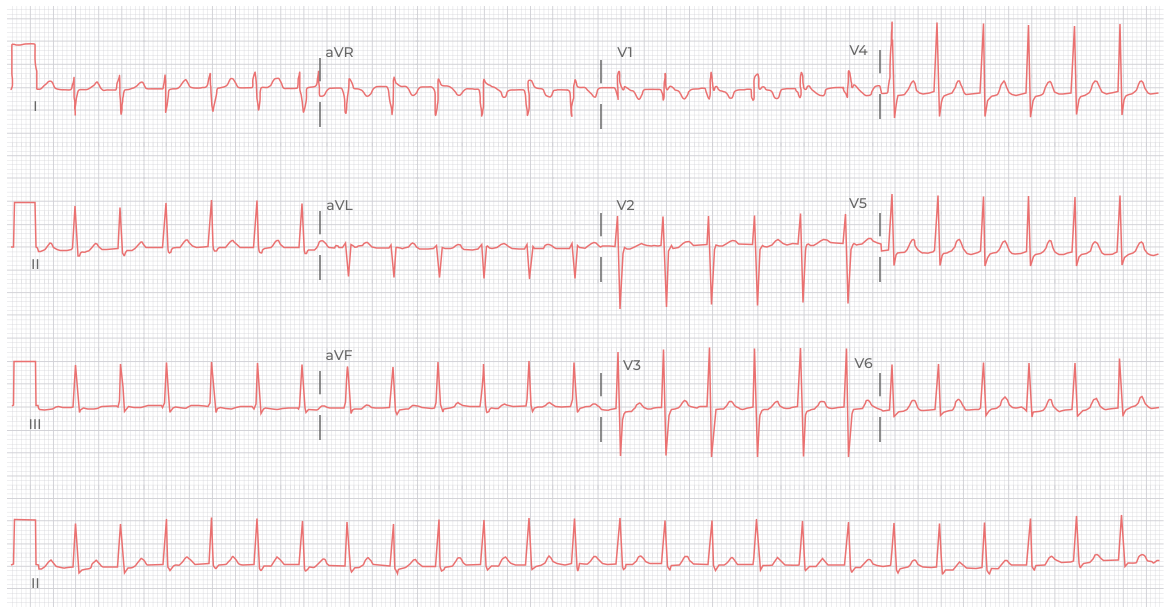
ЭКГ 1. Синусовая тахикардия с ЧСС 150 в минуту. Положительные зубцы Р во II, III, aVF, отрицательные в aVR, зубец Р перед каждым комплексом QRS, постоянная форма зубца P в каждом отведении. Регулярная наджелудочковая тахикардия с узкими комплексами QRS.

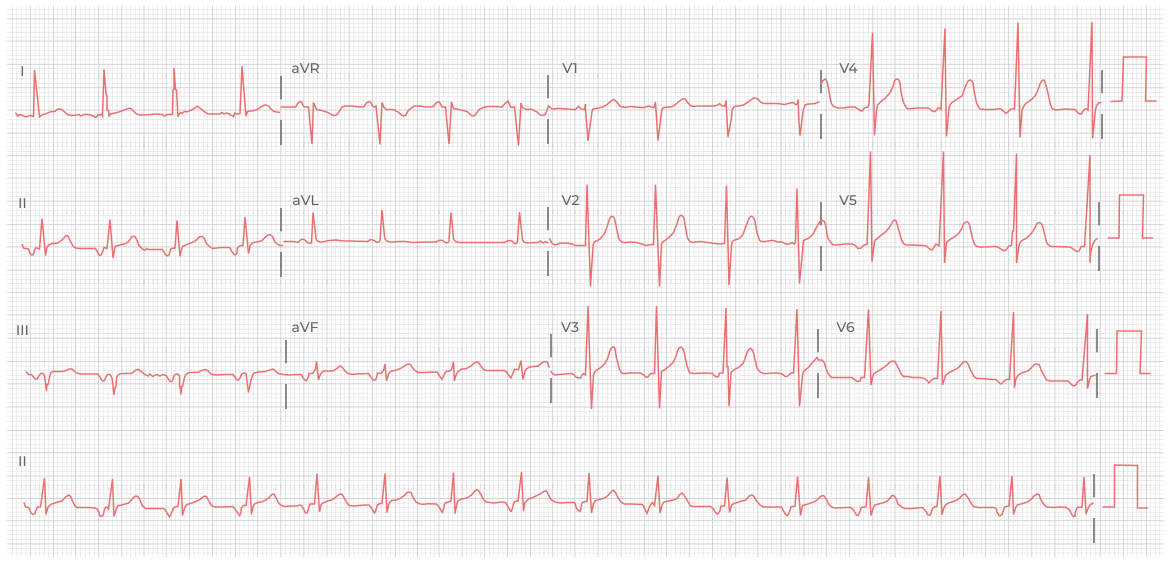

ЭКГ 4. Ускоренный АВ-узловой ритм с ЧСС 75 в минуту. Нет зубца Р перед комплексом QRS, зубец Р наслаивается на комплекс QRS (одновременное возбуждение предсердий и желудочков), узкие комплексы QRS.



2. Re-entry
Наиболее частым механизмом аритмий является механизм re-entry, что в переводе означает повторный вход. Суть этого феномена заключается в формировании в различных участках сердца замкнутого круга, по которому циркулирует электрический импульс. Импульс повторно входит в участок миокарда, где возбуждение уже состоялось.
Условиями для формирования круга re-entry являются:
1. Наличие субстрата в виде участка миокарда с различными электрофизиологическими характеристиками: проводимостью и рефрактерностью;
2. Наличие невозбудимого участка миокарда, где происходит блокирование проведения волны возбуждения;
3. Однонаправленное блокирование проведения волны возбуждения;
4. Наличие участка миокарда с замедленным проведением волны возбуждения;
5. Наличие триггера, запускающего механизм повторного входа возбуждения (чаще, экстрасистола).
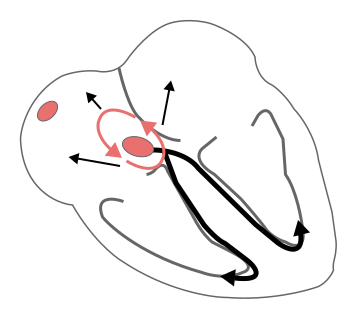
Рисунок 5.
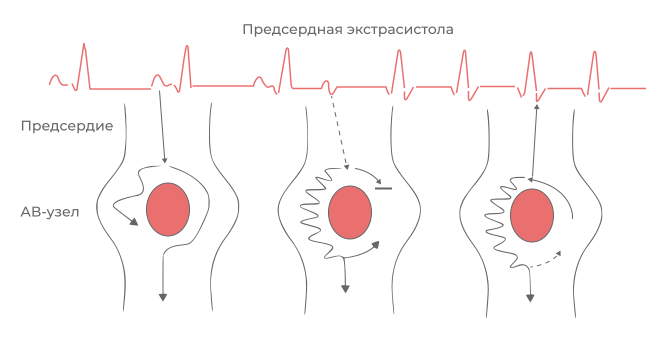
Рисунок 6.

Типы re-entry по субстрату:
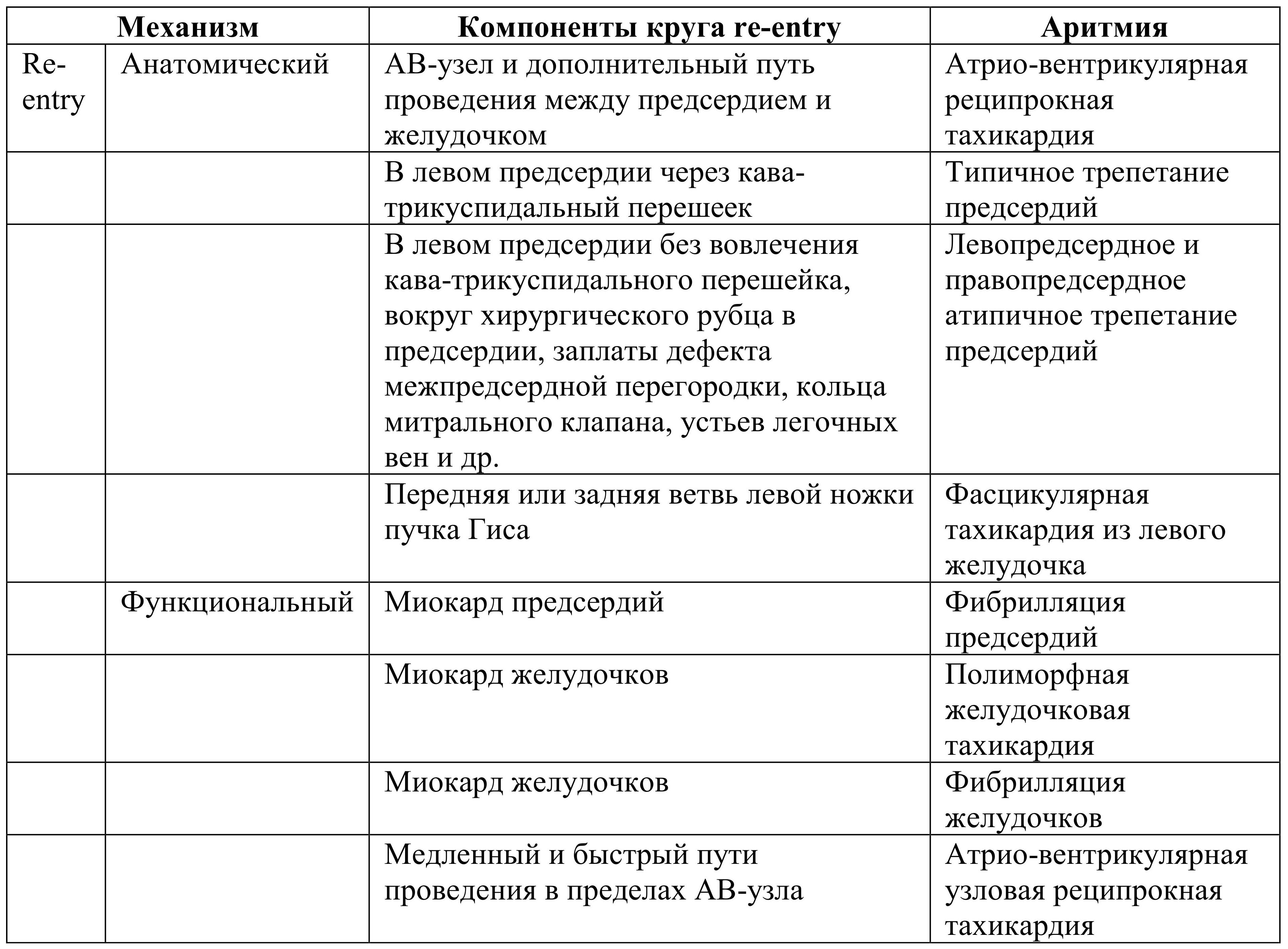
1. Анатомический – круг re-entry состоит из анатомических образований (АВ-узел и дополнительные проводящие пучки, кава-трикуспидальный перешеек, миокард вокруг постинфарктного рубца и др.);
2. Функциональный – круг re-entry образуется в различных участках миокарда вследствие их электрофизиологической гетерогенности (АВ-узел, миокард предсердий, желудочков).
Типы re-entry по размеру:
1. Макро-reentry – петля достаточно большая для электрофизиологического картирования (ТП, АВ реципрокная тахикардия при наличии дополнительных пучков проведения);
2. Микро-reentry – петля слишком маленькая для электрофизиологического картирования (АВ узловая реципрокная тахикардия, ФП, ФЖ).
Синонимом аритмии по типу re-entry является термин реципрокная аритмия.
Таблица 3. Аритмии по механизму re-entry
Тахикардии с анатомическим re-entry
Рисунок 7. Механизм атриовентрикулярной реципрокной тахикардии (АВРТ).

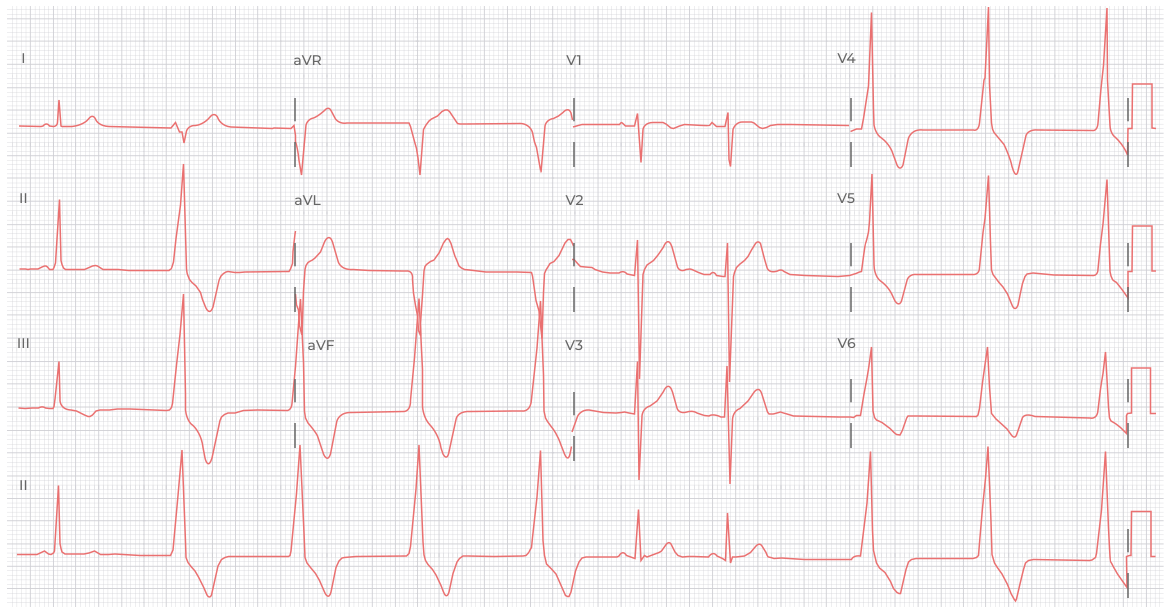
ЭКГ 8. Атриовентрикулярная реципрокная тахикардия (АВРТ) с ортодромным проведением – желудочки возбуждаются по обычному пути через пучок Гиса. Регулярная тахикардия с узкими комплексами и ЧСС около 170 в минуту.
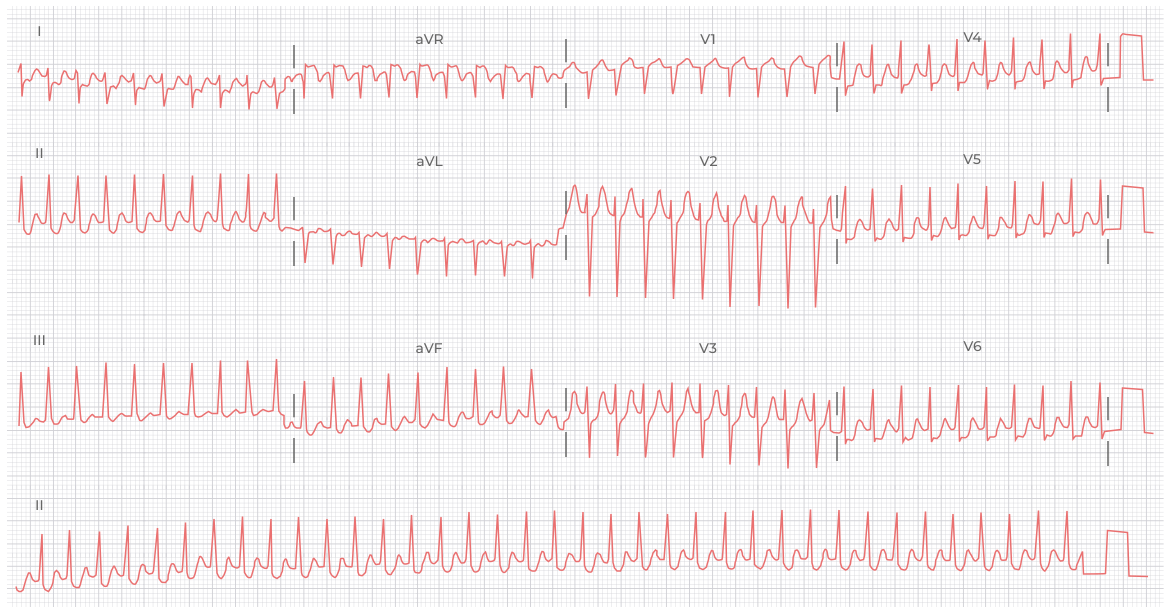
ЭКГ 9. Атриовентрикулярная реципрокная тахикардия (АВРТ) с антидромным проведением – желудочки возбуждаются по необычному пути через дополнительный пучок проведения. Регулярная тахикардия с широкими комплексами и ЧСС около 300 в минуту. Дополнительный пучок проведения может распространять импульсы с большей частотой, чем АВ узел, поэтому ЧСС обычно выше.

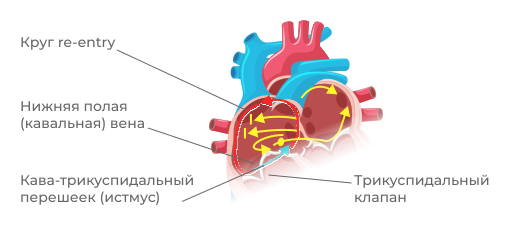
Рисунок 9. Схема распространения возбуждения при атипичном трепетании предсердий. Может быть правопредсердным и левопредсердным вокруг различных анатомических образований.

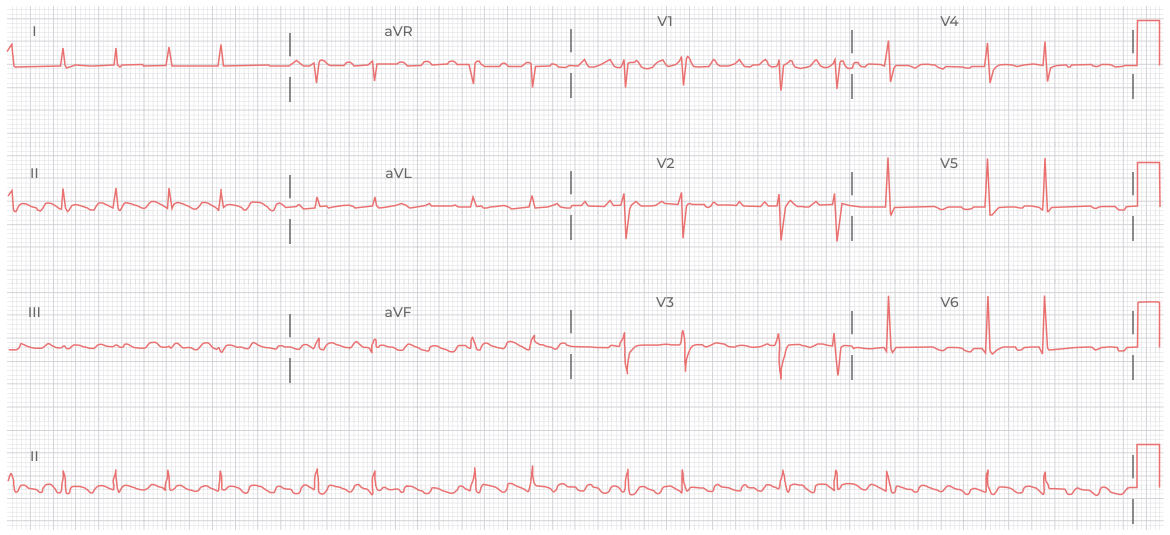
ЭКГ 11. Типичное трепетание предсердий с постоянным проведением на желудочки 2:1. Регулярная тахикардия с узкими комплексами. Частота предсердных сокращений около 300 в минуту, желудочковых – 150 в минуту (300/2). Ритм желудочков регулярный благодаря постоянному проведению по АВ-узлу.

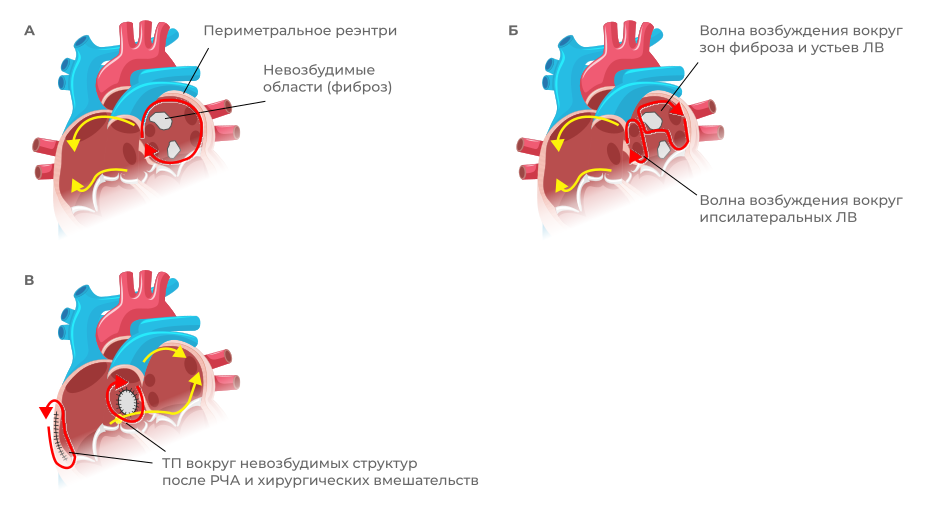
Тахикардии с функциональным re-entry
Рисунок 10. Механизм атриовентрикулярной узловой реципрокной тахикардии. Re-entry волна в пределах АВ-узла (см. рисунок 5) с распространением возбуждения на желудочки антеградно и на предсердия ретроградно – в обратном направлении.
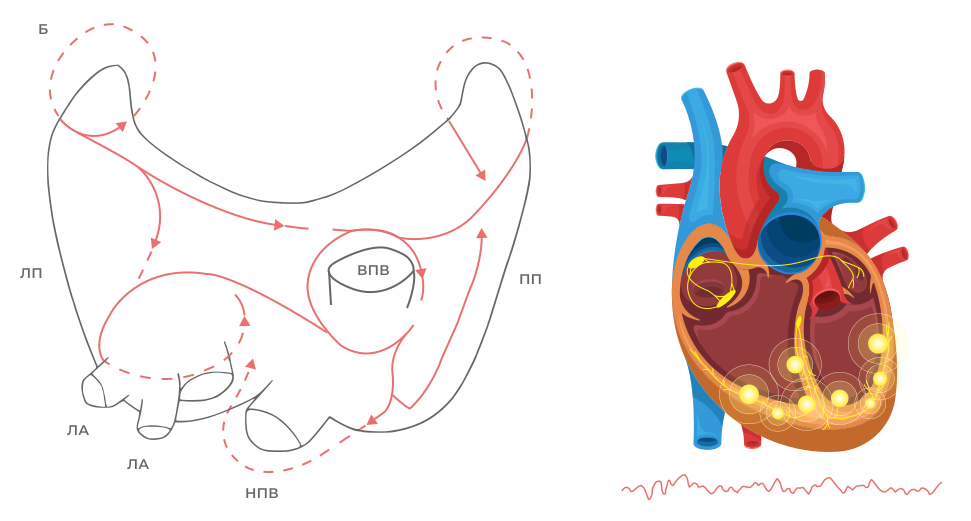
1. Формирование субстрата в виде измененного миокарда, чаще вследствие ишемии;
2. Пусковой фактор (для ФП – активный предсердный эктопический комплекс (чаще из устьев легочных вен), для ФЖ – активный желудочковый эктопический комплекс, желудочковая и наджелудочковая тахикардия, удлинение QT).
Фибрилляция предсердий приводит к отсутствию эффективной сократительной активности предсердий и нерегулярному ритму желудочков, если нет полной АВ-блокады. Фибрилляция желудочков приводит к отсутствию эффективной сократительной активности желудочков – остановке кровообращения.
ЭКГ отображением фибрилляции являются волны f: смещение изолинии с постоянно меняющейся частотой и амплитудой.
ЭКГ 14. Фибрилляция предсердий. Нерегулярная аритмия с узкими комплексами QRS. Основными ЭКГ критериями фибрилляции предсердий являются отсутствие зубцов Р, нерегулярный ритм желудочков и отсутствие изолинии, волны f имеют второстепенное значение, так как при низкой амплитуде (<0,5мм) могут не регистрироваться.
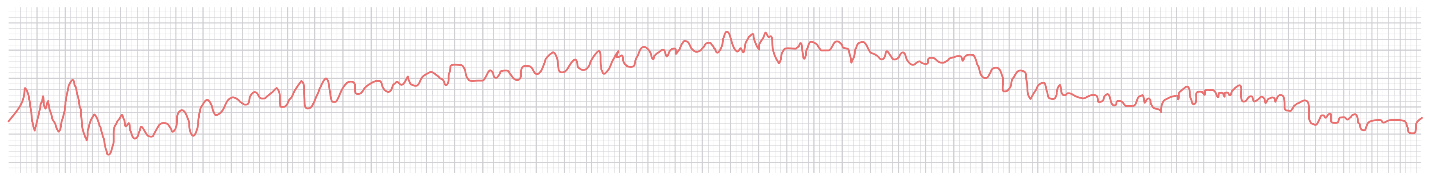
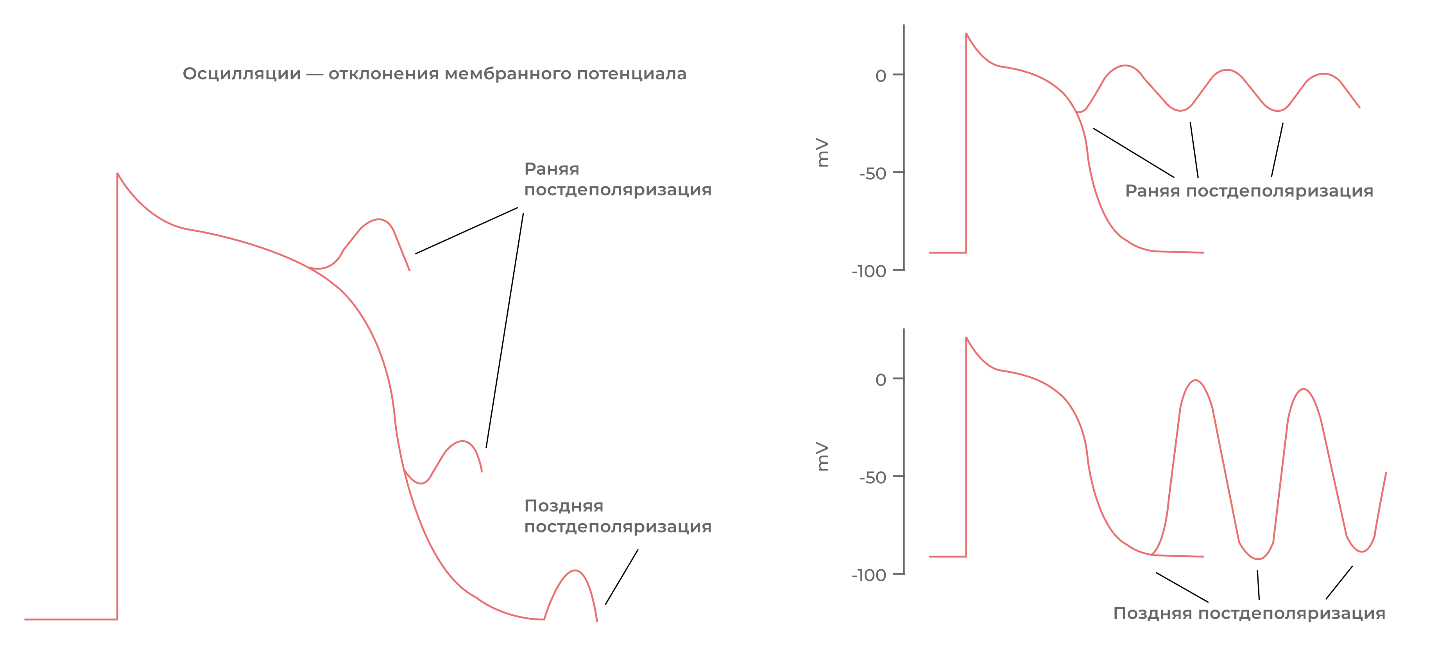
Триггерная активность – это генерация импульса вследствие осцилляции (отклонения) мембранного потенциала, которая возникает во время или сразу после ПД. Импульс, т.е. новый потенциал действия генерируется когда отклонение потенциала достаточное для достижения порога возбуждения (Екр). Новый потенциал действия является триггером для очередной осцилляции и очередного потенциала действия, «заводится» тахикардия. В отличие от автоматизма триггерная активность возникает не спонтанно, а имеет в качестве источника предшествующее возбуждение – ПД (триггер).
Эти осциляции называются постдеполяризациями, они могут быть ранними (возникают во время деполяризации) или поздними (возникают после завершения потенциала действия).
Основной причиной развития аритмий по механизму ранней постдеполяризации является удлинение потенциала действия, что на ЭКГ отражается удлинением интервала QT. К этому могут приводить множество врожденных и приобретенных состояний и лекарственных средств:
• мутации генов, обеспечивающих нормальную функцию саркоплазматического ретикулума;
• лекарства, увеличивающие продолжительность потенциала действия (антиаритмические препараты, трициклические антидепрессанты, эритромицин, антигистаминные и др.);
• брадикардия;
• гипокалиемия;
• гипоксия;
• ацидоз;
• низкая экстрацеллюлярная концентрация калия, кальция, магния.
Основной причиной развития аритмии по механизму поздней постдеполяризации является избыток внутриклеточного кальция. К этому могут приводить:
• токсические концентрации дигоксина;
• катехоламины;
• ишемия.
Рисунок 12. Механизм формирования аритмий по типу триггерной активности.
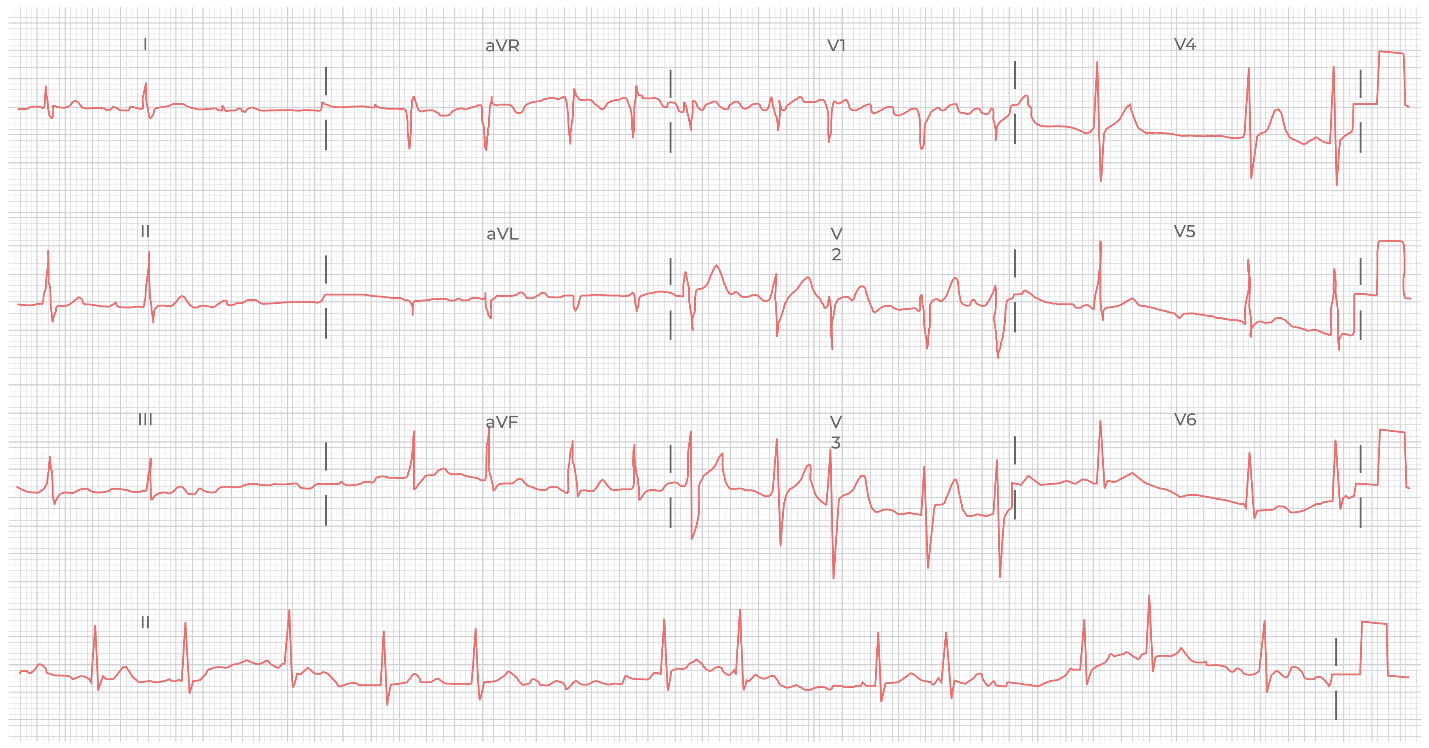
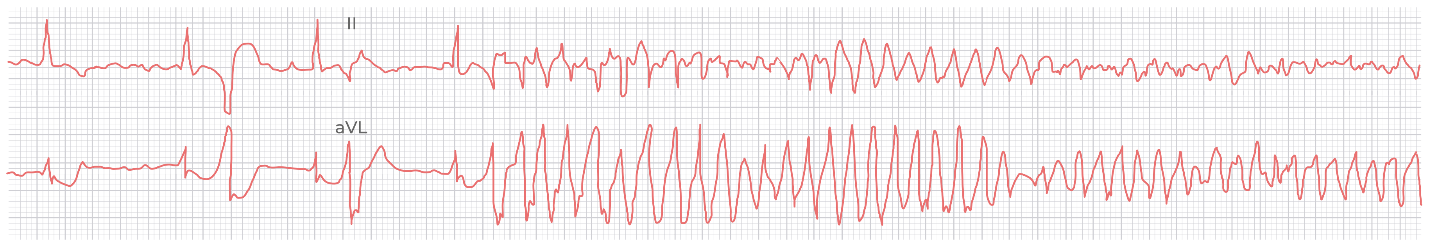
ЭКГ 16. Полиморфная ЖТ tarsades de pointes. Удлинение интервала QT до развития аритмии, нерегулярная тахикардия с широкими комплексами QRS, постоянно меняющими свою морфологию.
23.06.2022 | 20:48:48