Тромбоэмболия легочной артерии. Определение, причины ТЭЛА. Клиника, диагностика и лечение ТЭЛА.
Раздел: Статьи
/
Общая врачебная практика.
/
Кардиология.
/
Тромбоэмболия легочной артерии. Определение, причины ТЭЛА. Клиника, диагностика и лечение ТЭЛА.
Содержание
Введение
Патофизиология ТЭЛА
Диагностика ТЭЛА
Клиническая картина ТЭЛА
- Факторы риска развития венозной тромбоэмболии
- Подозрение на тромбоэмболию легочной артерии
- Подтверждение диагноза тромбоэмболии легочной артерии
- Стратификация риска летального исхода
Антикоагулянтная терапия
- Парентеральная антикоагулянтная терапия
- Пероральные антикоагулянты
- Кава-фильтры
Амбулаторный этап лечения
- Определение риска рецидива тромбоэмболии легочной артерии
- Определение сроков лечения
- Выбор антикоагулянта
- Протоколы смены антикоагулянтной терапии
- Оценка геморрагического риска
Ведение пациентов с кровотечением на амбулаторном этапе
Диспансерное наблюдение после перенесенной тромбоэмболии легочной артерии
Вторичная профилактика венозной тромбоэмболии
В практике поликлинического врача пациенты с тромбоэмболией легочной артерии (ТЭЛА) чаще встречаются в двух ситуациях: до постановки диагноза (основная задача в данном случае своевременно заподозрить ТЭЛА и направить пациента в специализированное лечебное учреждение) и после выписки из стационара [необходимо определить длительность лечения, провести профилактику осложнений антикоагулянтной терапии и ТЭЛА, активно выявлять предрасполагающие к венозной тромбоэмболии (ВТЭ) факторы].
ТЭЛА - это симптомокомплекс, вызванный поражением легочной артерии и ее ветвей тромбоэмболами. ТЭЛА вместе с тромбозом глубоких вен представляет собой единый процесс образования и миграции по венозной системе тромбоэмболов - ВТЭ.
Патофизиология ТЭЛА
Обструкция ветвей легочной артерии в совокупности с вазоконстрикцией в системе легочной артерии приводит к повышенному напряжению правого желудочка (ПЖ). В течение некоторого времени ПЖ нагнетает кровь под давлением в легочную артерию. Длительность и эффективность этапа компенсации зависят от функционального состояния сердечно-сосудистой системы [исходное состояние левого и правого сердца, сопутствующие клапанные патологии, наличие хронической сердечной недостаточности (ХСН) и т.д.] и сопутствующих факторов [сахарный диабет (СД), анемия, гипоксия и др.].
При истощении компенсаторных механизмов возникают повреждение и дисфункция миокарда ПЖ, которые в совокупности с гипоксией и системным воспалением приводят к снижению сердечного выброса и обструктивному шоку. При отсутствии экстренной реперфузии шок в большинстве случаев является фатальным осложнением.
Диагностика ТЭЛА складывается из оценки клинической картины, подозрения на ТЭЛА, расчета клинической вероятности по соответствующим шкалам и подтверждения диагноза (рис. 1.1).
Рис. 1.1. Этапы диагностики тромбоэмболии легочной артерии

Клинические симптомы ТЭЛА неспецифичны: в порядке убывания частоты встречаемости выявляются одышка, боль в груди, кашель, лихорадка, кровохарканье, синкопальные состояния. Также необходимо оценить наличие признаков тромбоза глубоких вен: отек конечности, цианоз кожных покровов и усиление рисунка подкожных вен, распирающая боль в конечности, чаще всего одностороннего характера.
Одышка требует проведения дифференциальной диагностики с пневмонией и другими бронхолегочными заболеваниями, сердечной недостаточностью (сердечная астма, клинически значимый гидроторакс), онкологическими заболеваниями с вовлечением легких, бронхов и плевры.
Боль в груди: чаще плевритического характера, сопутствует поражению мелких дистально расположенных ветвей легочной артерии с развитием инфаркта легкого. Дифференциальная диагностика проводится с острым коронарным синдромом, плевритом и пневмонией, радикулопатией (отсутствие других объективных признаков вовлечения сердечно-сосудистой системы).
Синкопе: неблагоприятный прогностический фактор, может быть предшественником декомпенсации и системной гипотензии. Дифференциальная диагностика с аритмогенными обмороками, вазо-вагальными обмороками, анемией, неврологической патологией (анамнез, ЭКГ, клиническая картина).
Проведению дифференциальной диагностики поможет проведение ЭКГ, рентгенографии органов грудной клетки, выявление дисфункции ПЖ по ЭхоКГ.
ЭКГ признаки ТЭЛА - это признаки перегрузки правых отделов: инверсия зубца Т в отведениях V1-V4, феномен SIQIIITIII, блокада правой ножки пучка Гиса, qR в отведении V1. Менее специфичными признаками являются синусовая тахикардия и тахисистолическая форма фибрилляции предсердий (ФП).
Выявленная гипоксемия и гипокапния также свидетельствуют в пользу наличия ТЭЛА.
Кроме того, существуют категории пациентов с высоким риском развития ВТЭ в силу сопутствующих заболеваний. Наличие сильных факторов риска венозных тромбозов - дополнительный повод заподозрить ТЭЛА при соответствующей клинической картине.
Факторы риска развития венозной тромбоэмболии
Слабые факторы риска:
■ постельный режим более 3 дней;
■ сахарный диабет (СД);
■ артериальная гипертензия (АГ);
■ длительное пребывание в положении сидя (в машине, самолете и др.);
■ пожилой возраст;
■ лапароскопические операции;
■ ожирение;
■ варикозная болезнь вен нижних конечностей.
Умеренные факторы риска:
■ артроскопия коленного сустава;
■ аутоиммунные заболевания;
■ гемотрансфузия;
■ центральный венозный катетер;
■ химиотерапия;
■ застойная СН или дыхательная недостаточность (ДН);
■ эритропоэзстимулирующие агенты;
■ беременность и послеродовый период;
■ инфекционные заболевания;
■ воспалительные заболевания кишечника;
■ злокачественная опухоль, метастатический процесс;
■ пероральные контрацептивы;
■ острое нарушение мозгового кровообращения (ОНМК) с параличом;
■ тромбоз поверхностных вен;
■ тромбофилия.
Сильные факторы риска:
■ перелом нижней конечности;
■ госпитализация по поводу СН/ФП или трепетания предсердий (ТП) за последние 3 мес;
■ протезирование бедренного и коленного сустава;
■ обширная травма;
■ инфаркт миокарда (ИМ) в течение последних 3 мес;
■ ВТЭ в анамнезе;
■ травма спинного мозга.
Подозрение на тромбоэмболию легочной артерии
Пациентам с подозрением на ТЭЛА на основании клинических симптомов и признаков необходимо проведение расчетной оценки клинической вероятности ТЭЛА по шкалам Wells или Geneva (табл. 1.1, 1.2).
Таблица 1.1. Шкала WELLS

Таблица 1.2. Шкала GENEVA

У пациентов со средней и низкой вероятностью для исключения диагноза ТЭЛА определяется уровень D-димера (табл. 1.3). При нормальных значениях D-димера диагноз ТЭЛА может быть исключен.
Таблица 1.3. Определение референсных значений уровня D-димера
| Возраст | ≤50 лет | >50 лет |
| Референсные значения D-димера | 500 нг/мл | (возраст ×10) нг/мл |
При высокой вероятности ТЭЛА по расчетной шкале дальнейшее лабораторное тестирование не требуется, показано проведение визуализационных диагностических методов для подтверждения или исключения диагноза ТЭЛА.
Пациенты со снижением САД до уровня менее 90 мм рт.ст. или на 40 мм рт.ст. и более от привычного уровня АД в течение более чем 15 мин входят в группу высокого риска летального исхода, они должны быть немедленно направлены в стационар.
Подтверждение диагноза тромбоэмболии легочной артерии
Золотым стандартом диагностики ТЭЛА является КТ-ангиопульмонография - МСКТ с контрастированием легочной артерии. Данный метод обладает высокой разрешающей способностью и позволяет визуализировать ветви легочной артерии вплоть до субсегментарного порядка. Кроме того, возможно оценить размеры ПЖ.
Минусы: внутривенное введение контрастного препарата (возможны анафилактические реакции, нефротоксичность), лучевая нагрузка, гипердиагностика.
На сегодняшний день нет доказательств клинической значимости субсегментарной ТЭЛА и необходимости ее лечения, в то время как гипердиагностика ТЭЛА может привести к необоснованным назначениям антикоагулянтной терапии и увеличению случаев массивных кровотечений.
Вентиляционно-перфузионная сцинтиграфия: метод второй линии, обладает высокой диагностической ценностью, выявляет несоответствие между вентиляцией и перфузией легких. Плюсы: можно проводить при тяжелой почечной недостаточности, наличии аллергической реакции на контрастный препарат.
ЭхоКГ: в качестве диагностического метода полезна при невозможности проведения МСКТ/сцинтиграфии (техническая недоступность, нетранспортабельность пациента). В пользу ТЭЛА свидетельствуют дисфункция ПЖ, гипокинез свободной стенки ПЖ, визуализация тромбоза правых отделов сердца и легочной артерии.
Чрескожная ангиопульмонография:
в качестве диагностического метода используется крайне редко ввиду наибольшего количества осложнений по сравнению с другими (инвазивная внутрисосудистая методика, внутривенное введение контрастного препарата). Обладает высокой разрешающей способностью, применяется в комбинации с лечебными репер-фузионными методиками.
Стратификация риска летального исхода
Сразу после постановки диагноза проводится стратификация риска. Она складывается из трех этапов. На первом этапе выявляются пациенты с обструктивным шоком и гипотензией, это пациенты с высоким риском летального исхода. Пациентам этой группы показано наблюдение в условиях отделения интенсивной терапии, немедленная реперфузионная терапия, коррекция гипоксии, гипотонии. Стратификация риска летального исхода среди нормотензивных пациентов проводится с использованием шкалы Pulmonary Embolism Severity Index (PESI, индекс тяжести ТЭЛА, табл. 1.4) или ее упрощенного варианта sPESI, а также оценки дисфункции ПЖ (Эхо- и лабораторные показатели).
Таблица 1.4. Индекс тяжести тромбоэмболии легочной артерии

Рис. 1.2. Стратификация риска летального исхода гемодинамически стабильных пациентов с тромбоэмболией легочной артерии
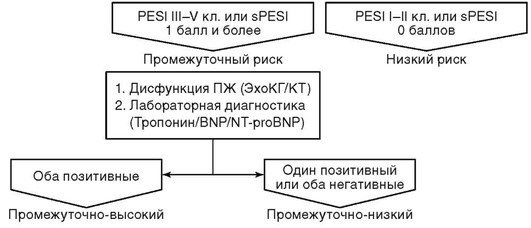
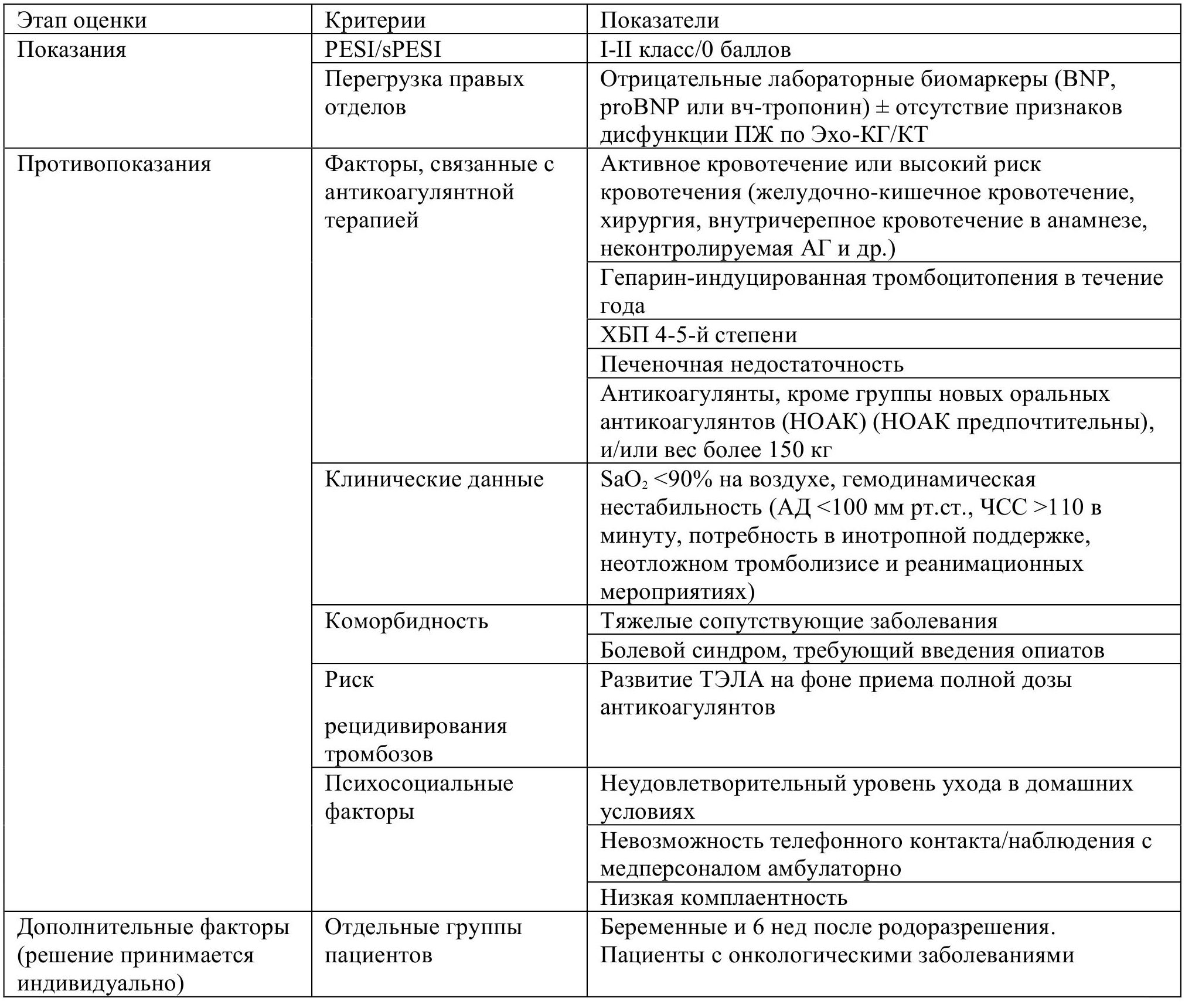
Вторым этапом идентифицируется группа низкого риска летального исхода - это пациенты с индексом PESI I-II класса или 0 баллов по sPESI. Срок госпитализации у таких больных, как правило, самый короткий. При отсутствии признаков дисфункции ПЖ (лабораторные биомаркеры и Эхо-маркеры), а также дополнительных критериев, обусловливающих высокий тромботический и геморрагический риски (табл. 1.5), пациент может быть выписан на амбулаторное лечение.
Таблица 1.5. Показания и противопоказания к ранней выписке или амбулаторному лечению пациентов с тромбоэмболией легочной артерии
Пациенты со стабильной гемодинамикой и индексом PESI III-V класса - это самая многочисленная и разнородная по тяжести и клиническим проявлениям группа пациентов - группа промежуточного риска. Считается, что при наличии у пациента, помимо Эхо-признаков, дисфункции ПЖ, позитивных биомаркеров (тропонин и/или BNP), риск летального исхода приближается к высокому - это так называемый промежуточно-высокий риск. У таких пациентов высока вероятность развития ранних жизнеугрожающих осложнений, среди гемодинамически стабильных пациентов именно в данной группе чаще всего проводится неотложный тромболизис по витальным показаниям. Остальные гемодинамически стабильные пациенты составляют группу промежуточно-низкого риска, в данной группе проводится стандартная антикоагулянтная терапия, лечение в условиях стационара общего профиля.
В стационаре начинается антикоагулянтная терапия, которая затем должна быть продолжена на амбулаторном этапе лечения.
Парентеральная антикоагулянтная терапия
Лечение может быть начато с парентеральной терапии - особенно в случае, если в будущем данному пациенту, возможно, потребуется проведение тромболизиса, например, при промежуточно-высоком риске. С введения нефракционированного гепарина обычно начинается лечение пациентов с шоком и гипотонией, тяжелой почечной недостаточностью (клиренс креатинина (КК) менее 30 мл/мин по Кокрофту-Голту), крайней степенью ожирения (вес более 120 кг или ИМТ более 40 кг/м2). В остальных случаях может быть назначен как нефракционированный гепарин [чаще в виде непрерывной инфузии под контролем активированного частичного тромбопластинового времени (АЧТВ)], так и низкомолекулярный гепарин в виде подкожных инъекций. В подавляющем большинстве случаев через несколько дней производится смена парентерального антикоагулянта на пероральный антикоагулянт (варфарин или препараты группы НОАК - новых пероральных антикоагулянтов).
Пациент может быть выписан с рекомендацией продолжить прием антикоагулянтов группы низкомолекулярных гепаринов всего в нескольких случаях: онкологическое заболевание (предпочтителен далтепарин натрия), беременность (проводится регулярный контроль активности антиХа-фактора), рецидивирование ВТЭ на фоне пероральных антикоагулянтов, выраженная печеночная недостаточность.
Фондапаринукс натрия также может быть назначен в качестве стартовой парентеральной антикоагулянтной терапии, однако основной его «нишей» является наличие сопутствующей гепарин-индуцированной тромбоцитопении. Ограничением к применению парентеральных антикоагулянтов является тяжелая почечная недостаточность со снижением КК ниже 30 мл/мин.
Пероральные антикоагулянты
В большинстве случаев пациенту для постоянного приема назначается варфарин или препарат группы НОАК.
Антагонисты витамина К
Варфарин (или другие антагонисты витамина К) назначается все реже. Показаниями к его приему являются наличие сопутствующего протезированного механического клапана и клапанная ФП, крайняя степень ожирения (вес более 120 кг или ИМТ более 40 кг/м2), тяжелая почечная недостаточность, препятствующие назначению группы НОАК. АВК назначаются параллельно с парентеральным антикоагулянтом, который по достижении целевых значений МНО отменяется (целевые значения МНО для ВТЭ 2,0-3,0, за исключением протезированных клапанов). После подбора дозы необходимо мониторировать МНО регулярно, оптимально 1 раз в месяц.
Новые оральные антикоагулянты (НОАК)
Ривароксабан и апиксабан могут быть назначены с самого момента постановки диагноза, дабигатрана этексилат - не ранее чем через 5 дней парентеральной терапии. Схемы назначения даны в разделе «Дополнительные материалы». Эти препараты назначаются в подавляющем большинстве случаев, поскольку принимаются в фиксированной дозе и не требуют лабораторного контроля. Ограничением к их применению является тяжелая почечная недостаточность (КК ниже 30 мл/мин для дабигатрана этексилата и ривароксабана, ниже 25 мл/мин для апиксабана, в диапазоне 15-30 мл/мин ривароксабан и апиксабан могу быть назначены с осторожностью), тяжелая печеночная недостаточность.
Кава-фильтры
В настоящее время используются редко. Показанием к использованию кава-фильтра является невозможность проведения антикоагулянтной терапии или ее неэффективность.
Основными задачами амбулаторного этапа лечения являются: определение риска рецидива ВТЭ и кровотечения и, согласно полученным данным, длительности антикоагулянтной терапии. Разъяснительная беседа с пациентом о возможных осложнениях лечения, их своевременное активное выявление обязательны. Также в задачи поликлинического врача входит проведение регулярного наблюдения с целью выявления поздних осложнений ТЭЛА, при необходимости - направление пациента в центр диагностики и лечения лёгочной гипертензии (ЛГ).
Определение риска геморрагических осложнений
Ни одна из предложенных ранее шкал на данный момент не утверждена для оценки риска геморрагических событий у пациентов с ВТЭ. Известно, что выявление 2 факторов риска и более из нижеперечисленных указывает на высокий риск кровотечения.
Факторы риска геморрагических осложнений:
■ наличие кровотечения в анамнезе;
■ онкологическое заболевание, особенно с метастазированием;
■ почечная и печеночная недостаточность;
■ тромбоцитопения;
■ СД;
■ анемия;
■ перенесенный инсульт;
■ пожилой возраст;
■ сопутствующий прием антиагрегантов и нестероидных противовоспалительных препаратов (НПВП);
■ частые падения;
■ недавнее оперативное вмешательство;
■ злоупотребление алкоголем;
■ низкий комплаенс.
Определение риска рецидива тромбоэмболии легочной артерии
На сегодняшний день не существует единого принятого алгоритма определения риска рецидива ВТЭ. В группе риска рецидива ТЭЛА находятся:
■ мужчины;
■ пациенты с ожирением;
■ наличие резидуального тромбоза глубоких вен или ветвей легочной артерии;
■ воспалительные заболевания кишечника;
■ рак легких, особенно у женщин;
■ метастатический процесс.
Одним из предложенных подходов к определению риска тромботических осложнений является определение уровня D-димера через равные отрезки времени, при нормальных значениях отмена антикоагулянтной терапии может считаться безопасной.
Определение сроков лечения
Минимальная длительность антикоагулянтной терапии - 3 мес. Продолжение антикоагулянтной терапии определяется выявленными у пациента факторами, спровоцировавшими тромбообразование. Все случаи ТЭЛА подразделяются на спровоцированные (при наличии временного или обратимого фактора, например, хирургическая операция, травма, временная иммобилизация, беременность, прием гормональной терапии и т.п.) и неспровоцированные (при отсутствии таковых). Конкретные клинические ситуации разобраны в табл. 1.6.
Таблица 1.6. Определение сроков назначения антикоагулянтной терапии в зависимости от выявленного фактора риска тромбообразования

* При тромбофилии [антифосфолипидный синдром (АФС), дефицит протеинов С и S, мутация фактора V Лейден, мутация гена протромбина G20210A], резидуальный тромбоз через 3 мес, сохранение дисфункции ПЖ при выписке из стационара, повышение D-димера на фоне приема антикоагулянтов или его повышение через 1 мес после отмены антикоагулянтной терапии.
Выбор антикоагулянта
Смена антикоагулянта может приводить к неуправляемому антикоагулянт-ному эффекту и снижению комплаенса пациента, поэтому оптимальным является продолжение подобранной в стационаре антикоагулянтной терапии. Принятие решения о выборе антикоагулянта на постоянный прием должно проходить совместно с пациентом, учитывая его образ жизни и предпочтения. Предпочтительно назначение препаратов группы НОАК, за исключением отдельных групп пациентов, описанных выше. Рутинного лабораторного контроля данные препараты не требуют, однако, с учетом возможных геморрагических осложнений и зависимости концентрации от КК, необходимо периодическое определение уровня гемоглобина, эритроцитов, тромбоцитов, КК, что позволит избежать осложнений. В случае назначения АВК важным является информирование пациента о необходимости рутинного лабораторного контроля МНО, в противном случае антикоагулянтный эффект непредсказуем. У пациентов, получающих парентеральные антикоагулянты на постоянной основе, необходимо проводить в динамике оценку возможного перехода на пероральные препараты, лабораторный мониторинг требуется, как правило, у беременных и в случаях неуправляемого тромбообразования.
Протоколы смены антикоагулянтной терапии
Переход с новых оральных антикоагулянтов на варфарин
Оптимальным является прекращение приема НОАК и старт терапии (варфарин + парентеральный антикоагулянт) вместо следующей дозы НОАК. Отмена парентерального антикоагулянта проводится по достижении целевого МНО. Альтернативным вариантом является сочетание НОАК с варфарином до достижения целевого МНО с последующей отменой препарата НОАК.
Переход с варфарина на новые оральные антикоагулянты
Дабигатрана этексилат и апиксабан могут быть назначены после отмены варфарина и снижения МНО менее 2,0. Ривароксабан может быть назначен при значении МНО менее 3,0 (алгоритмы предлагаются производителями).
Переход между препаратами группы новых оральных антикоагулянтов
Препарат группы НОАК может быть назначен после отмены другого препарата группы НОАК вместо следующей дозы.
Перипроцедурная отмена антикоагулянтов
Решение вопроса об отмене или продолжении приема антикоагулянтов пери-операционно зависит от степени риска геморрагических осложнений той или иной процедуры. Процедуры с низким риском не требуют отмены антикоагулянтов. При планировании операции с высоким геморрагическим риском необходима заблаговременная отмена антикоагулянтов в соответствии с соответствующими протоколами. Пациент и оперирующий хирург должны быть предупреждены о необходимости отмены антикоагулянтной терапии или операция должна быть перенесена на срок до окончания курса антикоагулянтной терапии. В случае невозможности отмены антикоагулянтов по причине высокого тромбоэмболического риска проводится мост-терапия (bridging) парентеральными антикоагулянтами.
Пациенты с высоким тромботическим риском:
■ ФП с CHADs-2-Vasc ≥4;
■ ФП с ОНМК или транзиторной ишемической атакой (ТИА) в предшествующие 3 мес;
■ ревматическая болезнь сердца (РБС);
■ искусственный клапан сердца;
■ ВТЭ в предшествующие 12 мес;
■ тромбофилия;
■ рецидивирующая ВТЭ;
■ активное злокачественное новообразование (на момент осмотра или лечение в течение 6 мес).
Оценка геморрагического риска
Некоторые процедуры и оперативные вмешательства низкого и высокого риска кровотечения приведены в табл. 1.7.
Таблица 1.7. Процедуры низкого и высокого геморрагического риска

У пациентов с высоким риском кровотечения, принимающих варфарин, МНО в день операции должно быть ≤1,5; срок отмены препаратов группы НОАК подробно описан в соответствующих протоколах и клинических рекомендациях, в среднем отмена производится за 48 ч (при необходимости переход на парентеральные антикоагулянты). После операции - по достижении гемостаза (обычно через 1-3 сут).
Массивные кровотечения (кровотечения, требующие гемотрансфузии или критической локализации - внутричерепное, с компартмент-синдромом, требующие хирургического гемостаза) могут быть жизнеугрожающими, такие пациенты должны проходить лечение в стационаре. Очень малые клинически незначимые кровотечения не требуют отмены антикоагулянтной терапии.
Считается, что антикоагулянтный эффект полностью прекращается после истечения 5 периодов полувыведения НОАК у пациентов с нормальной функцией почек. Однако в некоторых случаях даже кратковременная отмена антикоагулянта может привести к тромбозу, поэтому в случае незначительных кровотечений рекомендуется вначале использовать арсенал местных мер (холод, мануальный гемостаз и др.). При принятии решения о временной или постоянной отмене антикоагулянтной терапии необходимо тщательно оценить риск тромбообразования.
Кроме того, при проведении антикоагулянтной терапии пациент должен быть информирован о необходимости соблюдать меры предосторожности во избежание развития кровотечений (избегать травм, ранений, повышения АД и прочего, при необходимости немедленно обращаться к врачу).
Кроме поздних рецидивов, наиболее серьезным осложнением ТЭЛА является ХТЛГ - хроническая обструкция ветвей легочной артерии. Распространенность ХТЛГ составляет 0,1-9,1% в течение первых двух лет после перенесенной ТЭЛА.
Особую настороженность в отношении развития ХТЛГ вызывают пациенты с рецидивирующей ВТЭ, с резидуальным тромбозом ветвей легочной артерии, тромбофилическим состоянием и с неадекватно проведенным курсом антикоагулянтной терапии.
Заподозрить ХТЛГ следует на основании следующих симптомов: персистирующая одышка + дисфункция ПЖ (скорость ТР более 2,8 м/с) через 3 мес адекватной антикоагулянтной терапии.
Даже в случае отсутствия жалоб со стороны пациента при выраженной дисфункции ПЖ, зафиксированной во время острого эпизода ТЭЛА, необходимо динамическое проведение ЭхоКГ с целью выявления пациентов с бессимптомной ЛГ. При подозрении на ХТЛГ пациента необходимо направить для дальнейшего обследования в центр ЛГ, поскольку обязательными диагностическими методами являются катетеризация сердца и инвазивное измерение показателей давления в легочной артерии. Пациентам с установленным диагнозом ХТЛГ показан пожизненный прием антикоагулянтной терапии, а также определение возможности проведения эндартерэктомии или симптоматического лечения.
Вторичная профилактика рецидивов должна быть направлена на выявление и устранение предрасполагающих к венозным тромбозам состояний. Факторы риска приведены выше. Также необходимо проводить активное выявление состояний, требующих тромбопрофилактики.
Схемы назначения парентеральных антикоагулянтов
Эноксапарин натрия: 1 мг/кг 2 р/сут или 1,5 мг/кг 1 р/сут.
Далтепарин натрия: 100 МЕ/кг 2 р/сут или 200 МЕ/кг 1 р/сут.
Надропарин кальция: 86 МЕ/кг 2 р/сут или 171 МЕ/кг 1 р/сут.
Фондапаринукс натрия: 5 мг (до 50 кг) 1 р/сут, 7,5 мг (50-100 кг) 1 р/сут, 10 мг (более 100 кг) 1 р/сут.
Тинзапарин натрия: 175 ед/кг 1 р/сут.
Схемы назначения препаратов группы НОАК
Ривароксабан: может быть назначен с 1-го дня.
Схема: 15 мг 2 р/сут 21 день с переходом на дозу 20 мг 1 р/сут.
Апиксабан: может быть назначен с 1-го дня.
Схема: 10 мг 2 р/сут 7 дней с переходом на 5 мг 2 р/сут.
Дабигатрана этексилат: может быть назначен не ранее чем через 5 дней парентеральной терапии.
Схема: 150 мг 2 р/сут, 110 мг 2 р/сут (возраст 80 лет и старше, совместный прием с верапамилом).
Источник: Рациональная фармакотерапия. Справочник терапевта: руководство для практикующих врачей / под ред. А. И. Мартынова, В. Н. Лариной. - 2-изд. - Москва: Литтерра, 2021.
16.01.2022 | 15:05:56