Хроническая сердечная недостаточность. Определение, причины и симптомы ХСН. Классификация, диагностика ХСН.
Раздел:
Статьи
/ Общая врачебная практика.
/ Кардиология.
/ Хроническая сердечная недостаточность. Определение, причины и симптомы ХСН. Классификация, диагностика ХСН.
Содержание
Определение сердечной недостаточности
Эпидемиология, актуальность проблемы
Этиология ХСН
Классификация хронической сердечной недостаточности
Диагностика ХСН
Дифференциальная диагностика ХСН
Структура диагноза хронической сердечной недостаточности
Показания к госпитализации
Сердечная недостаточность (СН) представляет собой синдром, обусловленный нарушением структуры и функции сердца, сопровождающийся дисбалансом нейрогуморальных систем (ренин-ангиотензин-альдостероновой системы, симпатоадреналовой системы, системы НУП, кинин-калликреиновой системы и др.) с развитием вазоконстрикции и задержкой жидкости в организме, что приводит к дальнейшему нарушению структурно-функционального состояния (ремоделированию) сердца и других органов, а также к несоответствию между обеспечением органов и тканей кровью и кислородом и их метаболическими потребностями в покое и/или при физической нагрузке.
Выделяют острую и хроническую сердечную недостаточность.
Хроническая сердечная недостаточность (ХСН) - состояние, для которого характерно длительное наличие симптомов и признаков СН (табл. 1.1) вследствие нарушения структуры и функции сердца, при котором периодически возникают эпизоды обострений (декомпенсации), проявляющиеся внезапным или постепенным усилением симптомов и признаков СН.
Таблица 1.1. Симптомы и признаки сердечной недостаточности

Термин «ХСН» должен использоваться при наличии соответствующей клинической симптоматики в анамнезе, даже при отсутствии симптомов и признаков ХСН на фоне правильно подобранного эффективного лечения.
Левожелудочковая (левосторонняя) недостаточность - состояние, обусловленное нарушением структуры и функции левого желудочка (ЛЖ) сердца и характеризующееся застоем крови в малом круге кровообращения. Проявляется одышкой, кашлем, усиливающимся в горизонтальном положении, удушьем по ночам, ортопноэ, тахипноэ, влажными незвонкими мелкопузырчатыми хрипами в нижних отделах легких, а также признаками тканевой гипоперфузии (слабостью, сердцебиением, утомляемостью, снижением переносимости физических нагрузок, акроцианозом).
Правожелудочковая (правосторонняя) недостаточность - состояние, обусловленное нарушением структуры и функции правого желудочка (ПЖ), характеризующееся застоем в большом круге кровообращения. Проявлениями являются отеки нижних конечностей, набухание шейных вен, акроцианоз, гепатомегалия, гидроторакс, гидроперикард, асцит.
«Декомпенсация» сердечная недостаточность - обострение ХСН с нарастанием симптомов и признаков, которое может возникать остро (острая декомпенсация СН) и постепенно, нередко приводя к госпитализациям больных.
Термин «застойная» сердечная недостаточность предложено использовать для описания острой или хронической СН с признаками объемной перегрузки (застоя).
Вышеуказанные состояния в большинстве случаев могут встречаться у одного и того же больного в разные периоды времени в зависимости от течения сердечной недостаточности.
С целью унификации терминологии при постановке окончательного диагноза в медицинских документах рекомендовано использовать обозначение данной патологии как «хроническая сердечная недостаточность».
В случаях, когда одновременно имеются проявления левосторонней и правосторонней СН, говорят о «тотальной» (двусторонней) сердечной недостаточности.
При отсутствии симптомов или признаков СН, в том числе и в анамнезе, но при наличии низкой фракции выброса левого желудочка (ФВ ЛЖ) используется термин «бессимптомная систолическая дисфункция левого желудочка».
Если в результате лечения симптоматически выраженной ХСН состояние больного остается стабильным на протяжении минимум одного месяца, то его возможно рассматривать как имеющего «стабильную сердечную недостаточность».
В настоящее время в мире сердечной недостаточностью страдают около 37,7 млн человек, в РФ - около 15 млн человек. Ожидается дальнейший рост числа больных ХСН в связи со старением популяции, увеличением распространенности факторов риска и улучшением выживаемости больных с разной сердечно-сосудистой патологией. Смертность при хронической сердечной недостаточности в 4-10,3 раза выше, чем в общей популяции соответствующего возраста, и сравнима или даже превосходит смертность от ряда онкологических заболеваний. Смертность больных ХСН с низкой ФВ ЛЖ (ХСНнФВ, ФВ <40%) выше, чем с сохраненной ФВ ЛЖ (ХСНсФВ ЛЖ, ФВ ≥50%) независимо от возраста, пола и этиологии ХСН.
Этиологические факторы сердечной недостаточности можно разделить на три большие группы.
1. Миокардиальные - первичное нарушение структуры и функции миокарда (гипертоническая болезнь, ИБС, кардиомиопатии (КМП), иммунологическое и воспалительное повреждение миокарда, метаболические нарушения миокарда и др.).
2. Немиокардиальные - не связанные с нарушением структуры и функции миокарда, а обусловленные поражением иных структур и тканей сердца (клапанные дефекты, перикардиаль-ная или эндомиокардиальная патология, аритмии).
3. Внесердечные причины - заболевания, приводящие к перегрузке сердца объемом/давлением или приводящие к повышению работы миокарда и его потребности в кислороде, что при длительном течении заболевания вторично ведет к повреждению и дисфункции миокарда (заболевания легких, злокачественные новообразования, включая гемобластозы, ревматическая патология, эндокринная патология с вторичной АГ, анемия, сепсис, массивная инфузионная терапия и др.).
Основными причинами развития ХСН в нашей стране являются артериальная гипертензия (АГ) (95,5%), ИБС (69,7%), перенесенный ИМ (15,3%). Комбинация ИБС и АГ встречается у большинства больных с ХСН. К числу частых причин ХСН также относятся ХОБЛ (13%) и фибрилляция предсердий - ФП (12,8%). Пороки сердца (4,3%), миокардиты (3,6%), КМП и др. являются причиной ХСН достаточно редко.
ХСН по ФВ ЛЖ делится на три группы.
1. ХСН с низкой ФВ ЛЖ (<40%) -ХСНнФВ.
2. ХСН с промежуточной ФВ ЛЖ (40-49%) - ХСНпФВ ЛЖ.
3. ХСН с сохраненной ФВ ЛЖ (≥50%) - ХСНсФВ ЛЖ.
У пациентов с сохраненной и промежуточной ФВ ЛЖ часто наблюдается утолщение стенки ЛЖ и/или расширение левого предсердия (ЛП) как признак повышенного давления наполнения. Большинство из них имеют дополнительные «доказательства» нарушения наполнения ЛЖ - признаки диастолической дисфункции, которая обычно считается вероятной причиной СН у этих больных. Большинство пациентов с ХСНнФВ также имеют диастолическую дисфункцию. Поэтому предпочтителен термин ХСН с сохраненной или низкой ФВ ЛЖ.
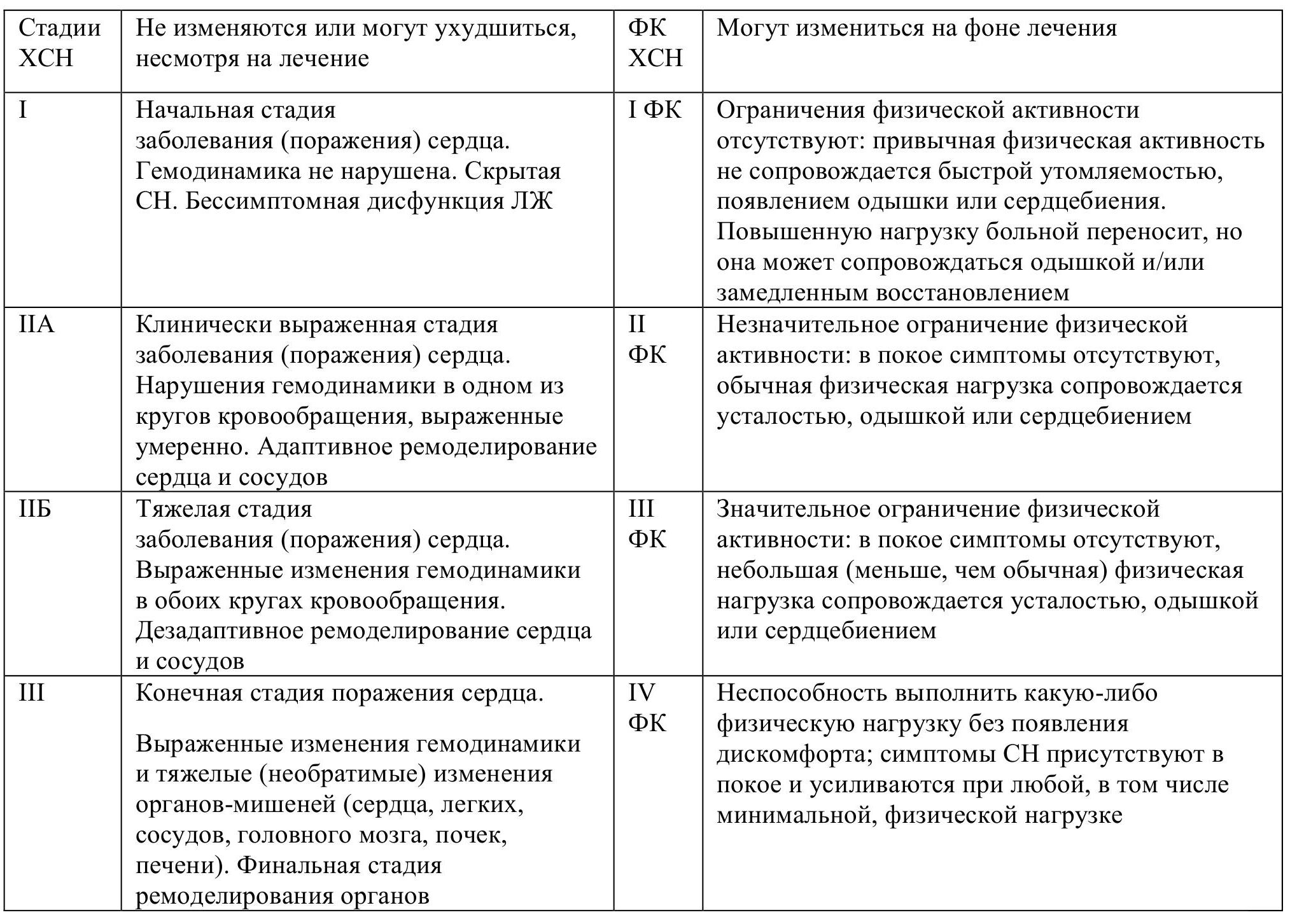
По отечественной классификации В.Х. Василенко и А.Д. Стражеско выделяют три стадии ХСН, по классификации NYHA - четыре функциональных класса (ФК) ХСН. Объединение этих двух классификаций позволяет оценивать тяжесть заболевания и динамику клинического состояния больного (табл. 1.2).
Таблица 1.2. Объединенная классификация хронической сердечной недостаточности Общества специалистов по сердечной недостаточности (ОССН)
Шкала оценки клинического состояния больных ХСН позволяет объективно оценить выраженность клинической симптоматики (табл. 1.3).
Таблица 1.3. Шкала оценки клинического состояния

Сумма баллов по шкале оценки клинического состояния:
■ 3 балла и менее - I ФК по NYHA;
■ 4-6 баллов - II ФК по NYHA;
■ 7-9 баллов - III ФК по NYHA;
■ 10 и более баллов - IV ФК по NYHA.
Для объективизации ФК ХСН используются тест с 6-минутной ходьбой и кардио-респираторный тест (табл. 1.4).
Таблица 1.4. Параметры физической активности и потребления кислорода у больных с разными функциональными классами хронической сердечной недостаточности (по классификации Нью-Йоркской ассоциации сердца)
| ФК NYHA | Расстояние, пройденное за 6 мин, м | Потребление кислорода (VO2max), мл/(кг×мин) |
| I | 426-550 | 18,1-22,0 |
| II | 301-425 | 14,1-18,0 |
| III | 151-300 | 10,1-14,0 |
| IV | <150 | <10 |
Для установления диагноза необходимы тщательный сбор анамнеза, выявление провоцирующих факторов и причин развития, симптомов и признаков СН, ЭКГ, рентгенография органов грудной клетки, ЭхоКГ и лабораторные исследования (табл. 1.5).
Таблица 1.5. Рекомендуемые лабораторные исследования при хронической сердечной недостаточности
| Показатель | Показание |
| Общий (клинический) анализ крови | Всегда |
| Креатинин сыворотки | Всегда |
| Расчет СКФ по формуле CKD-EPI | Всегда |
| Мочевина сыворотки | Всегда |
| Электролиты сыворотки: Na, K, Ca | Всегда |
| Глюкоза сыворотки | Всегда |
| Маркеры повреждения миокарда: кардиоспецифические ферменты (КФК-МБ), тропонин | Всегда |
| BNP, NT-proBNP | Всегда |
| D-димер | Всегда |
| Общий анализ мочи | Всегда |
| Трансаминазы, билирубин | Всегда |
| СРБ | В зависимости от клинической ситуации |
| Показатель | Показание |
| Железо, ферритин, общая железосвязывающая способность сыворотки | При выявлении анемии в общем анализе крови |
| Отношение альбумин/креатинин в моче или суточная экскреция альбумина с мочой | Всегда |
| Оценка функции ЩЖ | Всегда |
Исследование уровня натрийуретического пептида (НУП): BNP и его N-терминального предшественника (NT-proBNP) показано для исключения альтернативных причин одышки. Диагностически значимы у больных ХСН уровни BNP >35 пг/мл, NT-proBNP >125 пг/мл.
ЭКГ в 12 отведениях необходима всем больным СН. Нормальная ЭКГ практически исключает наличие ХСНнФВ.
Рентгенография органов грудной клетки должна выполняться всем больным сердечной недостаточностью с целью выявления признаков венозного застоя, интерстициального или альвеолярного отека легких, гидроторакса, кардиомегалии.
Трансторакальное ЭхоКГ-исследование показано всем больным СН. Дополнительные технологии (включая тканевую допплерографию, показатели деформации миокарда, в том числе Strain и Strain rate) могут использоваться при риске развития СН для выявления дисфункции миокарда на доклинической стадии.
МРТ сердца рекомендована для оценки структуры и функции миокарда (включая правые отделы) при плохом акустическом окне, со сложной сочетанной врожденной патологией сердца, а также при подозрении на миокардит, амилоидоз, некомпактный миокард, гемохроматоз.
Коронарная ангиография рекомендована для оценки поражения коронарных артерий (КА) у больных со стенокардией напряжения, которым в дальнейшем может быть выполнена реваскуляризация миокарда.
Стресс-ЭхоКГ с физической или фармакологической нагрузкой, однофотонная эмиссионная КТ, позитронно-эмиссионная томография могут применяться для оценки ишемии и жизнеспособности миокарда у больных с СН и ИБС для принятия решения о реваскуляризации.
Холтеровское мониторирование ЭКГ рутинно не применяется у больных ХСН и показано при наличии симптомов, предположительно связанных с нарушением ритма (НР) сердца и проводимости (например, при обмороках).
Пробы с физической нагрузкой под контролем ЭКГ позволяют получить объективную оценку переносимости физической нагрузки, а также выяснить наличие ишемии миокарда.
Кардиопульмональное нагрузочное тестирование помогает определить генез одышки - кардиального или некардиального происхождения, а также необходимо при решении вопроса о трансплантации или установке искусственного ЛЖ, для назначения физических тренировок.
Алгоритм диагностики ХСН включает в себя 3 основных этапа (рис. 1.1).

Рис. 1.1. Алгоритм диагностики хронической сердечной недостаточности.
На первом этапе оценивается вероятность ХСН на основании:
1) данных анамнеза (например, наличие ИБС, АГ, прием диуретиков или кардиотоксических препаратов);
2) наличия симптомов (жалоб) и признаков (по результатам физикального обследования) СН и
3) ЭКГ в покое.
Если все перечисленные симптомы и признаки отсутствуют, то диагноз ХСН является маловероятным, необходим поиск другой патологии.
На втором этапе, если имеются отклонения хотя бы по одному из признаков, оцениваемых на первом этапе, необходимо измерить уровень BNP или NT-proBNP. В случае, если уровень BNP превышает 35 пг/мл или NT-proBNP - >125 пг/мл, а также в тех ситуациях, когда данный биомаркер не может быть определен, переходят к третьему этапу диагностики - ЭхоКГ для оценки структуры сердца, систолической и диастолической функции миокарда, функции клапанного аппарата.
По результатам ЭхоКГ больных ХСН разделяют на имеющих сохраненную, промежуточную или низкую ФВ ЛЖ. При значениях уровней НУП или его предшественника ниже указанных либо отсутствии ЭхоКГ-признаков поражения сердца, если НУП не определялся, диагноз СН представляется маловероятным, и необходимо предположить другой диагноз.
При наличии клинических симптомов и признаков, типичных для сердечной недостаточности и ФВ ЛЖ<40%, независимо от того, имеется диастолическая дисфункция или нет, больного рассматривают как имеющего ХСНнФВ. То есть для диагностики ХСНнФВ необходимо 2 критерия: симптом/признак СН и ФВ ЛЖ<40%.
При наличии клинических симптомов и признаков, типичных для СН, ФВ ЛЖ ≥50%, структурных изменений сердца (гипертрофии ЛЖ, расширения ЛП) и/или диастолической дисфункции ЛЖ больного рассматривают как имеющего ХСНсФВ. В случае наличия вышеперечисленного, но ФВ ЛЖ 40-49%, больного рассматривают как имеющего ХСНпФВ (табл. 1.6).
Таблица 1.6. Критерии диагноза хронической сердечной недостаточности
| Критерии | ХСНнФВ | ХСНпФВ | ХСНсФВ |
| 1. Клинические данные | Симптомы и/или признаки СН* | Симптомы и/или признаки СН* | Симптомы и/или признаки СН* |
| 2. ФВ ЛЖ | <40% | 40-49% | ≥50% |
| 3. НУП, ЭхоКГ | 1. ↑ НУП** | 1. ↑ НУП** | |
| 2. а. Структурные изменения сердца (ГЛЖ, дилатация ЛП) и/или б. ДД | 2. а. Структурные изменения сердца (ГЛЖ, дилата-ция ЛП) и/или б. ДД | ||
| 2 критерия | 4 критерия | 4 критерия |
** BNP >35 пг/ мл и/или NT-proBNP >125 пг/мл. ФВ ЛЖ - фракция выброса левого желудочка; ХСНнФВ - хроническая сердечная недостаточность с низкой (сниженной) ФВ ЛЖ; ХСНпФВ или ХСНсрФВ, - ХСН с промежуточной (средней) ФВ ЛЖ; ХСНсФВ - ХСН с сохраненной ФВ ЛЖ; НУП - натрийуретический пептид; BNP - мозговой натрийуретический пептид; NT-proBNP - N-терминальный фрагмент BNP; ГЛЖ - гипертрофия левого желудочка; ЛП - левое предсердие; ДД - диастолическая дисфункция.
Гипертрофию ЛЖ диагностируют при значениях индекса массы миокарда ЛЖ ≥115 г/м2 у мужчин и ≥95 г/м2 у женщин; дилатацию ЛП - при индексированном к площади поверхности тела объеме ЛП >34 мл/м2; диастолическую дисфункцию ЛЖ - при значениях отношения E/e ≥13 и средней e <9 cм/с.
Для проведения дифференциальной диагностики необходимо учитывать данные клинической картины, анамнез, результаты лабораторно-инструментальных методов исследований, которые позволяют в большинстве случаев подтвердить наличие СН и определить ее этиологию. Помимо скрининговых лабораторных обследований, для диагностики острого коронарного синдрома (ОКС), острого инфаркта миокарда (ИМ) как причины СН необходимо оценивать ЭКГ в динамике, определять тропонин, КФК и МВ-КФК. Для исключения тромбоэмболии легочной артерии (ТЭЛА) необходимо определение уровня D-димера и КТ-ангиография легких. Следует учитывать, что повышенная концентрация тропонина обнаруживается у многих пациентов с СН и ТЭЛА, часто без явной ишемии миокарда или острого коронарного события, за счет повреждения или некроза кардиомиоцитов.
При оценке уровня НУП необходимо учитывать неспецифичность этого показателя и возможность его повышения при ряде других состояний (табл. 1.7).
Таблица 1.7. Причины повышения натрийуретических пептидов
| Кардиологические | Некардиологические |
| СН | Пожилой возраст |
| ОКС | Ишемический инсульт |
| ТЭЛА | Субарахноидальное кровоизлияние (САК) |
| Миокардит | Нарушение функции почек |
| ГЛЖ | Дисфункция печени (в основном при ЦП с асцитом) |
| ГКМП или РКМП | Тяжелые инфекции (в том числе тяжелая пневмония и сепсис) |
| Врожденные и приобретенные пороки сердца | Паранеопластический синдром |
| Предсердные и желудочковые тахиаритмии, в том числе ФП | ХОБЛ |
| Кардиоверсия, разряды ИКД | Обструктивное апноэ во сне |
| Ушиб сердца | ЛГ |
| Хирургические вмешательства на сердце | Анемия |
| Перикардит | Тяжелые метаболические и гормональные нарушения (например, тиреотоксикоз, диабетический кетоацидоз) |
| Кардиотоксическое действие химиотерапии | Сильные ожоги |
При ХСН отсутствуют, как правило, патогномоничные симптомы, в связи с чем ее необходимо дифференцировать с рядом заболеваний, имеющих сходную клиническую картину и симптомы, в первую очередь одышку, отеки и др. (табл. 1.8).
Таблица 1.8. Заболевания, сопровождающиеся одышкой
| Группа заболеваний | Нозологии |
| Рестриктивная патология органов дыхания | • Пневмония. • Туберкулез. • Рак легкого. • Интерстициальные заболевания легких (>300 нозологий, самые частые: идиопатический легочный фиброз, саркоидоз, экзогенный аллергический альвеолит, пневмокониоз). • Эмфизема легких. • Респираторный дистресс-синдром взрослых. • Пневмоторакс. • Плевральный выпот |
| Обструктивная патология органов дыхания | • ХОБЛ. • БА |
| Патология сосудов легких | • ТЭЛА. • Тромбоз легочной артерии и ее ветвей. • Легочные васкулиты |
| Заболевания, связанные с уменьшением подвижности грудной клетки | • Деформации грудной клетки (кифоз, сколиоз, кифосколиоз). • Переломы ребер и позвоночника. • Нарушение функции периферических нервов (синдром Гийена-Барре), полиомиелит. • Нарушения нервно-мышечной передачи (миастения). • Утомление или атрофия дыхательных мышц. • Снижение эффективности работы дыхательной мускулатуры |
| Заболевания, связанные с нарушением центральной регуляции дыхания | • Отек головного мозга, захватывающий его стволовые отделы и область дыхательного центра. • Инсульт. • Черепно-мозговая травма. • Нейроинфекция. • Гипоксия головного мозга |
| Заболевания, связанные с токсическим воздействием на дыхательный центр | • Диабетическая кома. • Уремия. • Печеночная кома. • Суррогаты алкоголя. • Любые заболевания и синдромы, сопровождающиеся метаболическим ацидозом. • Передозировка ЛС |
| Заболевания, связанные с повышением метаболических потребностей тканей | • Анемия. • Гипертиреоз. • Беременность |
| Ожирение | |
| Детренированность | |
С целью дифференциальной диагностики рекомендуется проведение ЭКГ, рентгенографии органов грудной клетки, ЭхоКГ, измерение уровня НУП и ряд других обследований.
У мультиморбидных больных возможно сочетание нескольких причин развития одышки, отеков и других симптомов и признаков ХСН (например, у больных с ХСН возможно развитие ТЭЛА). При этом должны одновременно быть в наличии и клинические, и лабораторные, и инструментальные признаки двух и более заболеваний, которые могут являться причинами одышки или отеков.
При формулировке диагноза у больных с СН должна указываться основная нозологическая форма, которая является причиной ее развития, ФВ ЛЖ, стадия и ФК ХСН.
1) IV ФК ХСН, при неэффективности лечения в амбулаторных условиях;
2) необходимость парентерального введения диуретиков, вазодилататоров или положительных инотропных препаратов;
3. нарушения ритма сердца: устойчивая желудочковая тахикардия, пароксизмы желудочковой тахикардии, сопровождающиеся нарушением состояния больного, синкопальные состояния, наджелудочковые нарушения ритма сердца, ухудшающие течение ХСН.
Источник: Рациональная фармакотерапия. Справочник терапевта: руководство для практикующих врачей / под ред. А. И. Мартынова, В. Н. Лариной. - 2-изд. - Москва: Литтерра, 2021.
09.01.2022 | 17:27:09