ЭКГ. Анализ, интерпретация ЭКГ и заключение по электрокардиограмме.
Раздел:
Статьи
/ Общая врачебная практика.
/ Кардиология.
/ ЭКГ. Анализ, интерпретация ЭКГ и заключение по электрокардиограмме.
Содержание
Общие сведения
Общая схема (план) расшифровки электрокардиограммы
- Определение источника возбуждения и ритма сердца
- Оценка регулярности (правильности) сердечного ритма
- Определение числа сердечных сокращений
- Анализ (морфология) предсердного зубца
- Определение интервала P-Q (R)
- Анализ комплекса QRS
- Анализ отклонений (элевация, депрессия) сегмента ST
- Анализ (морфология) зубца T
- Определение длительности интервала
- Определение электрической оси сердца
- Электрокардиографическое заключение
Прежде чем анализировать ЭКГ, необходимо убедиться в том, что она технически корректно записана, есть отметка о калибровке (контрольный милливольт равен 10 мм), нет электрических помех или других артефактов, в каждом из 12 отведений записано не менее четырех комплексов, а ЭКГ-пленка технически оформлена. Все это выполняет медицинская сестра, но должен знать и проверять врач, в противном случае ЭКГ не подлежит анализу или могут быть диагностические ошибки. Только в ургентных случаях допустима диагностика с ходу опытным специалистом по неоформленной ЭКГ-пленке или по монитору, так как в этих ситуациях дорога каждая минута.
Для правильного анализа надо точно знать скорость записи ЭКГ. Во всем мире и последние годы в России запись ЭКГ выполняют со скоростью 25 мм/с. Однако раньше и в некоторых случаях до сих пор записывают ЭКГ со скоростью 50 мм/с. При этом кривые ЭКГ выглядят совершенно по-разному (сплющенная или растянутая). Умение анализировать ЭКГ, записанные на разной скорости, необходимо врачу при сравнительном анализе старых и новых пленок одного больного. Длительность элементов ЭКГ определяется тоже по-разному, с учетом скорости движения ленты:
► при скорости записи ЭКГ 50 мм/с 1 мм на пленке (маленькая клетка) будет соответствовать 0,02 с, или 20 мс (1^50 = 0,02);
► при скорости записи ЭКГ 25 мм/с 1 мм на пленке (маленькая клетка) будет соответствовать 0,04 с, или 40 мс (1^25 = 0,04);
► при скорости записи ЭКГ 50 мм/с 5 мм на пленке (большая клетка) будет соответствовать 0,1 с, или 100 мс (0,02х 5 = 0,1);
► при скорости записи ЭКГ 25 мм/с 5 мм на пленке (большая клетка) будет соответствовать 0,2 с, или 200 мс (0,04х 5 = 0,2).
Разумеется, длительность биоэлектрических процессов в сердце не может изменяться от переключения скорости записи ЭКГ, изменяется лишь формула расчета.
Итак, длительность зубцов, сегментов, интервалов (элементов) ЭКГ измеряется по горизонтали, слева направо, в десятых и сотых долях секунды или в миллисекундах (мс, международное обозначение - ms). Для удобства и точности рекомендуется измерять интервал R-R по вершине зубцов R. В норме длительность интервала R-R совпадает с длительностью интервалов P-P, Q-Q, S-S. Амплитуда элементов ЭКГ измеряется по вертикали в миллиметрах (мм), милливольтах (мВ). Обычно все измерения выполняют во II отведении. В настоящее время, как правило, ЭКГ записывают на специальной бумаге с миллиметровой сеткой. Измерения производятся циркулем-измерителем или кардиологической линейкой. Иногда ЭКГ-аппарат автоматически определяет длительность различных элементов, что облегчает и ускоряет интерпретацию ЭКГ. Однако это не избавляет врача от умения самому измерять и твердо знать нормальные временные и амплитудные показатели ЭКГ. Едва ли найдется студент в группе (даже среди отличников), который свободно владеет этими навыками, потому что никто этим навыкам не обучает или сам не знает, как обучать. А это очень просто. Измеряемый отрезок ЭКГ (зубец, интервал, сегмент, комплекс) откладывают на бумаге с миллиметровой сеткой от начала большой клетки (по горизонтали), а затем считают количество больших и малых клеток в этом отрезке, переводят их в секунды (см. выше) и складывают, получая длительность этого отрезка.
Например, скорость записи ЭКГ - 50 мм/с, интервал R-R вмещает в себя ровно восемь больших клеток. Длительность интервала равна 0,8 с (0,1 с х 8 = 0,8 с). Если скорость записи ЭКГ у этого же пациента - 25 мм/с, то интервал R-R будет вмещать в себя ровно четыре большие клетки, а его длительность будет также равна 0,8 с (0,2 с х 4=0,8 с). Если в первом случае интервал R-R вмещает в себя шесть больших и две маленькие клетки, его длительность будет равна 0,64 с (0,1 с х 6 + 0,02 с х 2=0,64 с). Во втором случае (скорость записи ЭКГ - 25 мм/с) интервал R-R этого же пациента будет вмещать в себя три больших и одну маленькую клетку, а его длительность будет также равна 0,64 с (0,2 с х 3 + 0,04 с х 1 = 0,64 с) . Таким образом, запись ЭКГ у одного и того же больного на разных скоростях лентопротяжного механизма даст нам две разных по внешнему виду кривых, но с одинаковыми временными и амплитудными показателями. Во всех случаях информация на ЭКГ будет одинаковой, но при скорости записи ЭКГ 25 мм/с расход бумаги будет в 2 раза меньше.
Во всех руководствах по ЭКГ принята стандартная последовательность анализа ЭКГ, проверенная временем и опытом врачебной практики. Выработанная со студенческих лет привычка следовать этой схеме помогает врачу грамотно интерпретировать ЭКГ и избегать досадных ошибок. На начальном этапе освоения ЭКГ мы сознательно упростили приведенную ниже схему и ограничились самыми главными позициями с учетом их практической значимости. Более подробно некоторые ЭКГ-критерии изложены в соответствующих разделах методических рекомендаций.
► Определение источника возбуждения и ритма сердца.
► Оценка регулярности (правильности) сердечного ритма.
► Определение числа сердечных сокращений.
► Анализ (морфология) предсердного зубца Р.
► Определение интервала P-Q (R).
► Анализ комплекса QRS.
► Анализ отклонений (элевация, депрессия) сегмента ST.
► Анализ (морфология) зубца T.
► Определение длительности Q-T.
► Определение ЭОС.
► ЭКГ-заключение.
С учетом новейших достижений и мировых стандартов в кардиологической практике (особенно ургентной) ЭКГ признана одним из ранних методов диагностики ОКС и ИМ с подъемом и без подъема сегмента S-T. Именно поэтому всем врачам, интерпретирующим ЭКГ, рекомендуется в первую очередь обращать внимание на отклонения сегмента S-T от изолинии. Это и есть тот случай, когда врач поликлиники, приемного отделения, скорой медицинской помощи и просто дежурный врач может диагностировать ОКС (ИМ) быстро, с ходу, а ЭКГ-пленка может быть первым и единственным критерием диагноза и руководством к действию при опасном для жизни заболевании. Различные варианты отклонений сегмента S-T и клинические ситуации, при которых возникают эти отклонения, рассмотрены в соответствующих разделах этого пособия.
Определение источника возбуждения и ритма сердца
В норме СА-узел является единственным источником возбуждения сердца и доминирующим водителем ритма, который называется синусовым. Первым шагом анализа ЭКГ должно быть выявление (+) зубцов Р одинаковой формы в отведениях II, V1, предшествующих узким комплексам QRS на определенном расстоянии P-Q (>0,12 с). Интервалы Р-Р = R-R и в норме отражают автоматизм синусового узла c частотой генерации 60-80/мин.
С клинической точки зрения синусовый ритм может быть как физиологически, так и патологически ускоренным или уреженным:
► синусовая брадикардия - ЧСС менее 60 в минуту; отмечается у спортсменов, при обмороках, при церебральной патологии, гипотермии, гипотиреозе и других состояниях;
► синусовая тахикардия - ЧСС более 90 в минуту; связана с физической нагрузкой, страхом, болью, анемией, тиреотоксикозом, лихорадкой, сердечной недостаточностью и др.
Однако при патологии источниками деполяризации могут быть и другие участки сердца, а ритм, навязанный ими, уже будет называться несинусовым - предсердным, узловым или желудочковым:
► нижнепредсердный ритм сопровождается отрицательными зубцами Р в отведениях II, III перед узкими (предсердными) комплексами QRS;
► узловой ритм характеризуется либо отсутствием зубцов Р, либо наличием отрицательных зубцов Р перед узкими (предсердными) комплексами QRS;
► желудочковый (идиовентрикулярный) ритм характеризуется урежением ЧСС от 40 в минуту, широкими и деформированными комплексами QRS (>0,12 с), изменением сегмента RS- T и зубца T, полным отсутствием закономерной связи зубцов Р с комплексами QRS (АВ-диссоциация).
Оценка регулярности (правильности) сердечного ритма
Регулярный (правильный) сердечный ритм характеризуется одинаковой длительностью интервалов R-R между сердечными циклами. При этом разница между интервалами R-R не должна превышать ±10% их средней продолжительности. Методика расчета длительности изложена выше. Необходимо знать, что диагностированный «регулярный (правильный) сердечный ритм» не всегда является синонимом нормального сердечного ритма. Многие опасные нарушения ритма (пароксизмальные тахикардии, трепетание предсердий, полная АВ-блокада) характеризуются одинаковой длительностью интервалов R-R - регулярным (правильным) сердечным ритмом.
Определение числа сердечных сокращений
В разных руководствах описано несколько способов подсчета ЧСС, но самый простой - использование формулы: ЧСС = 60 -г (R-R), то есть при правильном ритме мы вычисляем количество сердечных циклов (R-R) в 1 мин (60 с). Например, интервал R-R вмещает шесть больших клеток. При скорости записи ЭКГ 50 мм/с длительность интервала R-R составит 0,1 с х 6 = 0,6 с; ЧСС = 60 с -г 0,6 с = 100 в минуту. Если интервал R-R вмещает шесть больших клеток и три маленьких, то его длительность будет равна 0,1 с х 6 + 0,02 с х 3 = 0,66, а ЧСС = 60 с -г 0,66 с = 90,9. При наличии у каждого студента телефона с калькулятором этот способ не представляет трудностей. Методика расчета длительности элементов ЭКГ при разной скорости записи приведена подробно выше. При неправильном ритме определяют длительность наибольшего и наименьшего интервалов R-R, а затем вычисляют соответственно минимальную и максимальную ЧСС. В заключении ЭКГ указывают, что отмечается нерегулярный (определение) ритм с ЧСС, допустим, 80-120 в минуту. Конечно, удобнее определять ЧСС с помощью специальных таблиц, где каждому интервалу R-R соответствует своя ЧСС. Такая таблица должна всегда быть под рукой, как и циркуль-измеритель. Впрочем, постоянная практика анализа ЭКГ через какое-то время отложит в памяти все расчетные данные, и определение ЧСС будет происходить автоматически.
Анализ (морфология) предсердного зубца
Напоминаем, что вектор деполяризации предсердий в норме направлен сверху вниз (антеградно) и справа налево, поэтому зубцы Р в I, II, III стандартных отведениях всегда положительные. Амплитуда зубцов Р не превышает 2,5 мм, а длительность - 0,1 с. При ретроградном направлении вектора деполяризации (предсердный и узловой ритм) зубцы Р отрицательные. Клиническое значение имеет форма (вид) зубцов Р, обусловленная гипертрофией предсердий:
► уширенные и расщепленные, с двумя вершинами зубцы Р (mitrale) в I, aVL, V5, V6 левых отведениях характерны для митральных пороков или других заболеваний с гипертрофией левого предсердия;
► высокие, острые зубцы Р в правых отведениях II, III, aVF характерны для гипертрофии правых предсердий у больных легочным сердцем (P - pulmonale).
Определение интервала P-Q (R)
Интервал P-Q (R) - время распространения возбуждения по предсердиям, АВ-узлу, пучку Гиса и его разветвлениям, которое (с учетом физиологической задержки проведения) колеблется от 0,12 до 0,20 с и зависит от ЧСС. Измеряя этот интервал, мы убеждаемся в постоянной привязанности зубцов Р к комплексам QRS и заодно исключаем АВ-блокаду I степени - замедление проведения синусового импульса к желудочкам.
Анализ комплекса QRS
Основные параметры комплекса QRS изложены в разделе «Элементы нормальной электрокардиограммы». Напомним только, что если импульс из СА-узла нормально распространяется по проводящей системе до сократительного миокарда желудочков, то весь путь будет состоять из трех примерно равных по длительности участков ЭКГ: зубец P - 0,1 с, сегмент P-Q (R) (отрезок от конца зубца P до начала зубца Q или R) - 0,1 с, комплекс QRS - 0,1 с.
Таким образом, при анализе ЭКГ мы сразу (последовательно) измеряем эту цепочку, затем интервалы R-R (чаще во II отведении), заодно обращаем внимание на морфологию зубцов Р и уже имеем представление об источнике возбуждения и ритме сердца, его регулярности, об АВ- и внутрижелудочковой проводимости. Осталось определить ЧСС.
Если добавить к этому анализ сегмента ST, о чем мы говорили выше и более детально будем говорить ниже, то уже можно в общих чертах делать ЭКГ-заключение. Однако, как говорят, «дьявол кроется в деталях», поэтому необходимо терпение и постепенный, методический переход от простого к сложному анализу.
Анализ отклонений (элевация, депрессия) сегмента ST
Сегмент RS-T - отрезок от конца зубца R или S до начала зубца Т, соответствующий полному охвату возбуждением обоих желудочков. В этот момент исчезает ЭДС, поэтому в норме сегмент расположен на изолинии (±0,5 мм). Выше мы говорили о высокой диагностической значимости сегмента ST, который может быть ключом к диагнозу.
В течение последних 20 лет в неотложной кардиологии используют относительно новые термины: ОКС (ИМ) с подъемом сегмента ST и ОКС (ИМ) без подъема сегмента ST. С точки зрения доказательной медицины у больных ОКС (ИМ) с подъемом сегмента ST возникает полная окклюзия коронарной артерии или крупной ее ветви. Именно поэтому в первые 30-60 мин после приступа подъем сегмента ST >2 мВ как минимум в двух соседних отведениях (например, в II, III, aVF или в V1-V3) будет первым и единственным достоверным критерием диагноза ИМ соответствующей локализации. Появление маркеров некроза миокарда и/или патологических зубцов Q произойдет позже. Быстрая сортировка больных с учетом отклонений (элевация, депрессия) сегмента ST и специализированная реперфузионная терапия (тромболизис, баллонирование, стентирование) в сосудистых (кардиохирургических) центрах позволяет снизить смертность от ИМ до минимума. Конечно, эта идеальная схема оказания помощи зависит от четкой работы всех звеньев и, прежде всего, от квалифицированной интерпретации ЭКГ в 12 стандартных отведениях на догоспитальном этапе.
Анализ (морфология) зубца T
Зубец Т отражает третью фазу ТМПД - быстрой конечной реполяризации миокарда желудочков. Напоминаем, что в большинстве отведений (кроме V1-V2) зубец Т положительный, а в отведении aVR - всегда отрицательный. Изолированные изменения зубца Т чаще всего малоспецифичны. Инверсия зубца Т в сочетании с зубцами Q и/или отклонениями (элевация, депрессия) сегмента SТ от изолинии указывает на ишемию миокарда. Глубокие отрицательные зубцы Т могут быть при инсульте, гипертрофической кардиомиопатии и многих других состояниях. Высокие зубцы Т с широким основанием могут быть у здоровых людей, спортсменов. При гиперкалиемии зубцы Т имеют типичную пикообразную форму с узким основанием. Известны остроконечные, так называемые коронарные зубцы Т. В этих случаях, как и во многих других, необходимо интерпретировать ЭКГ в сочетании с клинической картиной заболевания. Вот почему клиницист, лечащий врач пациента, владеющий ЭКГ, всегда находится в более выгодном положении, чем врач отделения функциональной диагностики.
Определение длительности интервала
Интервал Q-T измеряется от Q (или R) до конца зубца Т. Длительность его колеблется в зависимости от ЧСС, поэтому в клинической практике применяются приблизительные нормативы. Наибольшее диагностическое значение имеет достоверное удлинение Q- T-интервала, связанное с пароксизмами тахикардии типа «пируэт» (torsade de pointes) и эпизодами синкопе. Врожденные формы синдрома удлиненного интервала Q-T при отсутствии терапии сочетаются с высокой смертностью: летальность достигает 70%. Приобретенный синдром удлиненного интервала Q-T часто ассоциируется с приемом лекарственных препаратов, поэтому необходимо внимательно изучать инструкции по применению любых препаратов.
Определение электрической оси сердца
Электрической осью сердца называется проекция результирующего вектора ЭДС желудочков во фронтальной плоскости. В норме электрическая ось сердца (ЭОС) приблизительно соответствует ориентации его анатомической оси. Электрическая ось сердца может отклоняться от своего нормального положения либо влево, либо вправо. У здорового человека ЭОС располагается обычно в секторе от нуля до +90°, лишь изредка выходя за эти пределы. Например, горизонтальное положение ЭОС (угол а от нуля до 29°) часто встречается у здоровых людей с гиперстеническим типом телосложения, а вертикальное положение ЭОС - у лиц с вертикально расположенным сердцем. Более значительные повороты ЭОС вокруг переднезадней оси как вправо (более +90°), так и влево (меньше нуля), как правило, обусловлены патологическими изменениями в сердечной мышце - гипертрофией миокарда желудочков или нарушениями внутрижелудочковой проводимости (рис. 1.1).
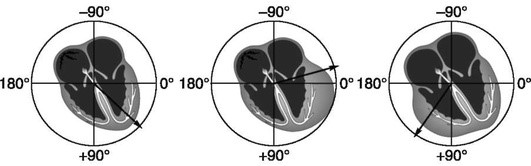
Однако следует помнить, что при умеренных патологических изменениях в сердце положение ЭОС может ничем не отличаться от такового у здоровых людей, то есть оно может быть горизонтальным, вертикальным или даже нормальным. Во многих руководствах по ЭКГ вопросу определения ЭОС и ее поворотам уделяется слишком много внимания, однако с практической точки зрения диагностическая значимость определения ЭОС не столь велика, особенно на начальных этапах изучения ЭКГ. Именно поэтому мы отсылаем всех желающих более детально ознакомиться с изменениями положения ЭОС к другим известным руководствам и учебникам. Гораздо важнее знать главные ЭКГ-критерии гипертрофий предсердий желудочков и различных внутрижелудочковых блокад, которые и приводят к этим изменениям (см. рис. 1.1).
На рисунке схематически изображено нормальное положение ЭОС (рис. 1.1. слева), а также варианты отклонения ЭОС влево (левограмма) и вправо (правограмма). Стрелками указаны направления результирующих векторов ЭДС.
Электрокардиографическое заключение
ЭКГ-заключение должно быть итогом вышеприведенного анализа всех компонентов ЭКГ от зубца Р до зубца Тили U. При этом длительность и амплитуда отдельных компонентов ЭКГ, ЧСС, описание каких-то особенностей, отклонений от нормы и так далее должны быть внесены в специальный протокол. Безусловно, интерпретация и заключение даются опытным и компетентным врачом отделения функциональной диагностики и являются юридическим документом. Для стандартизации ЭКГ-заключений рекомендуется использовать единую, общепринятую терминологию, исключающую вольную трактовку и субъективный подход. Грамотное ЭКГ-заключение не должно содержать клинической или гемодинамической оценки или мнений о диагнозе больного, наличии или отсутствии заболевания сердца. Необходимо помнить, что ЭКГ, как и любой другой метод, имеет свои ограничения и свои преимущества. Обычно ЭКГ-заключение оформляется по схеме (плану) и содержит следующие пункты:
► указание источника ритма сердца (синусовый, предсердный, узловой, желудочковый, комбинированный, навязанный - ритм электрокардиостимулятора);
► регулярность ритма сердца (правильный или регулярный, неправильный);
► число сердечных сокращений в минуту (ЧСС);
► положение ЭОС (нормальное, вертикальное, горизонтальное, отклонение влево, отклонение вправо);
► наличие четырех основных ЭКГ-синдромов:
1) синдрома нарушения ритма сердца;
2) синдрома нарушения проводимости;
3) синдрома гипертрофии миокарда желудочков и/или предсердий;
4) синдрома повреждения миокарда (дистрофические изменения, ишемия, собственно повреждение миокарда - некроз, рубцовые изменения).
Конечно, в заключении ЭКГ указывается не просто «синдром нарушения ритма сердца», а конкретный вариант (форма) нарушения ритма в соответствии с принятой классификацией. Вообще ЭКГ-синдромов (симптомов) очень много, и постепенное их изучение будет очень полезным знанием, но вышеуказанные являются самым главным и существенным отражением ЭКГ, как метода диагностики сердечно-сосудистых заболеваний различной этиологии. ЭКГ-заключение может включать все четыре (и более) основных синдрома, например: «ритм предсердный, неправильный, фибрилляция предсердий (ФП) с частотой желудочковых сокращений 100-140 в минуту, ЭКГ-признаки гипертрофии левого желудочка (ГЛЖ), блокада левой (правой) ножки пучка Гиса, рубцовые изменения в задней стенке левого желудочка». Расшифровка сложных ЭКГ представляет трудность даже для опытных врачей и невозможна без постоянной практики и специальных знаний. Именно поэтому еще раз призываем студентов, молодых преподавателей и начинающих врачей не учиться на сложных ЭКГ, которые отпугивают их и ослабляют веру в свои возможности. Так же как когда-то все изучали пропедевтику заболеваний и семиотику, надо изучать простые ЭКГ-симптомы и критерии, постепенно переходя к более сложным и сочетанным. ЭКГ-заключение более достоверно, если оно базируется на сравнении двух или нескольких пленок-записей, выполненных в динамике или в прошлом месяце (году). Если на ЭКГ нет отклонений от нормы и никаких патологических синдромов, то ее признают нормальной на момент обследования пациента.
Однако лечащий врач должен понимать, что запись рутинной ЭКГ производят в течение 20-30 с, а потенциально опасные аритмии могут быть краткосрочными, преходящими и не диагностированными. Именно поэтому в зависимости от жалоб больного и анамнеза заболевания необходимо планировать холтеровское мониторирование ЭКГ (24-48 ч) или (при показаниях) нагрузочные провокационные тесты (тредмил-тест, велоэргометрию).
Источник: Электрокардиография: учебное пособие / Н.И. Волкова, И.С. Джериева, А.Л. Зибарев [и др.]. - Москва: ГЭОТАР-Медиа, 2022.
01.01.2022 | 19:31:16