Геморрой. Классификация, клиника и лечение геморроя.
Раздел: Статьи
/
Общая врачебная практика.
/
Гастроэнтерология
/
Геморрой. Классификация, клиника и лечение геморроя.
СОДЕРЖАНИЕ
ВВЕДЕНИЕ
ПАТОГЕНЕЗ ГЕМОРРОЯ
АНАТОМИЯ ГЕМОРРОИДАЛЬНЫХ УЗЛОВ
ЭПИДЕМИОЛОГИЯ ГЕМОРРОИДАЛЬНОЙ БОЛЕЗНИ
КЛИНИКА ГЕМОРРОЯ
КЛАССИФИКАЦИЯ ГЕМОРРОЯ
ТЕРАПЕВТИЧЕСКОЕ ЛЕЧЕНИЕ ГЕМОРРОЯ
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ГЕМОРРОЯ
ЗАКЛЮЧЕНИЕ
Геморрой (от др.-греч. αἷμα — «кровь» и ῥοῦς (< ῥόος) — «течение») — заболевание, связанное с тромбозом, воспалением, патологическим расширением и извитостью геморроидальных вен, образующих узлы вокруг прямой кишки.
Еще в XVIII веке Джованни Баттиста Морганьи написал, что геморроидальная болезнь – это расплата человечества за прямохождение.
И вот, спустя 200 лет первого описания в научной литературе и 3500 лет после описания способов лечения в древних манускриптах, почти ничего не изменилось. Так например, у католиков появился покровитель больных геморроем Св. Фиакр, а в отечественной народной медицине почечуйная трава.
При наличии многочисленных описанных способов хирургической коррекции жалоб пациента, на сегодняшний день нет единой стройной теории, описывающей причины развития болезни и не найдено идеального способа ее лечения. В традиционной хирургической литературе клинически значимый геморрой описывается как варикозно расширенные вены геморроидальных сплетений, хотя по своей структуре это не простая венозная структура, а артериовенозные соустья в области геморроидальных узлов.
Существует множество теорий патогенеза геморроидальной болезни. Начиная от передачи последней воздушно-капельным путем, заканчивая эмоциональным напряжением и сексуальной жизнью. Ни одна из них не была доказана. Так, описан механизм «соскальзывания» геморроидальных узлов относительно анального канала на фоне «расслабления» связочного аппарата, состоящего из общей продольной мышцы подслизистого слоя прямой кишки и связке Паркса. Можно прочесть и о патологическом расширение венозных сплетений, о гиперперфузии и диссрегуляции сосудистого тонуса сосудистой стенки. Некоторые авторы считают, что повышение тонуса сфинктерного аппарата и соответствующее повышение давления во время дефекации растягивает геморроидальные узлы и заставляет их увеличиваться.
Но наиболее распространенная обобщенная теория связывает развитие симптомов с постоянным натуживанием при запоре или первой порции плотного стула на фоне сниженного приема пищевых волокон и жидкости в рационе, продленного пребывания в туалете, диареи, возраста, алкоголя и во время беременности.
Обсуждаются влияние семейной истории, нарушение строения соединительной ткани, коллагена, экстрацеллюлярного матрикса и других факторов.
Принято выделять наружные и внутренние геморроидальные сплетения, которые разделены «зубчатой» линией анального канала.
Интересно, что внутренние узлы покрыты слизистой и не имеют болевой чувствительности, а наружные покрыты кожей (анодермой) и богато иннервируются соматическими нервами.

Это определяет варианты лечения различных форм геморроидальной болезни.
Вопреки представлению, что внутренние геморроидальные узлы проявляются лишь в патологическом состоянии, они являются нормальными, физиологическими и присутствующими с рождения структурами анального канала, обеспечивающие 5–10% функции держания/континенции, участвующие в дифференциации содержимого прямой кишки – определение твердого, жидкого стула или газов. Функция же наружных геморроидальных узлов не ясна.
Традиционно выделяют три основных группы узлов на 3, 7 и 11 часах условного циферблата, проецируемого на анус в положение лежа на спине. Однако, согласно допплерометрическим исследованиям, в анальном канале дифференцируется от 6 до 15 сосудистых стволов. Это может объяснять причины рецидива заболевания при минимально-инвазивных или амбулаторных методах лечения.
Принято считать, что около 4–75% населения имеют ту или иную степень заболевания в разные периоды жизни. Но жалобы предъявляют лишь около 40–60% из них. И если раньше болезнь чаще была уделом возрастной группы за 45–55 лет, то сейчас на приеме не редкость пациенты 18–23 лет. Отдельно в структуре геморроидальной патологии рассматриваются беременные женщины и родильницы. Тактика их лечения – максимально консервативная, с минимальной хирургической помощью. Обычно отекшие узлы уменьшаются после родов и жалобы нивелируются через 2–4 месяца, совсем не требуя оперативного вмешательства.
Типичными жалобами у обычных пациентов будут безболезненная примесь крови с дефекацией, выпадение узлов, зуд заднего прохода, дискомфорт и слизь. Кровь не смешана с каловыми массами, а обычно покрывает их или отмечается в конце акта дефекации или на туалетной бумаге. Боль не характерна для обычных форм хронического геморроя. Она чаще связана с острым тромбозом узлов, острой/хронической анальной трещины или острым парапроктитом.
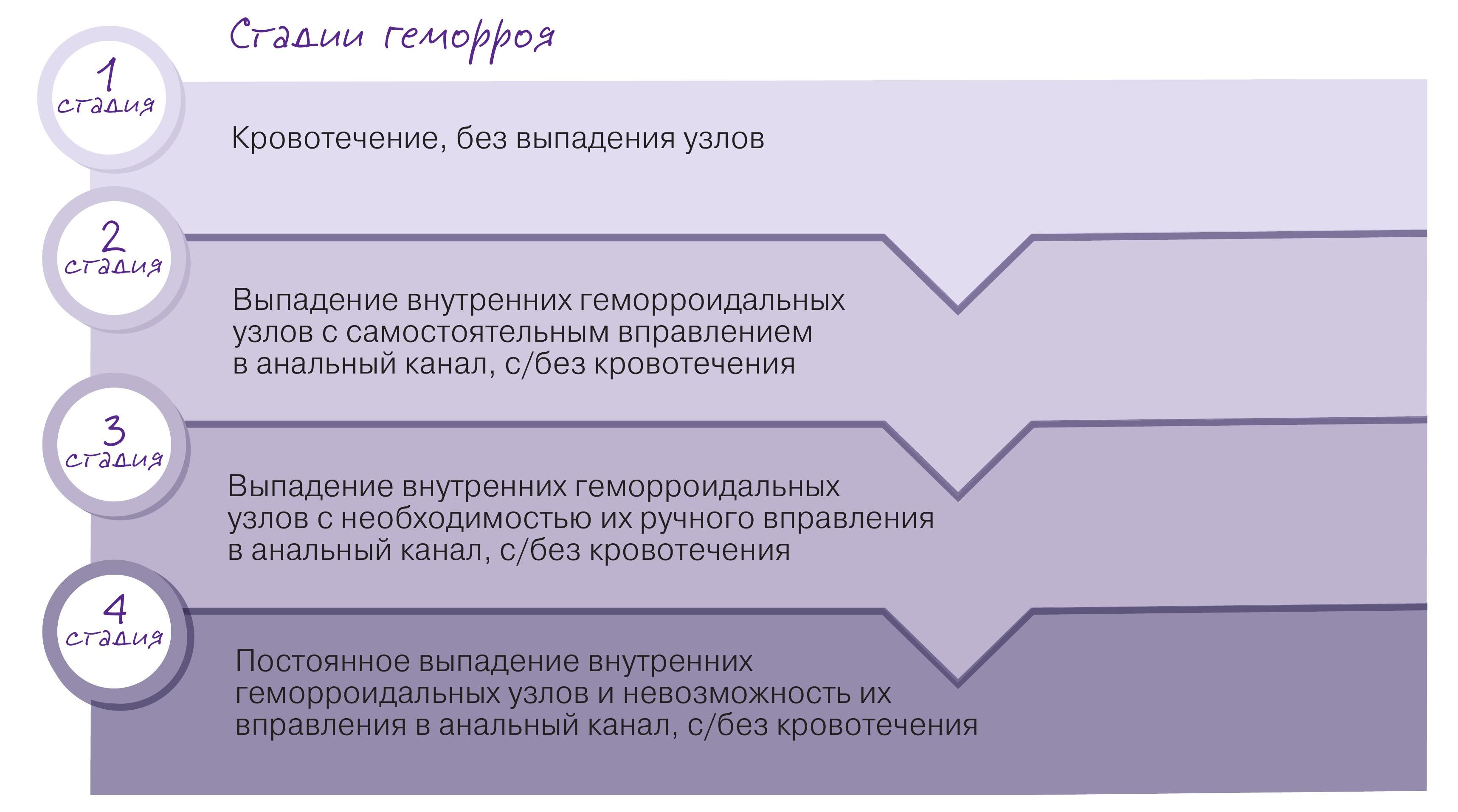
Почти каждая из жалоб имеет свое анатомическое объяснение: перианальный зуд чаще возникает из-за дислокации узлов в анальный канал, снижения замыкательной функции и загрязнения частичками кала перианальной кожи. Слизь связана с дислокацией наружу внутренних узлов, покрытых слизистой, которые обильно секретируют слизь, а также грибковой инфекцией и сахарным диабетом. Появление крови обусловлено травматизацией слизистой увеличенных внутренних геморроидальных узлов.
Принято выделять три формы геморроя:
1. Внутренний
2. Наружный
3. Комбинированный.

Для обычного пациента, да и не «проктологически-подкованного» врача, непросто дифференцировать увеличенный наружный компонент от выпадающего внутреннего, или отекшую перианальную бахромку (остаточную кожную геморроидальную метку, от английского skin tag) от тромбоза наружного узла, поэтому следует направить такого пациента к колопроктологу. Перианальная бахромка не является истинным наружным геморроидальным узлом, это чаще результат предыдущего отека или увеличения наружного геморроидального узла и представляет собой кожную складку, которая может носить эстетический дискомфорт или мешать личной гигиене.
Самым важным аспектом диагностики и лечения пациента с «геморроем» и кровотечением из заднего прохода должен быть очень низкий порог для принятия решения о проведения эндоскопической колоноскопии. В Российской Федерации возраст начала скрининга/диспансеризации – 50 лет. Согласно Американскому обществу онкологии, с 2018 года стандартная схема скрининга колоректального рака (КРР)/рака толстой кишки/рака прямой и ободочной кишки у пациентов с обычными рисками развития новообразований начинается с возраста 45 лет. Это связано с доказанным мировым сообществом трендом «омоложения» рака толстой кишки на 1–3% в год. К сожалению, до 20% выявляемых пациентов с колоректальным раком (КРР) – это люди младше 40–45 лет.
Особенно пристальное внимание необходимо обратить на людей с высокими рисками: с семейным анамнезом КРР, полипами и ворсинчатыми опухолями у близких родственников, с неспецифическим язвенным колитом или болезнью Крона.
У таких пациентов отмечается 3–15-тикратное увеличение риска развития новообразований, и случаи семейного аденоматозного полипоза, наследуемого неполипозного рака толстой кишки (синдром Линча) и других наследуемых форм составляют уже почти 10–15% от общей количества случаев КРР.
Если наружный геморрой классифицируется лишь как хронический или острый (тромбоз узлов с их воспалением или без), то внутренний, помимо острого тромбоза, принято разделять на 4 хронические стадии, определяющиеся по симптоматике кровотечения и выпадения узлов.

Оптимальной первоначальной схемой лечения согласно клиническим рекомендациям Ассоциации Колопроктологов России, Американского Общества Колоректальных хирургов и Американского Общества гастроэнтерологов будет нормализация стула и устранение запоров. Прием пищевого волокна и адекватного объема жидкости – основные базисные меры.
Даже если у пациента 3–4 стадия геморроидальной болезни, улучшение качества стула, его регуляция послужат важным заделом для малотравматичной хирургии с быстрым выздоровлением. Если же не нормализовать стул, то операция у неподготовленного пациента с запором обернется трагедией в раннем послеоперационном периоде, когда прохождение плотного стула через раны анального канала послужит причиной болевого синдрома, значительно увеличивая спазм сфинктеров, провоцируя кровотечение и удлиняя заживление ран до 3–6 месяцев.
В стандартные рекомендации отечественных колопроктологов входят пшеничные отруби, морская капуста и льняное семя в их природном виде, или в форме фармакологических препаратов. Также применяют семена и шелуху подорожника (псиллум), обладающих высокой водоудерживающей способностью, что позволяет избегать натуживания при дефекации.
Обычная схема включает в себя увеличение объема пищевого волокна до 20–30 г в день в сочетании с 1,5–2 л жидкости. Применение препаратов волокна без жидкости ведет к прогрессированию плотного стула или запора.
Согласно Кокрейновскому мета-анализу, лишь изолированное назначение пищевых волокон ведет к значительному снижение кровотечений и общих жалоб.
Диета также включает в себя ограничение приема жирной пищи, алкоголя. Дискуссия относительно острой пищи еще открыта, но, вероятнее всего, изолированное применение таких продуктов не ведет к обострению геморроидальной болезни. Зуд и кровотечения усиливаются при сочетании с нарушением диеты, где присутствует комбинация острой пищи, алкоголь, жирной и жареной еды.
Интересно, что японские национальные практические рекомендации 2017 года по лечению пациентов с геморроем в основном уделяют внимание изменению ежедневного образа жизни («Everyday Lifestyle Guidance»), где выделяют:
• ограничение длительного сидячего положения,
• ограничение работы в холодных условиях,
• ограничение натуживания при дефекации,
• тщательный выбор продуктов еды и питья,
• умеренные физические нагрузки,
• снижение эмоциональных стрессов.
Отдельной группой назначаемых препаратов при симптоматическом геморрое, традиционной для российской и европейской колопроктологии, являются комбинированные флеботонические препараты, предлагаемые в виде монотерапии и в составе комплексного лечения. Принято считать, что флавоноиды снижают венозный стаз, подавляют локальную воспалительную реакцию, улучшая венозный тонус и лимфатический отток. Многими отечественными и европейскими авторами подчеркивается, что наиболее эффективно комбинированное лечение с применением системных и местных препаратов. Стоить отметить, что в США, Швеции и Норвегии нет зарегистрированных препаратов диосмина.
Пациенты с геморроидальной, да и иной проктологической патологией ожидают от доктора назначение местного лечения. Здравый смысл в назначении мазей, кремов и суппозиториев заключается в правильной оценке жалоб и клинической картины проблемы. Так, для внутреннего кровоточащего геморроя в комплексе с терапией запора, имеет смысл назначить свечи, содержащих сосудосуживающее альфа-адреномиметическое средство, а при наружном или комбинированном геморрое – мази. К числу таких препаратов относятся средства с фенилэфрином. Пациентам надо детально объяснить оптимальную методику использования свечей, заключающуюся в удержании суппозитория в анальном канале, а не в моментальном помещении его в просвет верхних отделов отдела прямой кишки.
Для свечей большое значение имеет время оплавления, которое зависит от состава основы. Не сегодняшний день идеальной основой для ректальных свечей считается масло какао, оплавляющееся всего за 4 минуты, и оказывающее при этом дополнительное смягчающее и обволакивающее действие.
В случаях отека и боли наружных узлов назначают мази или кремы, содержащие местный анестетик или комбинированное средство с местным глюкокортикоидом. Ожидаемый эффект заключается в подавлении воспалительных и аллергических реакций кожи, что снижает зуд, жжение и боль, в уменьшении дилатации капилляров, интерстициального отека и инфильтрации тканей. Возможно комбинированное использование суппозиториев и кремов. Следует помнить, что местные средства с глюкортикоидами не следует назначать более 2 недель, поскольку это может отрицательно влиять на трофику тканей.
При остром тромбозе назначают комбинированные местные препараты, содержащие обезболивающие, тромболитические и противовоспалительные компоненты. При значительном болевом синдроме возможно назначение пероральных нестероидных противовоспалительных средств. Такие ситуации требуют осмотра колопроктолога, который определит алгоритм лечения. Принято считать, что если сроки с момента начала заболевания составляют 48–72 часа, можно удалить тромботические массы из геморроидального узла (тромбэктомия), или провести иссечение тромбированного геморроидального узла. Такие вмешательства выполняют как в амбулаторных условиях, так и в условиях стационара. Стоит учесть, что тромбоз геморроидальных узлов не может привести к системному тромбозу, тромбоэмболическим состояниям.
Консервативная терапия может продолжаться 4–6 недель. Затем пациента осматривают на повторном приеме, оценивают эффект терапии.
Из общемировой практики известно, что из 100 пациентов с жалобами на симптоматический геморрой после стандартизированной терапии лишь 5–15% нуждаются в амбулаторном или госпитальном хирургическом лечение геморроидальной болезни. Назначение немедленной операции у каждого пациента, пришедшего на первичный амбулаторный прием, может свидетельствовать о сложной популяции в этом регионе или необходимости пересмотра лечебной тактики колопроктолога и/или консультации гастроэнтеролога.
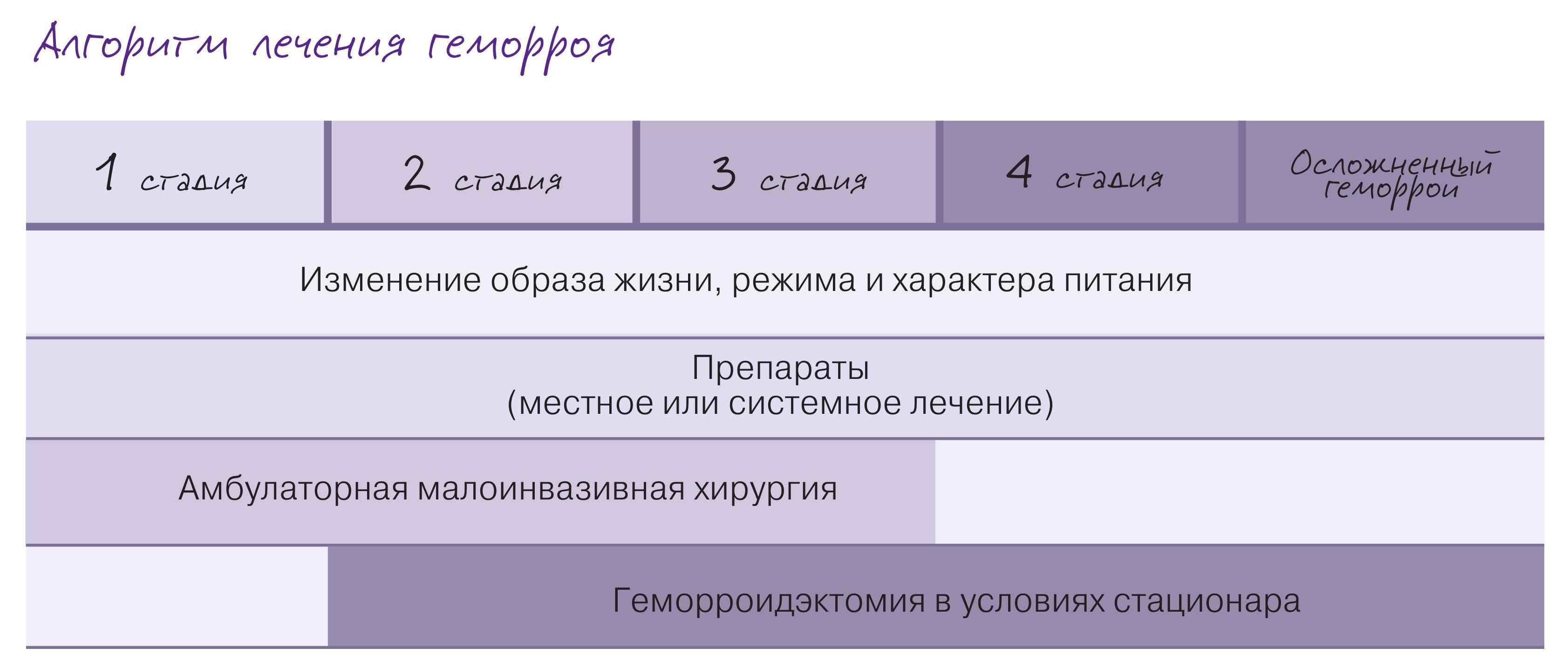
В случае нормализации стула, но сохраняющихся жалобах на выпадение узлов, отек, перианальный зуд и кровотечения с пациентом с 1, 2 и некоторыми 3 стадиями обычно обсуждают варианты амбулаторного малоинвазивного лечения, не требующего госпитализации.
На этом этапе самое важное – правильно определить потребности и жалобы страдальца. Для одного – незначительная примесь крови на туалетной бумаге 1 раз в 2 недели является неимоверно тяжелым снижением качества жизни. А для иного выпадение узлов и небольшие эпизоды помарок на нижнем белье – приемлемый вариант жизни, никак ее не усложняющий.
В случаях неэффективности консервативной терапии геморроя, пациенту предлагают хирургическое лечение геморроя, которое подразделяется на амбулаторное/малоинвазивное, которое проводят в кабинете у колопроктолога, и стационарное хирургическое, требующее госпитализации.
Выбор метода зависит от стадии заболевания и жалоб пациента.
Амбулаторные методы лечения чаще всего включают в себя лигирование или склерозирование внутренних геморроидальных узлов.
При лигировании с помощью специального инструмента на основание увеличенных узлов накладывают эластичные кольца, что ведет к его самоампутации в течение 2 недель. Склерозирование заключается в введении под слизистую оболочку выше узла препаратов, вызывающих повреждение эндотелия сосудов и денатурацию белков, что стимулирует склерозирование просвета геморроидальных узлов.
Оба метода эффективны у 60–70% пациентов, однако у почти половины из них может быть рецидив жалоб течение последующих 3–5 лет.
Следует учесть, что лигирование не проводится у пациентов, получающих антиаггрегантную и антикоагулянтную терапию, в виду высоких рисков кровотечения.
Определенную популярность в настоящее время получили методы малоинвазивного лечения геморроя с дезартеризацией внутренних геморроидальных узлов под контролем ультразвуковой допплерометрии с/без мукопексией. Во время этого вмешательства определяют расположение терминальных ветвей верхней прямокишечной артерии с помощью специального аноскопа с ультразвуковым допплеровским датчиком, после чего ветви прошивают и перевязывают на 2–4 см выше зубчатой линии. Апологеты и эксперты метода говорят о 80% его эффективности, однако это возможно лишь при 2–3 стадии заболевания и безукоризненном соблюдении техники операции. Обычно пациенты проводят в стационаре около суток и не требуют значительной анальгетической терапии.
При некоторых случаях 3-й и при 4-й стадии геморроидальной болезни с выраженными наружными геморроидальными узлами, при неэффективности или невозможности применения амбулаторных или малоинвазивных хирургических методов принято проводить геморроидэктомию в условиях стационара.
Описано множество методик, отличающихся способом перевязки/лигирования/пересечения сосудистой ножки геморроидальных узлов, вариантами укрытия ран анального канала, использования различных энергетических хирургических комплексов или степлерных методик.
К сожалению, хирургическое лечение почти всегда ассоциируется с болевым синдромом. Поэтому так ясна позиция Американского Общества гастроэнтерологов, которое перед назначением операции рекомендует специалистам уточнить, что у пациента имеется:
• неэффективность консервативного лечения;
• симптоматический геморрой 3 и 4 ст., комбинированные формы;
• симптоматический геморрой с сопутствующим проктологическим заболеванием, которое требует операции;
и желание пациента, после обсуждения вариантов лечения с лечащим врачом и хирургом.
Беседа с хирургом должна включать обсуждение ожидаемого результата лечения, его преимуществ/альтернатив и возможных осложнений.
Обычно первая неделя после операции сопряжена со значительным болевым синдромом, кратно возрастающим во время дефекации, необходимостью сидячих ванночек, приема нестероидных противоспалительных средств, использования местных комбинированных средств, оптимально анестетика и локального глюкортикостероида (например, флуокортолона пивалата и лидокаина гидрохлорида), приема пищевых волокон с большим количеством жидкости и перевязок с привычными мазевыми средствами (хлорамфеникол + метилурацил, офлоксацин + метилурацил + лидокаин и др).
В связи со значительным болевым синдром, в США и странах Западной Европы пациенты нередко получают комбинированные средства с опиодной активностью (например, гидрокодон/парацетамол). На постсоветском пространстве каждую неделю или две принято оценивать заживление раны и проводить пальцевую ревизию заднего прохода для профилактики развития стриктуры анального канала.
Улучшение самочувствия до нормального без приема анальгетиков наступает через 2 недели, а почти полное отсутствие жалоб на 4–6 неделю. Рецидив геморроя после радикальных методов варьируется от 1 до 7%.
Геморроидальная болезнь – крайне распространенная патология.

Так как основные принципы лечения универсальны, вполне приемлем алгоритм начала стандартизированной консервативной терапии врачом первичного звена, и направление к колопроктологу в случаях персистирующих жалоб, тромбоза узлов, обильных кровотечений. Особое внимание следует уделить обязательному назначению эндоскопической колоноскопии пациентам в возрасте 45–50 лет и старше, особенно с жалобами на анемию, снижение веса, чередование характера стула, а также наличием язвенного колита и болезни Крона в анамнезе.
Материалы по теме:
Книги и методические рекомендации:
Шелыгин Ю.А. - Клинические рекомендации. Колопроктология.
Коллектив авторов. - Журнал Non nocere. Выпуск 01.2019г.
Рефераты:
Геморрой. Проктит. Парапроктит
Фотогалерея:
Хирургия-Проктология
10.02.2020 | 00:03:47