Несахарный диабет. Причины, клиника, диагностика и лечение несахарного диабета,
Раздел: Статьи
/
Общая врачебная практика.
/
Эндокринология.
/
Несахарный диабет. Причины, клиника, диагностика и лечение несахарного диабета,
Содержание
- Эпидемиология. Причины несахарного диабета. Патогенез.
- Клиника несахарного диабета
- Диагностика несахарного диабета
- Лечение несахарного диабета
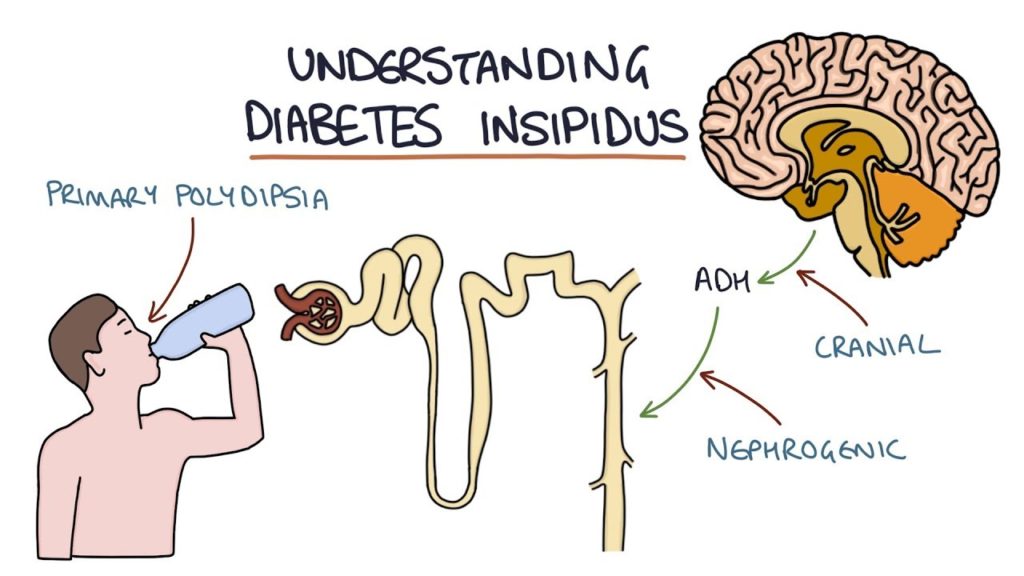
Термин "диабет" происходит от греческого слова, означающего "сифон", что отражает основную характеристику состояния – избыточное выделение мочи. Несахарный диабет (НД) развивается вследствие дефицита антидиуретического гормона (АДГ, вазопрессина, аргипрессина) или нарушения его восприятия почечными рецепторами.
Антидиуретический гормон (АДГ, вазопрессин, аргипрессин) представляет собой пептид, состоящий из девяти аминокислот, который продуцируется в гипоталамусе и транспортируется в заднюю долю гипофиза для дальнейшего высвобождения в кровоток. Его секреция регулируется двумя основными механизмами: повышением осмоляльности плазмы и снижением объема циркулирующей крови. При нормальных условиях главным регулятором выступает осмоляльность, однако при критическом снижении объема крови барорецепторы берут на себя контроль, стимулируя выделение АДГ даже при нормальной осмоляльности, что может привести к развитию гипонатриемии.
Механизм действия вазопрессина реализуется через взаимодействие с двумя типами рецепторов: V1R, вызывающими сужение сосудов, и V2R, расположенными в почечных канальцах. Активация V2R-рецепторов приводит к встраиванию водных каналов AQP2 в мембрану клеток собирательных трубочек, увеличивая их проницаемость для воды. Это позволяет организму регулировать концентрацию мочи в широких пределах – от 50 до 1200 мОсм/кг H2O.
Несахарный диабет может быть центрального (гипоталамического или гипофизарного) или нефрогенного происхождения. Центральный несахарный диабет характеризуется нарушением способности почек реабсорбировать воду и концентрировать мочу из-за дефицита или нарушения действия вазопрессина. Это тяжелое метаболическое расстройство может быть вызвано различными факторами, влияющими на гипоталамо-нейрогипофизарную систему, включая:
- Воспалительные и аутоиммунные процессы
- Сосудистые нарушения
- Опухолевые образования
- Травмы гипофизарной области
- Врожденные аномалии развития
- Генетические дефекты (например, мутации в генах AVP, WFS1 и CISD2 при синдроме Вольфрама)
Особую опасность представляет ситуация, когда повреждение затрагивает не только продукцию антидиуретического гормона, но и центр жажды. В таких случаях развивается адипсия – отсутствие чувства жажды при значительной потере жидкости, что может привести к критическому обезвоживанию. В подобных ситуациях требуется постоянный контроль за пациентом и принудительное введение жидкости для предотвращения летального исхода.
Нефрогенный несахарный диабет (НД) чаще всего проявляется в приобретенной форме, нежели в врожденной. К основным причинам развития приобретенного нефрогенного НД относятся:
- гиперкальциемия
- гипокалиемия
- структурные нарушения канальцевого аппарата почек (включая поликистозную болезнь почек, инфаркт почки с новообразованием сосудов, интерстициальные заболевания почек)
- передозировка препаратов лития
Врожденный нефрогенный НД в 90% случаев связан с X-сцепленным заболеванием, вызванным мутацией гена V2-рецептора (AVPR2). Также встречаются аутосомно-рецессивные мутации гена аквапорина-2 (AQP2), отвечающего за работу водного канала.
Что касается статистики, центральный несахарный диабет встречается с частотой 1 случай на 25 000 человек, причем только 5% этих случаев имеют наследственную природу. Врожденный нефрогенный несахарный диабет является редким заболеванием с частотой 1-9 случаев на 1 000 000 населения. Определить точное распространение приобретенных форм нефрогенного НД представляется затруднительным.
Проявление симптомов несахарного диабета (НД) напрямую зависит от питьевого режима пациента и уровня потери жидкости организмом. В обычных условиях, когда пациент может свободно восполнять потери жидкости, клинические признаки могут не проявляться вовсе. Однако при ограничении жидкости или при её усиленной потере симптоматика становится очевидной.
Для правильной диагностики НД критически важно тщательное клиническое обследование и анализ начала заболевания. Ключевыми симптомами, на которые следует обратить внимание, являются:
- Устойчивая полиурия (повышенное мочеиспускание)
- Полидипсия (сильная жажда)
У детей младшего возраста заболевание часто проявляется в виде выраженного обезвоживания, которое сопровождается рядом дополнительных симптомов:
- Частые рвоты
- Запоры
- Гипертермия
- Повышенная раздражительность
- Нарушения сна
- Ночное мочеиспускание (никтурия) или недержание мочи (энурез)
- Отставание в физическом развитии и росте
Диагностика несахарного диабета (НД) включает два основных этапа:
1. Подтверждение наличия заболевания
2. Определение его причины
Важно отметить, что измерение АДГ в плазме не рекомендуется из-за:
- Значительной физиологической вариабельности
- Быстрого разрушения гормона
- Ограниченных возможностей существующих методов анализа
Измерение копептина (компонента препровазопрессина) может помочь оценить секрецию АДГ, но только при соблюдении условий:
- Обезвоживание более 8 часов
- Наличие гипернатриемии
- Гиперосмоляльность крови
Диагноз несахарный диабет подтверждается при следующих лабораторных показателях:
- Полиурия (>30 мл/кг или >2 л/м² в сутки)
- Гипоосмоляльность мочи (<300 мОсм/кг)
- Гипоизостенурия (плотность мочи <1005 г/л)
- Гиперосмоляльность плазмы (>300 мОсм/кг)
- Гипернатриемия (>145 ммоль/л)
Первый этап диагностики включает:
- Регистрацию объема мочи
- Сбор суточной мочи
- Базовые исследования (электролиты, кальций, глюкоза)
- Оценку осмоляльности плазмы и мочи
- Функцию почек (креатинин, мочевина)
Второй этап предусматривает функциональные тесты:
- Проба с сухоядением
- Проба с десмопрессином
Проба с сухоядением показывает реакцию организма на ограничение жидкости. У здоровых людей наблюдается концентрация мочи >600 мОсм/кг при нормальных показателях крови. При НД развивается дегидратация с продолжающейся потерей воды с мочой.

Проба с десмопрессином помогает определить тип несахарного диабета:
- Препарат дается в дозе 0,1 мг таблеток или 10 мкг интраназально
- Оценивается прирост осмоляльности мочи через 2 и 4 часа
- Прирост >50% указывает на центральный НД
При подтвержденном центральном несахарном диабете проводится третий этап:
- МРТ гипоталамо-гипофизарной области с контрастированием
- Характерным признаком является отсутствие сигнала от задней доли гипофиза
- Исследование помогает выявить опухоли и инфильтративные процессы
- Требуется динамическое наблюдение в первые годы после выявления заболевания
Важно отметить, что использование МРТ гипофиза для первичной диагностики НД без биохимического подтверждения может привести к гипердиагностике центрального НД и неправильному назначению десмопрессина. Отсутствие гиперинтенсивного сигнала от нейрогипофиза может наблюдаться при нефрогенном несахарном диабете и первичной полидипсии. Наличие аденомы гипофиза также не является прямым указанием на центральный НД, так как эти опухоли редко становятся причиной заболевания даже при значительных размерах.
Лечение несахарного диабета (НД) включает различные подходы в зависимости от типа заболевания.
Центральный несахарный диабет лечится преимущественно медикаментозно. Основная цель терапии — снизить выраженность жажды и полиурии до уровня, позволяющего пациенту вести нормальный образ жизни. Питьевой режим устанавливается по потребности при появлении жажды, что помогает избежать избыточного потребления жидкости и водной интоксикации.
Для лечения центрального НД применяется десмопрессин — синтетический аналог вазопрессина (АДГ). Его преимущества:
- Избирательное действие на V2-рецепторы в главных клетках собирательных канальцев
- Меньшее влияние на гладкие мышцы сосудов и внутренних органов
- Повышенная устойчивость к ферментативному разрушению
- Длительность действия 8-12 часов
Дозировка десмопрессина подбирается индивидуально:
- Подъязычные лиофилизированные таблетки: 120-720 мкг/сутки
- Обычные таблетки внутрь: 0,2-1,2 мг/сутки
- Интраназальный спрей: 10-20 мкг
При коррекции дозы необходимо контролировать:
- Осмоляльность плазмы
- Концентрацию натрия
- Артериальное давление
- Наличие отеков
- Диурез
Важно не превышать рекомендуемые дозы в начале терапии, так как передозировка может вызвать:
- Задержку жидкости
- Гипонатриемию
- Увеличение массы тела
- В редких случаях — судороги
При развитии задержки жидкости необходимо:
- Временно отменить десмопрессин
- Назначить петлевые диуретики (например, фуросемид)
- Избегать быстрой коррекции натрия (>8 ммоль/л)
Лечение нефрогенного несахарного диабета направлено на:
- Повышение задержки воды в почках
- Предотвращение гипернатриемии
- Предупреждение обезвоживания
Применяются следующие препараты:
- Тиазидные диуретики (гидрохлоротиазид 0,4-0,625 мг/кг/сутки)
- Нестероидные противовоспалительные средства (индометацин 2 мг/кг/сутки при неэффективности тиазидов)
Дополнительно рекомендуется:
- Диета с низким содержанием натрия
- Свободный питьевой режим
- Регулярный контроль нефротоксичности препаратов
Механизм действия терапии при нефрогенном НД основан на:
- Снижении натрия в организме
- Уменьшении объема циркулирующей жидкости
- Смене места реабсорбции воды с собирательного канала на проксимальный каналец
- Максимальной стимуляции альдостероном реабсорбции натрия
- Возврате воды в сосудистый отсек вместе с натрием
- Снижении мочеотделения
Статья подготовлена по материалам издания Основы клинической нейроэндокринологии / И. И. Дедов, А. Баркан, Г. А. Мельниченко 2025 года
02.04.2025 | 15:21:24