Предиабет. Прогноз и исходы предиабета.
Раздел:
Статьи
/ Общая врачебная практика.
/ Эндокринология.
/ Предиабет. Прогноз и исходы предиабета.
Переход от предиабета к сахарному диабету 2 типа
Развитие сахарного диабета происходит у около 5–10% людей с предиабетом ежегодно. Gerstein HC et al., в метаанализе показали, что среднегодовые показатели заболеваемости СД 2 для изолированного нарушения толерантности к глюкозе (НТГ) (4–6%) и нарушения гликемии натощак (НГН) (6–9%) были ниже, чем у пациентов, имеющих оба состояния (15-19%). В других крупных исследованиях, посвященных оценке прогрессирования от предиабета к СД 2 результаты были аналогичными: среднегодовая заболеваемость составила 11% в исследовании Программы профилактики диабета (DPP), 6% среди участников с НГН в многоэтническом исследовании атеросклероза в США (MESA), 9% среди участников с НГН и 7% среди участников с HbA1c 5,7–6,4% в японском популяционном исследовании. Все эти результаты показывают, что риск развития диабета на основании глюкозы плазмы натощак и через 2 часа после нагрузки в целом аналогичен риску, связанному с повышением HbA1c.
По данным группы экспертов Американской диабетической ассоциации (ADA), до 70% людей с предиабетом в конечном итоге будут иметь СД 2. В исследовании по профилактике диабета в Китае, 20-летняя заболеваемость была даже выше (> 90%) среди пациентов с НТГ. Для сравнения, женщины с гестационным сахарным диабетом (ГСД) имеют риск развития СД 2 от 20 до 60% через 5–10 лет после беременности. Согласно метаанализу Bellamy L et al., у 13% матерей с гестационным сахарным диабетом, развился СД 2 после беременности, по сравнению с 1% матерей без ГСД .
Переход от предиабета к нормогликемии
Несколько исследований продемонстрировали снижение риска развития СД2 и достижения нормогликемии у лиц с предиабетом после изменения образа жизни и проведения медикаментозной терапии. В популяционном обсервационном Английском исследовании 55–80% участников, имевших НГН на исходном уровне, имели нормальный уровень глюкозы натощак при 10-летнем наблюдении и выполнении рекомендаций по изменению образа жизни. В других исследованиях сообщается о более низких коэффициентах конверсии (19% в исследовании DPP Outcomes).
Риски и прогноз
Как и в случае с предиабетом, риск развития СД2 оценивается на основе легкодоступных параметров. Не существует единой общепринятой модели прогнозирования сахарного диабета 2 типа. Таблица 1 представляет собой демонстрацию этих факторов, используемых в США, Европе и Австралии.
Факторы риска развития сахарного диабета 2 типа
Таблица 1. ИМТ – индекс массы тела; ОТ – окружность талии; ЛПВП – липопротеины высокой плотности; ТГ – триглицериды; МК – мочевая кислота; АГ – артериальная гипертензия; ССЗ – сердечно-сосудистые заболевания; ГКС – глюкокортикостероиды;
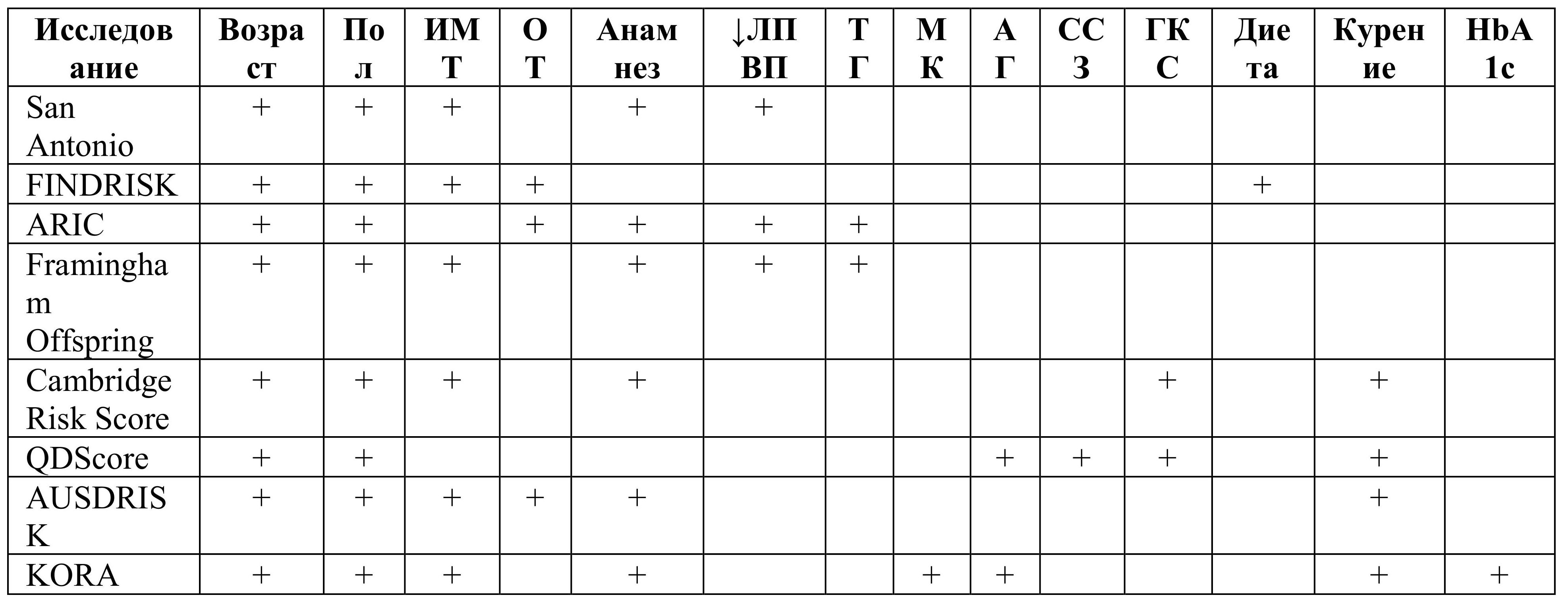
Оценка возраста, ИМТ, артериального давления, семейный анамнез СД 2 и информация об образе жизни позволяют провести первичную оценку риска развития сахарного диабета 2 типа. Фрамингемское исследование и исследование KORA продемонстрировали пользу рутинных клинических и лабораторных показателей для получения информации о возможном развитии СД 2. Было показано, что данные метаболических характеристик (уровни глюкозы, мочевой кислоты, липидов), являются непосредственными маркерами развития СД 2. Последние попытки улучшить прогнозирование диабета с использованием генетических тестов и транскриптомики не показали результатов.
Долгосрочные эффекты образа жизни и противодиабетических лекарств
Несколько исследований подтверждают долгосрочное снижение риска развития СД 2 или замедление начала заболевания в результате вмешательства в образ жизни и назначения медикаментозной терапии. В ходе 20-летнего наблюдения по профилактике сахарного диабета 2 типа в исследовании DaQing, было отмечено снижение риска развития СД 2 на 43% (в среднем на 3,6 года) у лиц с вмешательством в образ жизни.
Исследование результатов программы профилактики диабета показало, что возврат от предиабета к нормогликемии, даже если он временный, был связан с 56% снижением риска развития СД 2.
В течение 20-летнего периода наблюдения в исследовании DaQing изменение образа жизни также было связано с почти 50% снижением относительного риска возникновения тяжелой ретинопатии, в то время как частота других микрососудистых осложнений, таких как нефропатия и невропатия, была аналогичной.
Доказательства влияния вмешательств в образ жизни на макрососудистые осложнения противоречивы. Согласно метаанализу Hopper I et al., среди людей с предиабетом, образ жизни и лекарственные вмешательства не оказали значительного влияния на риск общей смертности или смерти от сердечно-сосудистых заболеваний в течение среднего периода наблюдения, составляющего 3,8 года, за исключением пограничного значительного снижения показателей риск инсульта. Смертность от всех причин была ниже в группе, соблюдающей диету и выполняющих упражнения, по сравнению с контрольной группой в течение 12-летнего периода наблюдения в рамках Профилактического проекта Мальме.
Бариатрическая хирургия (метаболическая хирургия)
Показания и дальнейшее ведение:
• Должна быть рекомендована пациентам с ИМТ ≥40 кг / м2 (ИМТ ≥37,5 кг/м2 у американцев азиатского происхождения) и у взрослых с ИМТ 35,0–39,9 кг/м2 (32,5–37,4 кг/м2 у американцев азиатского происхождения), у которых не удается добиться стойкой потери веса и положительной динамики заболеваний, связанных с ожирением (включая гипергликемию) нехирургическими методами;
• Может рассматриваться как вариант лечения у пациентов с ИМТ 30,0–34,9 кг/м2 (27,5–32,4 кг/м2 у американцев азиатского происхождения), которым не удается достигнуть стойкой потери веса и положительной динамики заболеваний, связанных с ожирением (включая гипергликемию) нехирургическими методами.
• Метаболическая хирургия должна выполняться в крупных центрах с опытом ведения сахарного диабета и хирургических вмешательств на желудочно-кишечный тракт;
• Долгосрочная поддержка образа жизни и регулярный мониторинг микронутриентов и статуса питания обязательны для всех пациентов после операции в соответствии с руководствами по послеоперационному ведению таких больных;
• Кандидатов на бариатрическую операцию, следует обследовать на предмет наличия сопутствующих психологических расстройств, социальных и ситуационных обстоятельств, которые могут повлиять на исход операции;
• Пациентов, перенесших метаболическую операцию, следует регулярно обследовать для оценки потребности в охране психического здоровья, с целью более быстрой адаптации к медицинским и психосоциальным изменениям после проведенного хирургического вмешательства.
В 2011 году Сеть центров бариатрической хирургии Американского колледжа хирургов (ACS-BSCN) признала бариатрическую хирургию в качестве дополнительного метода лечения у лиц с патологическим ожирением и наличием СД 2 и предиабета. De la Cruz-Muñoz et al., провели ретроспективный анализ 1602 пациентов, перенесших бариатрическую операцию; они были разделены на пациентов с диагностированным СД 2, предиабетом, высоким уровнем глюкозы в плазме натощак (ГПН) и нормальным уровнем ГПН. Через 1 и 3 года наблюдения после бариатрической операции все четыре группы имели нормальную ГПН, но в группе предиабета потеря веса была более значительной (47 кг), чем в популяции с СД 2. Такие операции, как обходной желудочный анастомоз по Ру и билиопанкреатическое шунтирование, оказались наиболее эффективными для пациентов с диабетом. Нормализация концентраций глюкозы в плазме, HbA1c и уровней инсулина наблюдалась у 80–100% пациентов в течение нескольких дней после операции до потери веса. Вышеупомянутые результаты могут быть связаны с уменьшением потребления пищи, нарушением всасывания питательных веществ и изменениями анатомии желудочно-кишечного тракта, которые вызывают изменения в системе инкретинов.
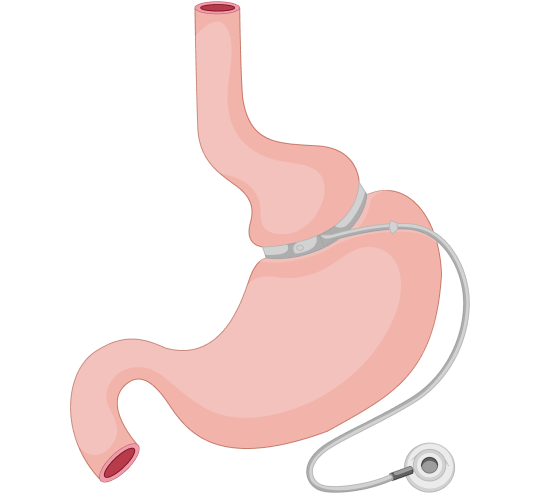
Рис. 1. Виды бариатрического оперативного лечения. Адаптировано из: Keidar A. Bariatric surgery for type 2 diabetes reversal: the risks. Diabetes Care. 2011;34 Suppl 2(Suppl 2):S361-S266. doi:10.2337/dc11-s254
1. Регулируемое бандажирование желудка
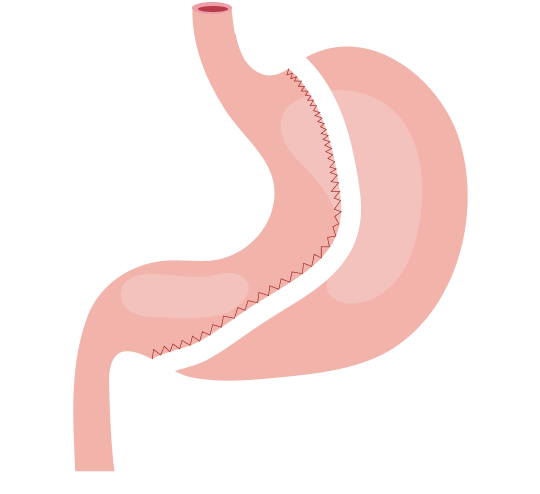
3. Билиопанкреатическое шунтирование
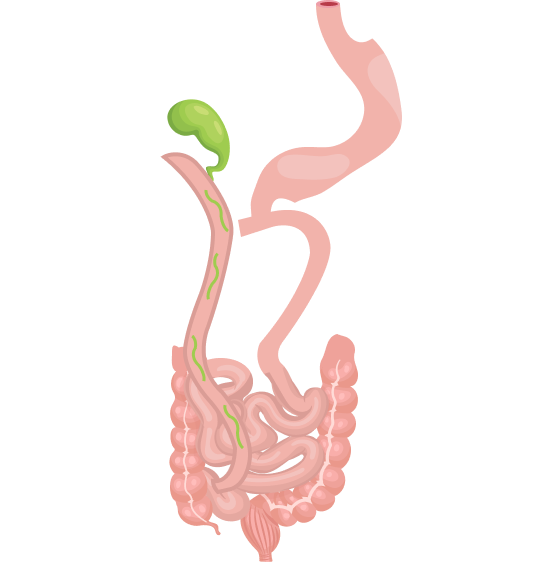

Среди пациентов с ожирением (индекс массы тела> 40), которые являются кандидатами на бариатрическую операцию, пациенты с предиабетом должны иметь приоритет, поскольку они подвержены более высокому риску развития СД 2 и его осложнений, которые можно предотвратить с помощью хирургического вмешательства и последующего снижения массы тела. Это подтверждается ретроспективным анализом 4032 участников шведского исследования пациентов с ожирением, половина из которых перенесла бариатрическую операцию. После 15 лет наблюдения у пациентов из групп диабета, предиабета и нормогликемии, перенесших бариатрическую операцию, частота макрососудистых осложнений снизилась. Интересно, что наибольшее снижение риска макрососудистых осложнений наблюдалось в группе предиабета.
26.04.2022 | 20:57:11