Аллергический ринит. Сенная лихорадка.
Раздел:
Статьи
/ Общая врачебная практика.
/ Аллергология и иммунология.
/ Аллергический ринит. Сенная лихорадка.
СОДЕРЖАНИЕ
ВВЕДЕНИЕ
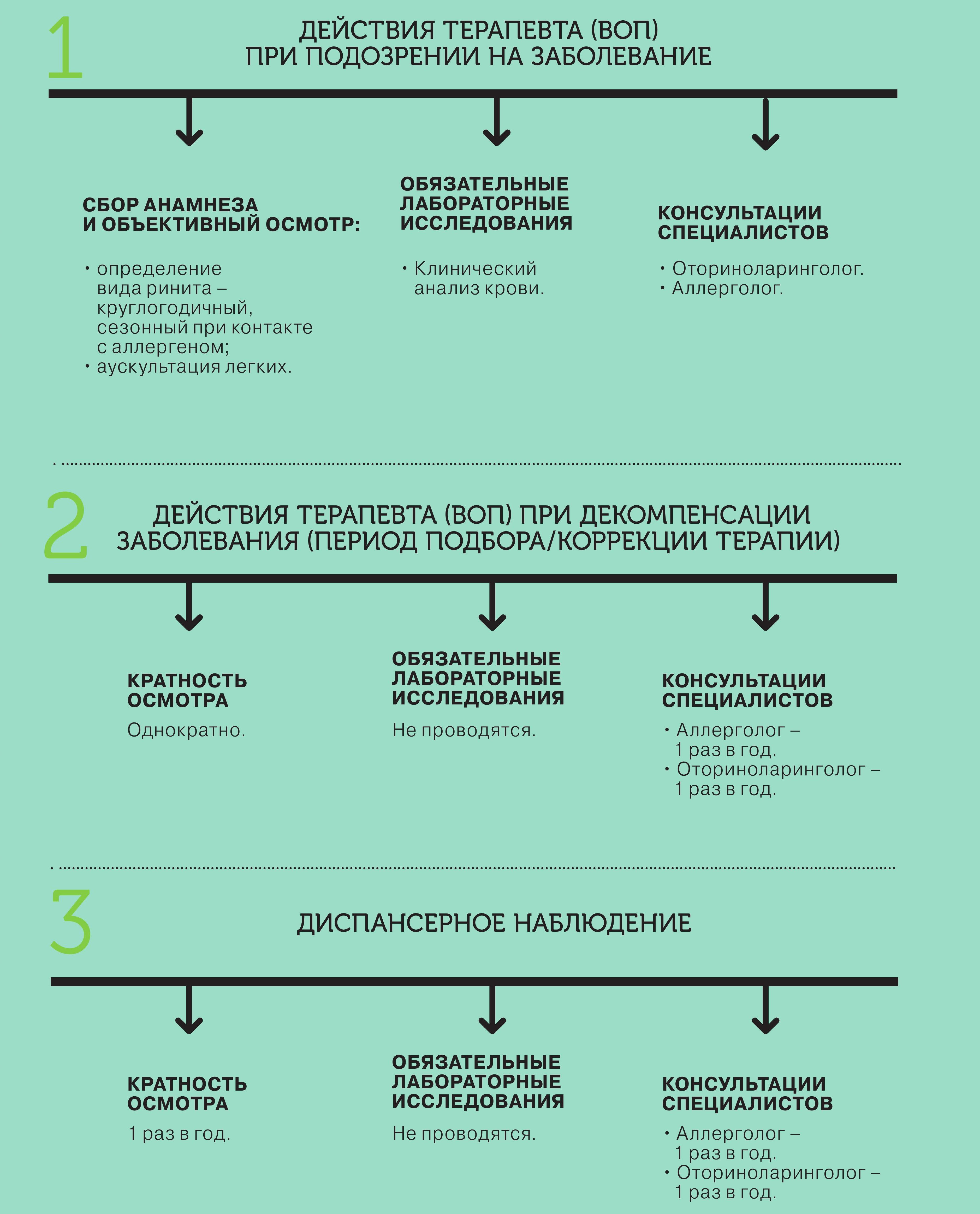
ТРУДНОСТИ ДИАГНОСТИКИ
КОМОРБИДНОСТЬ У ПАЦИЕНТОВ С АЛЛЕРГИЧЕСКИМ РИНИТОМ
ПРИНЦИПЫ ЛЕЧЕНИЯ АЛЛЕРГИЧЕСКОГО РИНИТА
Аллергический ринит ("сенная лихорадка") — воспалительное аллергическое заболевание слизистой оболочки полости носа, характеризующееся насморком вследствие отека слизистой, слизистыми выделениями из носа, зудом, в основе которых лежат аллергические реакции.
Как минимум один из трех жителей Земли страдает аллергическим заболеванием. Аллергия отличается разнообразием клинических проявлений и может носить эпизодический или хронический характер.
Согласно статистическим данным, частота встречаемости аллергопатологии среди взрослого населения составляет почти 30%, а среди детей – практически 50%.
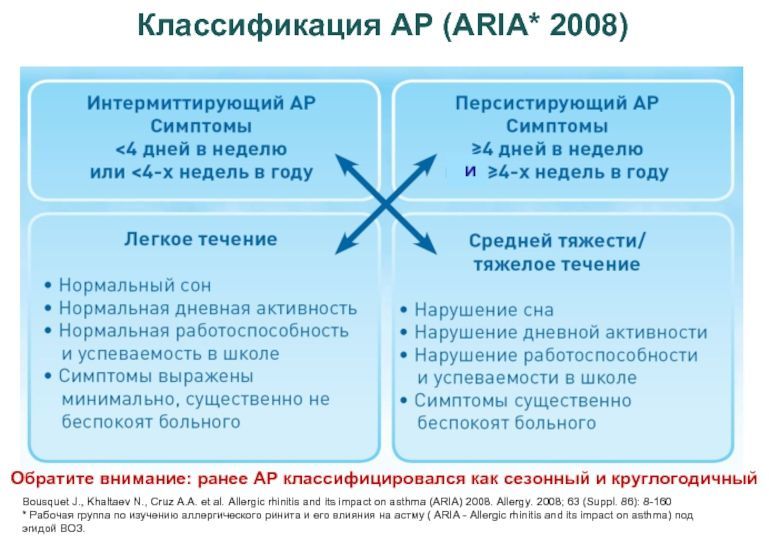

Одно из наиболее частых заболеваний этого класса – аллергический ринит (АР), распространенность которого в популяции достигает 25–40% и зависит от возраста обследованных, климатогеографических особенностей региона и целого ряда других демографических и внешне-средовых факторов.
Несмотря на то что АР не представляет собой непосредственной угрозы для жизни, не следует недооценивать степень влияния заболевания на функциональное состояние организма, уровень психологического благополучия пациента. По результатам ряда исследований, АР – одно из наиболее обременительных в социально-экономическом плане заболеваний, сопоставимое в этом отношении с бронхиальной астмой (БА), сахарным диабетом, некоторыми сердечно-сосудистыми заболеваниями. Во многом это связано с ограничением повседневной активности, трудоспособности пациентов с АР.


К сожалению, в силу самых разных причин – как объективных, так и субъективных, у многих больных АР остается нераспознанным на протяжении длительного времени: только у 12% больных диагноз устанавливают в течение 1-го года заболевания, у 50% – в течение первых 5 лет, а у 38% – только через 9–30 лет после возникновения первых симптомов.
Недооценка клинических проявлений АР приводит к отсроченной диагностике, отсутствию адекватной терапии, возникновению коморбидных состояний и осложнений.
Хорошо известно о существовании тес ной связи между АР и БА. Являясь не зависимым фактором риска развития БА, АР увеличивает шанс возникновения астмы более чем в 3 раза! По данным эпидемиологических исследований, симптомы АР испытывают до 78% пациентов с БА, а астму выявляют у 38% пациентов с АР. При этом ринит часто предшествует развитию БА, а у пациентов с АР даже без клинических признаков астмы часто наблюдается неспецифическая гиперчувствительность бронхов.
В значительной степени это обусловлено структурно-функциональным единством верхних и нижних отделов респираторного тракта, общностью патогенетических механизмов формирования аллергического воспаления. В частности, речь идет о ринобронхиальном рефлексе, реализация которого связана с ирритацией многочисленных рецепторов носовой полости, ингибированием активности мукоцилиарного транспорта, увеличением экспозиции ингаляционных аллергенов и экспрессией провоспалительных медиаторов в слизистой оболочке носа, перемещением их с носовым секретом в нижележащие отделы респираторного тракта с последующей индукцией и персистированием воспаления в слизистой оболочке бронхов. Перечисленные обстоятельства играют чрезвычайно важную роль в патофизиологии гиперреактивности бронхов, бронхоспазма, развитии БА и/или ее об острения.
Также существуют многочисленные доказательства причинно-следственной связи между АР и патологией лор-органов. Общий уровень заболеваемости острым риносинуситом среди детей с АР в 3 раза выше, по сравнению с детьми без признаков аллергии. Кроме того, АР рассматривается в качестве одного из серьезных факторов риска развития орбитальных осложнений острого синусита у детей.
Связанные с аллергией воспалительные изменения слизистой оболочки полости носа способствуют почти двукратному увеличению частоты острого среднего отита у детей с АР.
Наличие АР является статистически значимым фактором риска гипертрофии глоточной миндалины. Даже после хирургического удаления аденоидов у детей с АР значительно чаще сохраняются заложенность носа, ринорея, дыхание через рот, храп во время сна, чем у оперированных детей без аллергии.
По некоторым данным, неудовлетворительные результаты после удаления аденоидов наблюдается у 80% обследованных с АР.
С учетом этих обстоятельств, предоперационная подготовка детей с аденотонзиллярной гипертрофией и АР, с одной стороны, должна предусматривать меры, направленные на снижение интенсивности аллергического воспаления в полости носа, а с другой – больные АР после аденотонзиллэктомии должны наблюдаться и получать необходимое лечение на протяжении длительного времени.
Важность тщательного оториноларингологического обследования больных АР обусловлена еще и тем, что патологические изменения лор-органов оказывают крайне отрицательное влияние на течение АР и эффективность его лечения. Например, наличие такого распространенного нарушения, как искривление перегородки носа, сопровождается более выраженным, торпидным течением АР, отсутствием эффекта от проводимой терапии.
Растущие масштабы распространенности АР, его связи с другими заболеваниями, отрицательное влияние этой патологии на качество жизни пациентов позволяют рассматривать АР как серьезное заболевание, диагностика и лечение которого представляют собой междисциплинарную проблему и требуют усилий клиницистов различных специальностей.
Контроль симптомов АР в повседневной практике представляет собой достаточно сложную задачу и в целом может быть достигнут у 45,4–51,3% больных.
Препаратами первого выбора при лечении АР с легким течением являются пероральные антигистаминные средства. В частности, антигистаминные препараты второго поколения помогают устранить такой симптом АР, как заложенность носа.
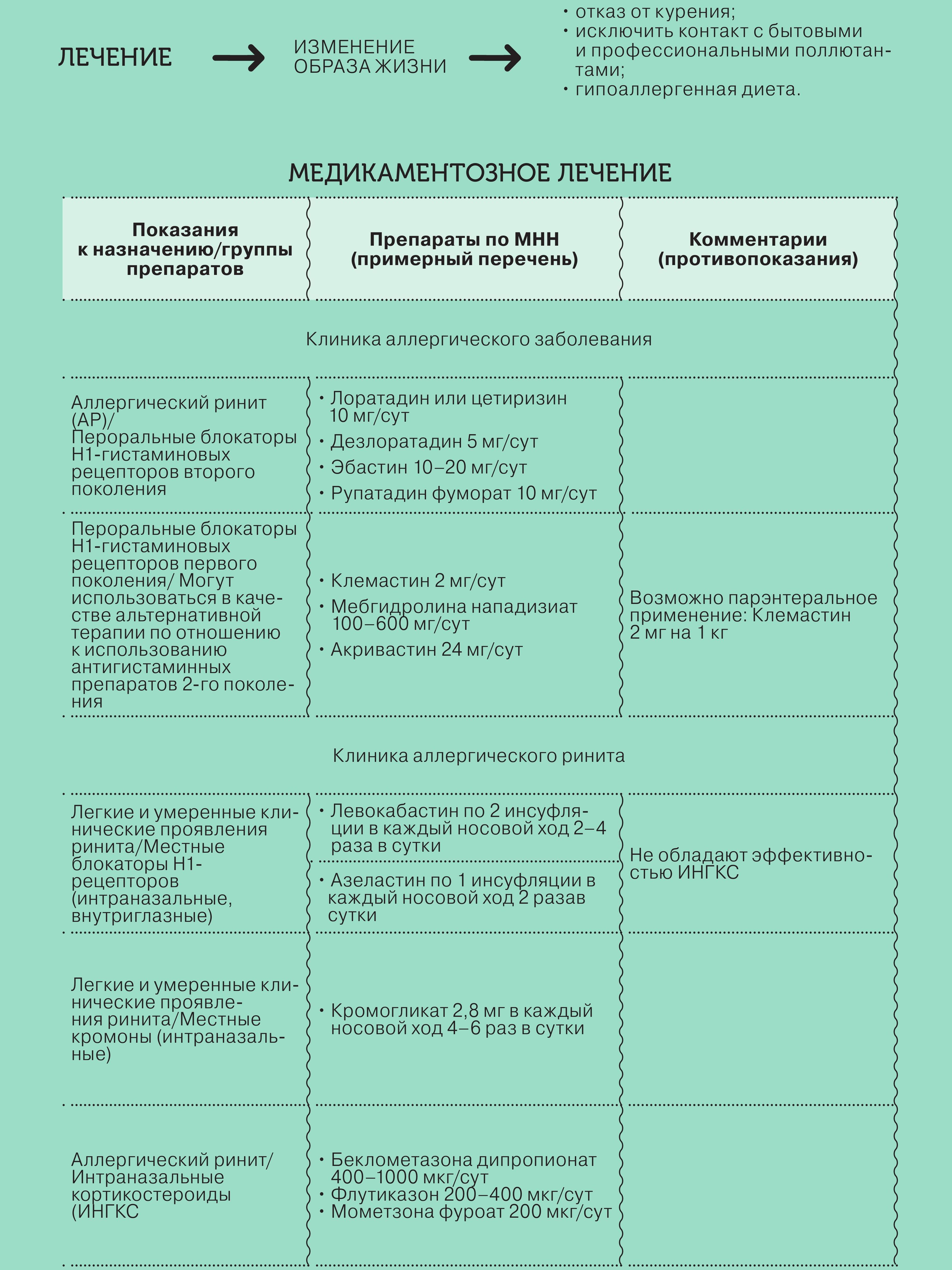


При недостаточном контроле симптомов у пациентов со средней и тяжелой формами заболевания эффективным средством фармакотерапии АР является применение интраназальных глюкокортикостероидов (ИНГКС), в частности флутиказона пропионата (ФП), который отличается хорошими фармакодинамическими и физико-химическими свойствами, высоким профилем безопасности.Благодаря высокой липофильности, селективности и сродству молекулы ФП к глюкокортикоидным рецепторам, препарат характеризуется выраженной местной противовоспалительной активностью, низкой биодоступностью и отсутствием ингибирующего влияния на выработку кортизола надпочечниками при интраназальном введении.
В многочисленных плацебо-контролируемых клинических исследованиях показано, что ФП способствует уменьшению выраженности назальных и глазных симптомов у больных АР, что оказывает положительное влияние на качество их жизни. Частота и характер нежелательных явлений при этом обычно сопоставимы с группой плацебо, за исключением небольших геморрагических выделений из носа, количество которых на фоне применения ФП несколько выше, чем в группе плацебо, и практически такое же, как и у пациентов, применявших другие ИНГКС.
К настоящему моменту накоплен многолетний опыт применения ФП, свидетельствующий о хорошо сбалансированном положительном действии препарата на основные симптомы АР, уровень психологического благополучия пациентов. Все это в сочетании с особенностями фармакодинамики, высоким профилем безопасности позволяет рассматривать ФП в качестве эффективного средства для контроля симптомов АР.
Материалы по теме:
Лекции и презентации:
Аллергический ринит
29.02.2020 | 17:01:56