Бесплодие. Диагностика бесплодия. Астенозооспермия, тератозооспермия, олигоастенотератозооспермия.
Раздел:
Статьи
/ Акушерство и гинекология
/ Гинекология
/ Бесплодие. Диагностика бесплодия. Астенозооспермия, тератозооспермия, олигоастенотератозооспермия.
Содержание
- Астенозооспермия
- Тератозооспермия
- Олигоастенотератозооспермия
Современные представления об этиологии и, соответственно, лечении астенозооспермии претерпели ряд изменений.
Во-первых, было установлено, что причинами астенозооспермии могут быть врожденные состояния (дефект хвоста сперматозоида из-за генетических мутаций) либо приобретенные. Точно разграничить их возможно только с помощью трансмиссионной электронной микроскопии, использование которой в повседневной клинической практике на настоящий момент невозможно.
Во-вторых, длительное время основными приобретенными причинами считались варикоцеле, ИДПЖ и выработка антиспермальных антител. Однако, как уже обсуждалось ранее, роль их в развитии бесплодия неоднозначна, а польза от лечения сомнительна. Кроме того, лечение может сопровождаться высоким риском развития осложнений.
В-третьих, на настоящий момент отсутствуют какие-либо клинические рекомендации по лечению астенозооспермии, предоставляемые авторитетными профессиональными специализированными сообществами. Это свидетельствует о том, что современный уровень знаний не позволяет определить оптимальную тактику лечения таких пациентов.
Исходя из субъективных и объективных причин, ситуация сложилась следующим образом: имеют место гипердиагностика и «гиперлечение» не только с использованием возможностей официальной медицины, но и биологически активными добавками и гомеопатическими средствами. Итог этого — необоснованная трата времени, денег и снижение качества жизни обследуемого.
Итак, принимая во внимание современный уровень знаний, диагностический алгоритм выглядит следующим образом (рис. 1).

Рис. 1. Алгоритм диагностики астенозооспермии
При получении в анализе спермограммы астенозооспермии (количество прогрессивно подвижных сперматозоидов — менее 32%) необходимо прежде всего исключить потенциально корректируемые причины:
• Длительное сексуальное воздержание.
• Рассмотреть возможные ошибки на преаналитическом этапе исследования спермограммы, а именно: неучтение состояний, способных транзиторно влиять на качество спермы, например повышение температуры выше 39 °С за последние 3 мес.
• Еще раз уточнить у пациента, не принимает ли он следующие препараты: антидепрессанты, хлорпромазин, диазепам, местные анестетики, метоклопрамид, фентоламин, пропранолол, атропин.
Если количество прогрессивно подвижных сперматозоидов менее 10%, то с большой долей вероятности можно утверждать, что имеют место генетические причины астенозооспермии.
Дальнейшая стратегия ведения пациента с астенозооспермией будет определяться наличием сопутствующих состояний, возрастом партнерши и состоянием ее фертильности, а также желанием пары по выбору метода лечения и длительностью бесплодия.
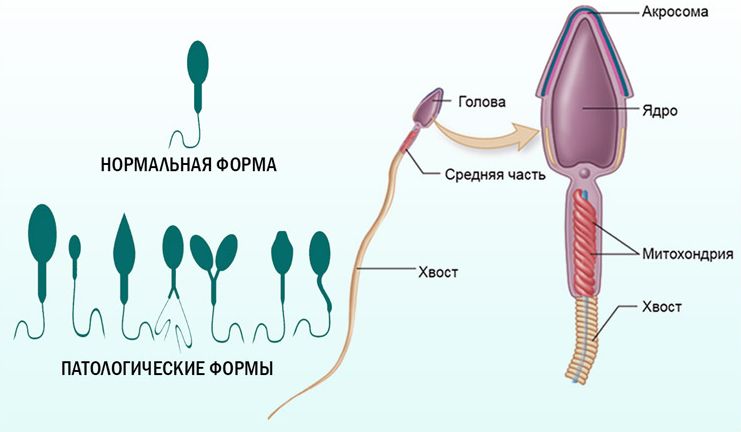
Что касается тератозооспермии, то в последнее время мнение о ее вкладе в развитие бесплодия также значительно изменилось. Это подтверждается тем, что необходимо всего 4% сперматозоидов с нормальной морфологией для естественного зачатия, а не 15%, как считалось ранее.
Клиническое значение тератозооспермии остается крайне противоречивым. Несмотря на то что были проведены многочисленные исследования с целью установления связи между морфологией сперматозоидов и вероятностью наступления беременности при естественном зачатии (Gunalp S., 2001; Guzick D.S., 2001) либо при применении внутриматочной инсеминации (Shibahara H., 2004; Spiessens C., 2003), до сих пор отсутствует консенсус в отношении показаний для использования вспомогательных репродуктивных технологий.
Исследования показали отсутствие связи между морфологией сперматозоидов и частотой оплодотворения in vitro. В случае обнаружения таких редких морфологических аномалий, как глобозооспермия, существует большая вероятность того, что оплодотворение не произойдет. Все же в большинстве случаев оплодотворение и беременность возможны даже с очень низким количеством морфологически нормальных сперматозоидов. Все это свидетельствует о том, что самостоятельная роль морфологии сперматозоидов в развитии бесплодия крайне низкая. Таким образом, согласно последним рекомендациям американского общества урологов:
Факт низкого количества морфологически нормальных сперматозоидов не должен рассматриваться в отдельности, а только в совокупности с другими для принятия решения о дальнейшем терапевтическом ведении пары и определения прогноза. The optimal Evaluation of the Infertile Male: AUA Best Practice Statement 2010
Соответственно, диагностический подход при тератозооспермии — это исключение генетических синдромов (глобозооспермия, микроцефалия и короткий хвост сперматозоидов) и рассмотрение сопутствующих состояний для выбора дальнейшей терапевтической тактики (рис. 2).

Рис. 2. Алгоритм диагностики тератозооспермии
Довольно часто вышеописанные состояния встречаются в комбинации друг с другом по типу: олигоастенотератозооспермия, олигоастенозооспермия, астенотератозооспермия.
Изменение спермограммы по типу олигоастенотератозооспермии может встречаться при тестикулярной недостаточности, функциональной обструкции дистальных семявыносящих протоков, варикоцеле, крипторхизме, гипогонадизме. Кроме того, возможными причинами олигоастенотератозооспермии могут быть ИДПЖ, неблагоприятные факторы окружающей среды, а также изменения в работе желез внутренней секреции (Cavallini G., 2006). Однако, согласно статистическим данным,
у половины мужчин с плохим качеством спермы невозможно обнаружить причину этого состояния даже при самом тщательном обследовании. Поэтому в большинстве случаев олигоастенотератозооспермия носит идиопатический характер.
Исходя из вышеизложенного, учитывая диагностические сложности, множественность и разнородность этиологических факторов, на наш взгляд, диагностический подход к олигоастенотератозооспермии должен строиться по принципу определения выраженности отдельных составляющих синдрома олигоастенотератозооспермии, а не на исключении всевозможных причинных факторов. Например, если отклонения наиболее выражены в концентрации сперматозоидов, то диагностический алгоритм должен быть таким же, как при олигозооспермии.
12.08.2022 | 22:09:40