Лихорадочно-интоксикационный синдром. Виды, причины и лечение лихорадки.
Раздел: Статьи
/
Общая врачебная практика.
/
Инфекционные болезни.
/
Лихорадочно-интоксикационный синдром. Виды, причины и лечение лихорадки.
Лихорадочно-интоксикационный синдром (ЛИС) - это клиническое проявление системной воспалительной реакции в ответ на микробную агрессию. Проникновение микроорганизмов и их токсинов во внутреннюю среду организма распознается особыми паттернраспознающими рецепторами, которые передают информацию на клеточные гуморальные факторы защиты, вызывая активацию фагоцитирующих, иммунокомпетентных клеток, синтез провоспалительных цитокинов, ИФН и других факторов защиты. Эти процессы сопровождаются активацией метаболических процессов, повышением теплопродукции, что приводит к повышению температуры, т.е. лихорадке. Энергоснабжение осуществляется преимущественно за счет эндогенных жиров, а не углеводов, поступающих с пищей. Снижается секреция пищеварительных ферментов, соответственно, утрачивается аппетит, уменьшаются затраты на мышечную работу - появляется слабость, миастения, заставляющая больного ограничить физическую активность и использовать освободившуюся энергию на защитные реакции. Стимулируется работа сердца, появляется тахикардия, стимуляция газообмена сопровождается увеличением минутного объема дыхания, т.е. его учащением или увеличением глубины дыхания. Активация простагландинов вызывает алгический синдром, головную боль, боль в мышцах, костях, суставах, «ломоту во всем теле», что заставляет больного занять горизонтальное положение, т.е. также способствует энергосбережению.
Лихорадочно-интоксикационный синдром может быть адекватным, что характерно для неосложненного циклического течения инфекционного процесса, а также недостаточным для полноценной реализации защитных механизмов, что ведет к прогрессированию патологического процесса и тяжелым специфическим поражениям, вызванным возбудителем, вторичным осложнениям. В ряде случаев защитные механизмы могут быть избыточными и сопровождаться гипертермией, нарушением состояния ЦНС и сердечно-сосудистой системы, поражением сосудистой системы, нарушениями гемостаза и другими патологиями, часто - развитием инфекционно-токсического шока.
В то же время и роль возбудителя является не меньшей и зависит от его факторов патогенности, определяющих специфичность клинической картины, от вирулентности штамма возбудителя, инфицирующей дозы, часто от пути инфицирования.
Все эти факторы в совокупности и определяют индивидуальные особенности лихорадочно-интоксикационного синдрома.
Следует подчеркнуть, что тяжесть течения инфекционной болезни определяется не только выраженностью ЛИС, но и характерной, часто в большей степени, для каждой инфекции органопатологией (поражением ЦНС, сердечно-сосудистой системы, органов дыхания, печени, почек, пищеварительного тракта и т.д.). Кроме того, факторы патогенности ряда возбудителей (ботулотоксин, столбнячный токсин, холероген, факторы патогенности грибов) не вызывают реакции ТОЛ-рецепторов и не инициируют лихорадочно-интоксикационного синдрома. В то же время тяжесть проявления ЛИС при большинстве инфекций коррелирует с тяжестью течения болезни и должна быть максимально объективно оценена, а в ряде случаев нуждается в коррекции (табл. 1.1).
Таблица 1.1. Классификация лихорадочно-интоксикационного синдрома
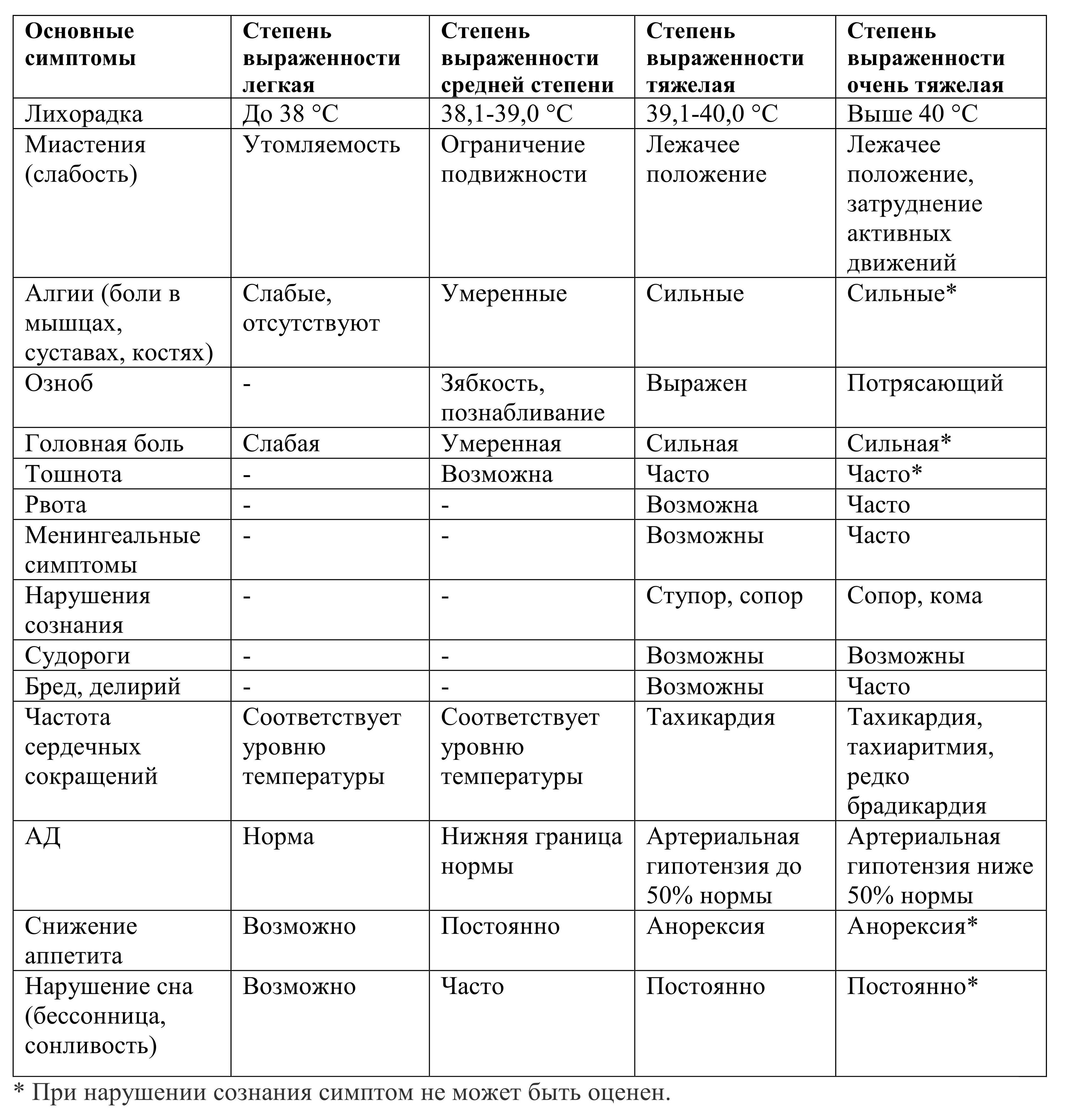
Суммарная оценка тяжести дается по наиболее выраженным нарушениям. При наличии органной патологии соответствующие симптомы не могут быть включены в характеристику ЛИС, и тяжесть состояния определяется степенью выраженности органопатологии. Например, тяжелая миастения при ботулизме при нормальной температуре тела; потрясающий озноб при неосложненной малярии, интенсивная головная боль с тошнотой и рвотой при умеренной лихорадке при вирусном менингите, тахиаритмия при инфекционном миокардите и т.д.
Основным проявлением лихорадочно-интоксикационного синдрома является лихорадка. Ее оценивают по следующим параметрам: уровню повышения температуры тела, продолжительности, характеру суточных колебаний, темпам нарастания и снижения температуры тела.
Температура тела до 38 °С расценивается как субфебрильная (до 37,5 °С - низкий субфебрилитет, 37,6-38,0 °С - высокий субфебрилитет), 38,1-40,0 °С - фебрильная (до 39,0 °С - умеренная, 39,1-40 °С - высокая), 40,1 °С и выше - гиперпиретическая.
Длительность лихорадки в пределах 1-5 сут - кратковременная, 6-15 сут - длительная, свыше 15 сут - затяжная. Если суточные колебания не превышают 1 °С, а уровень выше 38 °С - лихорадка постоянного типа, если суточные колебания до 3 °С - ремиттирующая (послабляющая), свыше 3 °С - гектическая, часто при таких колебаниях температуры ее повышение сопровождается ознобом, снижение - обильным потоотделением; лихорадка с максимумом уровня в утренние часы или ночью, т.е. с нарушением циркадного ритма температуры тела, обозначается как неправильная, извращенная. К неправильному типу относится и лихорадка с повторными колебаниями в течение суток, выявленными при термометрии через 3-4 ч. Выделяют также волнообразную лихорадку, когда высокий уровень температуры тела сменяется субфебрильным, а затем вновь повышается; интермиттирующую, когда дни с высокой температурой чередуются с днями нормальной температуры, и возрастную лихорадку, при которой лихорадочные волны разделены несколькими днями нормальной температуры. Острым развитие лихорадки считается при достижении максимального уровня в течение 1-2 сут, подострым - в течение 3-5 сут, постепенным - более 5 сут. Если падение температуры до нормы происходит в течение суток (иногда нескольких часов), оно обозначается как критическое, в течение 2-3 сут - как ускоренный лизис, более медленное - лизис.
Следует подчеркнуть, что широкое применение НПВС, антибиотиков в ранние сроки, часто до установления диагноза, в большинстве случаев не позволяет дать развернутую характеристику лихорадочной реакции.
Этиология
Лихорадочно-интоксикационный синдром характерен для всех бактериальных, вирусных, протозойных инфекций. Ранее регистрируется при глистных инвазиях (в стадии миграции), не характерен для грибковых инфекций, так как патогенные грибы не содержат компонентов, инициирующих лихорадку и интоксикацию. Лихорадка при генерализованных микозах за редким исключением инициируется сопутствующей бактериальной инфекцией (кандидозно-стафилококковый сепсис). Среди бактериальных инфекций лихорадка не характерна для ботулизма, начальной стадии столбняка (в дальнейшем высокая лихорадка обусловлена повышенной теплопродукцией за счет судорожного сокращения мышц), холеры, неосложненного амебиаза и лямблиоза, кожного лейшманиоза. При ботулизме лихорадка и диспепсический синдром в первые часы связаны с наличием в пищевом продукте дополнительной флоры.
В большинстве случаев ЛИС сопровождается другими, характерными для определенной нозоформы синдромами [сыпь, катарально-респираторный, диспепсический, менингеальные синдромы, лимфаденопатия (ЛАП), гепатолиенальный синдром и др.]. При отсутствии каких-либо характерных признаков какой-либо инфекционной болезни больные подлежат госпитализации в диагностическое отделение инфекционной больницы, где проводится исследование крови, мочи, бактериология, иммунологические исследования, ПЦР-диагностика, для установления диагноза и исследования заболеваний неинфекционной этиологии (аутоиммунные болезни, онкологические заболевания, в частности лейкозы, лимфомы и др.).
Лечение лихорадки
Лихорадка - защитная реакция организма, сопровождающая активацию защитных механизмов, поэтому подлежит коррекции при высокой температуре (39-39,5 °С и выше), при плохой субъективной переносимости. В этих случаях применяют антибиотики.
Дезинтоксикация зависит от степени выраженности ЛИС. При легкой степени интоксикации показан домашний режим, обильное питье (чай, минеральная вода, соки, морсы, компоты) - до 3 л в сутки, диета с исключением острых приправ, жареных блюд, копченостей, тугоплавких жиров. При средней тяжести ЛИС показан постельный режим, госпитализация по индивидуальным показаниям (длительность лихорадки более 5 сут, отягощенный преморбидный фон), диета, включение потогонных средств: мед, малина, брусника и др.
При тяжелой интоксикации показана госпитализация, при очень тяжелой - экстренные физические методы охлаждения, антипиретики, детоксикация путем внутривенной инфузии растворов: 5-10% раствора декстрозы (Глюкозы*), декстрана [ср. мол. масса 35 000-45 000] (Реополиглюкина*), альбумина человека (Альбумина*), плазмы до 0,5-1,5 л в сутки под контролем диуреза. По показаниям больных переводят в ОРИТ.
Антимикробные препараты на дому не показаны, в стационаре - после установления диагноза. По витальным показаниям после забора материала (кровь, моча) на микробиологические исследования используют антибиотики широкого спектра действия внутривенно, в отдельных случаях - кортикостероиды внутривенно до 5 мг/кг преднизолон.
Источник: Инфекционные болезни: национальное руководство / под ред. Н. Д. Ющука, Ю. Я. Венгерова. - 3-е изд., перераб. и доп. - Москва: ГЭОТАР-Медиа, 2021.
Лихорадочно-интоксикационный синдром может быть адекватным, что характерно для неосложненного циклического течения инфекционного процесса, а также недостаточным для полноценной реализации защитных механизмов, что ведет к прогрессированию патологического процесса и тяжелым специфическим поражениям, вызванным возбудителем, вторичным осложнениям. В ряде случаев защитные механизмы могут быть избыточными и сопровождаться гипертермией, нарушением состояния ЦНС и сердечно-сосудистой системы, поражением сосудистой системы, нарушениями гемостаза и другими патологиями, часто - развитием инфекционно-токсического шока.
В то же время и роль возбудителя является не меньшей и зависит от его факторов патогенности, определяющих специфичность клинической картины, от вирулентности штамма возбудителя, инфицирующей дозы, часто от пути инфицирования.
Все эти факторы в совокупности и определяют индивидуальные особенности лихорадочно-интоксикационного синдрома.
Следует подчеркнуть, что тяжесть течения инфекционной болезни определяется не только выраженностью ЛИС, но и характерной, часто в большей степени, для каждой инфекции органопатологией (поражением ЦНС, сердечно-сосудистой системы, органов дыхания, печени, почек, пищеварительного тракта и т.д.). Кроме того, факторы патогенности ряда возбудителей (ботулотоксин, столбнячный токсин, холероген, факторы патогенности грибов) не вызывают реакции ТОЛ-рецепторов и не инициируют лихорадочно-интоксикационного синдрома. В то же время тяжесть проявления ЛИС при большинстве инфекций коррелирует с тяжестью течения болезни и должна быть максимально объективно оценена, а в ряде случаев нуждается в коррекции (табл. 1.1).
Таблица 1.1. Классификация лихорадочно-интоксикационного синдрома

Суммарная оценка тяжести дается по наиболее выраженным нарушениям. При наличии органной патологии соответствующие симптомы не могут быть включены в характеристику ЛИС, и тяжесть состояния определяется степенью выраженности органопатологии. Например, тяжелая миастения при ботулизме при нормальной температуре тела; потрясающий озноб при неосложненной малярии, интенсивная головная боль с тошнотой и рвотой при умеренной лихорадке при вирусном менингите, тахиаритмия при инфекционном миокардите и т.д.
Основным проявлением лихорадочно-интоксикационного синдрома является лихорадка. Ее оценивают по следующим параметрам: уровню повышения температуры тела, продолжительности, характеру суточных колебаний, темпам нарастания и снижения температуры тела.
Температура тела до 38 °С расценивается как субфебрильная (до 37,5 °С - низкий субфебрилитет, 37,6-38,0 °С - высокий субфебрилитет), 38,1-40,0 °С - фебрильная (до 39,0 °С - умеренная, 39,1-40 °С - высокая), 40,1 °С и выше - гиперпиретическая.
Длительность лихорадки в пределах 1-5 сут - кратковременная, 6-15 сут - длительная, свыше 15 сут - затяжная. Если суточные колебания не превышают 1 °С, а уровень выше 38 °С - лихорадка постоянного типа, если суточные колебания до 3 °С - ремиттирующая (послабляющая), свыше 3 °С - гектическая, часто при таких колебаниях температуры ее повышение сопровождается ознобом, снижение - обильным потоотделением; лихорадка с максимумом уровня в утренние часы или ночью, т.е. с нарушением циркадного ритма температуры тела, обозначается как неправильная, извращенная. К неправильному типу относится и лихорадка с повторными колебаниями в течение суток, выявленными при термометрии через 3-4 ч. Выделяют также волнообразную лихорадку, когда высокий уровень температуры тела сменяется субфебрильным, а затем вновь повышается; интермиттирующую, когда дни с высокой температурой чередуются с днями нормальной температуры, и возрастную лихорадку, при которой лихорадочные волны разделены несколькими днями нормальной температуры. Острым развитие лихорадки считается при достижении максимального уровня в течение 1-2 сут, подострым - в течение 3-5 сут, постепенным - более 5 сут. Если падение температуры до нормы происходит в течение суток (иногда нескольких часов), оно обозначается как критическое, в течение 2-3 сут - как ускоренный лизис, более медленное - лизис.

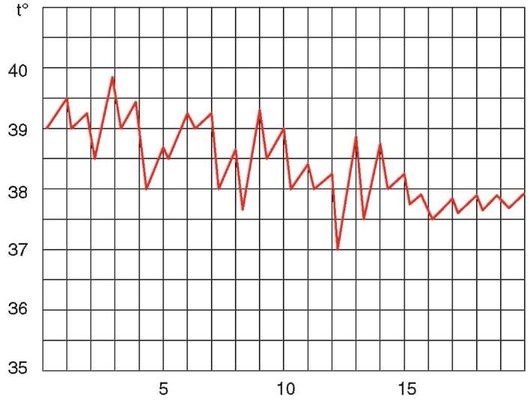
Атипичная лихорадка
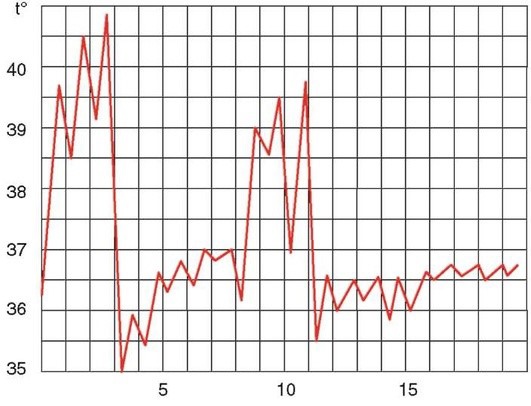

Возвратная лихорадка
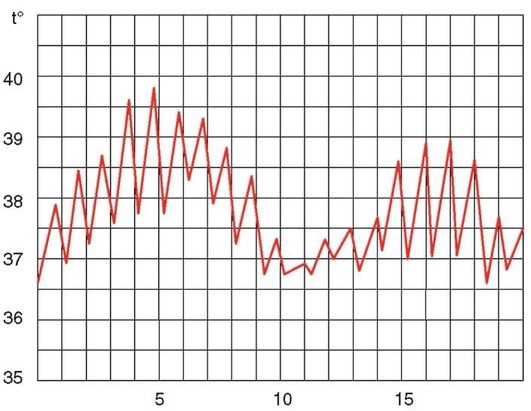

Волнообразная лихорадка
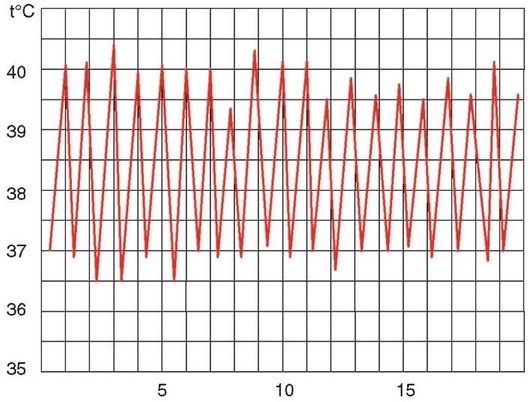

Гектическая лихорадка
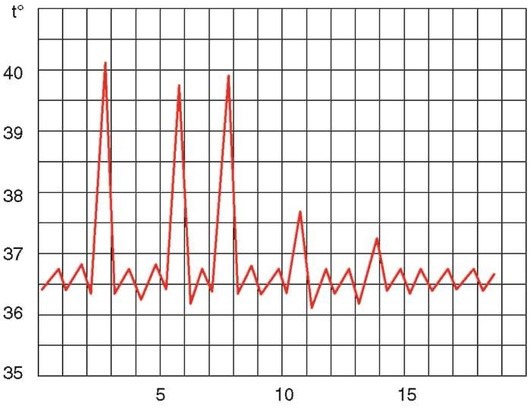

Перемежающая лихорадка
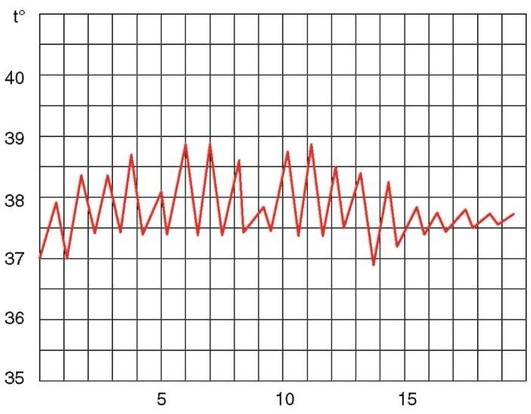
Ремиттирующая лихорадка

Ремиттирующая лихорадка
Следует подчеркнуть, что широкое применение НПВС, антибиотиков в ранние сроки, часто до установления диагноза, в большинстве случаев не позволяет дать развернутую характеристику лихорадочной реакции.
Этиология
Лихорадочно-интоксикационный синдром характерен для всех бактериальных, вирусных, протозойных инфекций. Ранее регистрируется при глистных инвазиях (в стадии миграции), не характерен для грибковых инфекций, так как патогенные грибы не содержат компонентов, инициирующих лихорадку и интоксикацию. Лихорадка при генерализованных микозах за редким исключением инициируется сопутствующей бактериальной инфекцией (кандидозно-стафилококковый сепсис). Среди бактериальных инфекций лихорадка не характерна для ботулизма, начальной стадии столбняка (в дальнейшем высокая лихорадка обусловлена повышенной теплопродукцией за счет судорожного сокращения мышц), холеры, неосложненного амебиаза и лямблиоза, кожного лейшманиоза. При ботулизме лихорадка и диспепсический синдром в первые часы связаны с наличием в пищевом продукте дополнительной флоры.
В большинстве случаев ЛИС сопровождается другими, характерными для определенной нозоформы синдромами [сыпь, катарально-респираторный, диспепсический, менингеальные синдромы, лимфаденопатия (ЛАП), гепатолиенальный синдром и др.]. При отсутствии каких-либо характерных признаков какой-либо инфекционной болезни больные подлежат госпитализации в диагностическое отделение инфекционной больницы, где проводится исследование крови, мочи, бактериология, иммунологические исследования, ПЦР-диагностика, для установления диагноза и исследования заболеваний неинфекционной этиологии (аутоиммунные болезни, онкологические заболевания, в частности лейкозы, лимфомы и др.).
Лечение лихорадки
Лихорадка - защитная реакция организма, сопровождающая активацию защитных механизмов, поэтому подлежит коррекции при высокой температуре (39-39,5 °С и выше), при плохой субъективной переносимости. В этих случаях применяют антибиотики.
Дезинтоксикация зависит от степени выраженности ЛИС. При легкой степени интоксикации показан домашний режим, обильное питье (чай, минеральная вода, соки, морсы, компоты) - до 3 л в сутки, диета с исключением острых приправ, жареных блюд, копченостей, тугоплавких жиров. При средней тяжести ЛИС показан постельный режим, госпитализация по индивидуальным показаниям (длительность лихорадки более 5 сут, отягощенный преморбидный фон), диета, включение потогонных средств: мед, малина, брусника и др.
При тяжелой интоксикации показана госпитализация, при очень тяжелой - экстренные физические методы охлаждения, антипиретики, детоксикация путем внутривенной инфузии растворов: 5-10% раствора декстрозы (Глюкозы*), декстрана [ср. мол. масса 35 000-45 000] (Реополиглюкина*), альбумина человека (Альбумина*), плазмы до 0,5-1,5 л в сутки под контролем диуреза. По показаниям больных переводят в ОРИТ.
Антимикробные препараты на дому не показаны, в стационаре - после установления диагноза. По витальным показаниям после забора материала (кровь, моча) на микробиологические исследования используют антибиотики широкого спектра действия внутривенно, в отдельных случаях - кортикостероиды внутривенно до 5 мг/кг преднизолон.
Источник: Инфекционные болезни: национальное руководство / под ред. Н. Д. Ющука, Ю. Я. Венгерова. - 3-е изд., перераб. и доп. - Москва: ГЭОТАР-Медиа, 2021.
06.08.2021 | 17:29:28