Овариальный цикл.
Взаимосвязь между уровнем гормонов в процессе менструального цикла, изменениями фолликула и эндометрия представлена на рис. 1.1.
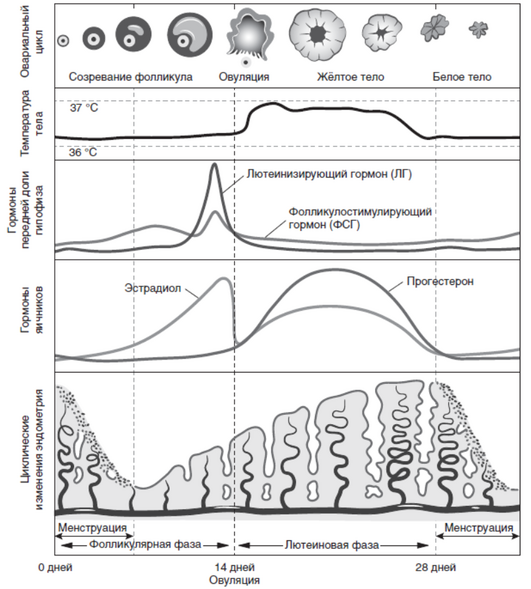
Рис. 1.1. Взаимоотношения в процессе менструального цикла между изменениями в крови гормонов передней доли гипофиза и яичников, с одной стороны, и овариальным циклом и циклическим изменением эндометрия — с другой
Структура яичника и его гормональная активность в репродуктивном возрасте постоянно изменяются, что отражается в ряде физиологических изменений, характерных для нормального менструального цикла. В зрелом яичнике выделяют две основные функции — синтез и секрецию половых стероидов и высвобождение зрелой яйцеклетки каждые 28–30 дней.
Основная репродуктивная единица яичника — небольшой примордиальный фолликул, состоящий из:
• овоцита малых размеров (<25 мкм в диаметре);
• небольшого количества слабо дифференцированных зернистых клеток, которые могут в виде кольца окружать овоцит;
• базальной мембраны, которая окружает зернистые клетки, отделяя их от примыкающей стромы яичника.
Примордиальные фолликулы располагаются в наружной части коркового слоя яичника, непосредственно под фиброзной капсулой яичника. В пубертатный период в яичнике насчитывают до 400 000 примордиальных фолликулов, из которых только около 400 претерпевают дальнейшее развитие, превращаясь в зрелую яйцеклетку.
Из примордиального фолликула образуется так называемый первичный фолликул, который состоит из:
• овоцита, достигшего зрелых размеров (80–100 мкм);
• мембраны, окружающей овоцит (прозрачной зоны);
• слоя зернистых клеток, которые приобретают кубовидные очертания;
• наружной базальной мембраны.
В дальнейшем зернистые клетки быстро пролиферируют, образуя многослойное покрытие ооцита с участками скопления жидкости. Вокруг базальной мембраны начинают группироваться клетки, которые не отличаются от мезенхимальных фибробластов и формируют капсулу, чем завершается образование так называемого вторичного (преантрального) фолликула.
В процессе дальнейшего размножения зернистых клеток между ними в ещё большей степени скапливается жидкость, что в конечном итоге приводит к образованию так называемой фолликулярной полости, или антрума. Ооцит и часть окружающих его зернистых клеток постепенно оттесняются в одну сторону фолликулярной полости, и формируется третичный (антральный) фолликул. Быстрое накопление фолликулярной жидкости, а также рост массы зернистых клеток ведут к дальнейшему увеличению фолликула, который называют преовуляторным (граафовым) фолликулом. Перед овуляцией фолликул достигает размеров 2–2,5 см в диаметре.
После овуляции антрум наполняется кровью и лимфой. Стенки фолликула спадаются и становятся извитыми, а сосуды капсулы проникают в слой зернистых клеток. Внешний вид зернистых клеток после овуляции существенно изменяется, и они становятся лютеинизирующими. Вместе с прилегающей капсулой или примыкающими стромальными клетками лютеинизирующий зернистый слой формирует жёлтое тело. Если после овуляции не наступает беременности, то жёлтое тело, просуществовав около 14 дней, затем постепенно замещается фиброзной тканью, и на его месте образуется белое тело. После лютеолиза снова активируется развитие очередного фолликула и начинается новый менструальный цикл.
Регуляция роста и стероидогенеза в овариальном фолликуле. В настоящее время выделяют четыре фазы формирования овариального фолликула, в процессе которых пул трансформирующихся фолликулов постепенно сокращается от десятка до единичного в последней фазе.
• Первая фаза рекрутирования (120 дней) регулируется исключительно АМГ, который стимулирует трансформацию примордиальных фолликулов в пул первичных, а затем вторичных.
• Вторая фаза рекрутирования занимает 85 дней, в ней под совместным влиянием АМГ и ФСГ вторичные фолликулы превращаются в малые антральные (2–5 мм).
• В третьей фазе селекции (около 7 дней) под влиянием ингибина Б, ФСГ и эстрадиола малые фолликулы превращаются в несколько доминантных.
• В четвёртой фазе доминирования (около 7 дней) под влиянием ФСГ и эстрадиола образуется единственный овуляторный фолликул.
Связываясь с рецепторами зернистых клеток, ФСГ стимулирует в них синтез ферментов, которые, в свою очередь, стимулируют превращение андрогенов-предшественников в эстрогены. Эстрадиол играет ведущую роль в росте фолликула и его развитии, воздействуя на зернистые клетки как местно, так и через регуляцию секреции ФСГ и ЛГ гипофиза. В малых фолликулах эстрадиол вызывает пролиферацию зернистых клеток. В отсутствие ФСГ эстрадиол может вызвать рост фолликула до преантральной стадии, но дальнейшее развитие фолликула зависит от стимулирующего действия гонадотропинов. ФСГ и эстрадиол, гармонически взаимодействуя, стимулируют образование рецепторов к ЛГ в зернистых клетках. В противоположность рецепторам к ФСГ, которые есть только у зернистых клеток, рецепторы к ЛГ были также обнаружены в клетках капсулы, интерстициальных и лютеальных клетках.
Процесс образования эстрадиола в фолликуле объясняется так называемой двуклеточной теорией. В соответствии с этой гипотезой ЛГ стимулирует в клетках капсулы синтез андрогенов-предшественников, главным образом андростендиона и в меньшей степени тестостерона. Андрогены диффундируют через базальную мембрану, которая отделяет капсулу от зернистых клеток. Некоторое количество андростендиона и тестостерона поступает в антральную жидкость, а остальное превращается зернистыми клетками в эстрадиол. Полагают, что эстрадиол, вырабатываемый зернистыми клетками, остаётся в фолликулярной жидкости, а синтезируемый клетками капсулы — поступает в кровь. С одной стороны, андрогены, являясь субстратом для образования эстрогенов, стимулируют рост фолликула, а с другой — при высоком абсолютном или относительном (по сравнению с эстрогенами) содержании андрогенов в фолликуле (что происходит в фазе атрезии фолликула) андрогены подавляют развитие фолликула. Этим можно отчасти объяснить недоразвитие фолликулов при поликистозе яичников и других состояниях, при которых наблюдают гиперсекрецию андрогенов.
Нестероидные факторы, регулирующие функцию яичников В фолликулярной жидкости обнаружено несколько белков, которые влияют на секрецию ФСГ и/или меняют секрецию эстрадиола зернистыми клетками. Среди них наиболее изучены ингибины А и Б. Они подавляют секрецию ФСГ, и полагают, что ингибины вырабатываются зернистыми клетками. Комбинация двух β-субъединиц ингибина представляет собой белок активин, который стимулирует секрецию ФСГ. Физиологическая роль ингибина Б заключается в регулировании формирования овариального фолликула, и по концентрации в крови ингибина Б предлагают определять потенциальную доступность пула примордиальных фолликулов.
30.05.2023 | 21:59:36