COVID-19. Эпидемиология, классификация коронавируса. Клиническая картина и диагностика COVID-19. Версия 9 от 26.10.2020г.
Раздел: Статьи
/
Общая врачебная практика.
/
Инфекционные болезни.
/
COVID-19. Эпидемиология, классификация коронавируса. Клиническая картина и диагностика COVID-19. Версия 9 от 26.10.2020г.
Актуальная статья: COVID-19. Этиология, патогенез, патоморфология и эпидемиология новой коронавирусной инфекции. Версия 11 от 07.05.2021г.
COVID-19 . Клиника, диагностика и дифференциальная диагностика новой коронавирусной инфекции. Версия 11 от 07.05.2021г.
Содержание
COVID-19 . Клиника, диагностика и дифференциальная диагностика новой коронавирусной инфекции. Версия 11 от 07.05.2021г.
Содержание
Эпидемиологическая характеристика COVID-19
Стандартное определение случая заболевания COVID-19
Клиническая картина новой коронавирусной инфекции COVID-19
Классификация COVID-19 по степени тяжести
Кожные сыпи при COVID-19
Особенности клинических проявлений у пациентов пожилого и старческого возраста
Диагностика коронавирусной инфекции
- Алгоритм обследования пациента с подозрением на COVID-19
- Лабораторная диагностика COVID-19
- Дифференциальная диагностика COVID-19
С декабря 2019 г. по март 2020 г. наиболее широкое распространение SARS-CoV-2 получил на территории КНР, в которой подтвержденные случаи заболевания были зарегистрированы во всех административных образованиях. Наибольшее количество заболевших выявлено в Юго-Восточной части КНР с эпицентром в провинции Хубэй (84% от общего числа случаев в КНР).
С конца января 2020 г. во многих странах мира стали регистрироваться случаи COVID-19, преимущественно связанные с поездками в КНР. В конце февраля 2020 г. резко осложнилась эпидемиологическая обстановка по COVID-19 в Южной Корее, Иране и Италии, что в последующем привело к значительному росту числа случаев заболевания в других странах мира, связанных с поездками в эти страны. ВОЗ объявила 11 марта 2020 г. о начале пандемии COVID-19.


Среди всех регионов мира первое место по числу выявленных случаев заболевания и летальных исходов занимает Американский регион. При этом наибольшее число случаев инфицирования в настоящее время зарегистрировано в США и Бразилии (более 40% от общего числа в мире).
Почти все страны мира серьезно пострадали от пандемии COVID-19, однако эпидемическая ситуация в разных странах крайне неоднородная. Высокий уровень заболеваемости и летальности отмечается в тех странах, где изоляционно-ограничительные мероприятия были введены с запозданием или в неполном объеме (Италия, Испания, США, Великобритания). Напротив, в странах, в которых противоэпидемические мероприятия были введены своевременно и в полном объеме (Сингапур, Южная Корея, Тайвань, Япония), наблюдается низкий уровень заболеваемости и летальности от COVID-19.
Основным источником инфекции является больной человек, в том числе находящийся в инкубационном периоде заболевания. Наибольшую опасность для окружающих представляет человек в последние два дня инкубационного периода и первые дни болезни.
Передача инфекции осуществляется воздушно-капельным, воздушно-пылевым и контактным путями. Ведущим путем передачи SARS-CoV-2 является воздушно-капельный, который реализуется при кашле, чихании и разговоре на близком (менее 2 метров) расстоянии. Контактный путь передачи реализуется во время рукопожатий и других видах непосредственного контакта с инфицированным человеком, а также через пищевые продукты, поверхности и предметы, контаминированные вирусом.
По имеющимся научным данным возможен фекально-оральный механизм передачи вируса. РНК SARS-CoV-2 обнаруживалась в образцах фекалий больных, как и при других инфекциях, вызванных высокопатогенными коронавирусами.
Установлена роль COVID-19 как инфекции, связанной с оказанием медицинской помощи. Медицинские работники подвергаются самому высокому риску инфицирования, поскольку в процессе выполнения профессиональных обязанностей имеют длительный аэрозольный контакт.
Риск реализации воздушно-капельного и контактного путей передачи возбудителя повышается в условиях несоблюдения требований санитарно-эпидемиологического режима, в том числе правил инфекционной безопасности (использование средств индивидуальной защиты).
Существует высокий риск формирования эпидемических очагов COVID-19 в организованных коллективах (воинские коллективы, образовательные учреждения, дома престарелых, психоневрологические диспансеры, общежития, медицинские организации) в случае нарушения санитарно-противоэпидемического режима. Также существует риск возникновения множественных заболеваний в коллективах организаций закрытого типа при несоблюдении мер профилактики инфекции.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, включена в перечень заболеваний, представляющих опасность для окружающих (постановление Правительства Российской Федерации от 31 января 2020 г. № 66).

Подозрительный на COVID-19 случай
Клинические проявления острой респираторной инфекции (ОРИ) (температура (t) тела выше 37,5 °C и один или более из следующих признаков: кашель – сухой или со скудной мокротой, одышка, ощущение заложенности в грудной клетке, насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95%, боль в горле, заложенность носа или умеренная ринорея, нарушение или потеря обоняния (гипосмия или аносмия), потеря вкуса (дисгевзия), конъюнктивит, слабость, мышечные боли, головная боль, рвота, диарея, кожная сыпь) при отсутствии других известных причин, которые объясняют клиническую картину вне зависимости от эпидемиологического анамнеза.
Вероятный (клинически подтвержденный) случай COVID-19
1. Клинические проявления ОРИ (t тела > 37,5 °C и один или более признаков: кашель, сухой или со скудной мокротой, одышка, ощущение заложенности в грудной клетке, SpO2 ≤ 95%, боль в горле, заложенность носа или умеренная ринорея, нарушение или потеря обоняния (гипосмия или аносмия), потеря вкуса (дисгевзия), конъюнктивит, слабость, мышечные боли, головная боль, рвота, диарея, кожная сыпь) при наличии хотя бы одного из эпидемиологических признаков:
• Возвращение из зарубежной поездки за 14 дней до появления симптомов;
• Наличие тесных контактов за последние 14 дней с лицом, находящимся под наблюдением по COVID-19, который в последующем заболел;
• Наличие тесных контактов за последние 14 дней с лицом, у которого лабораторно подтвержден диагноз COVID-19;
• Наличие профессиональных контактов с лицами, у которых выявлен подозрительный или подтвержденный случай заболевания COVID-19.
2. Наличие клинических проявлений, указанных в п.1, в сочетании с характерными изменениями в легких по данным компьютерной томографии (КТ) вне зависимости от результатов однократного лабораторного исследования на наличие РНК SARS-CoV-2 и эпидемиологического анамнеза.
3. Наличие клинических проявлений (указаны в п.1), в сочетании с характерными изменениями в легких по данным лучевых исследований (указаны в п.2) при невозможности проведения лабораторного исследования на наличие РНК SARS-CoV-2.
Подтвержденный случай COVID-19
1. Положительный результат лабораторного исследования на наличие РНК
SARS-CoV-2 с применением методов амплификации нуклеиновых кислот
(МАНК) или антигена SARS-CoV-2 c применением иммунохроматографического анализа вне зависимости от клинических проявлений.
2. Положительный результат на антитела класса IgA, IgM и/или IgG у пациентов с клинически подтвержденной инфекцией COVID-19.
Инкубационный период составляет от 2 до 14 суток, в среднем 5-7 суток.
Для COVID-19 характерно наличие клинических симптомов ОРВИ:
• Повышение t тела (> 90%);
• Кашель (сухой или с небольшим количеством мокроты) в 80% случаев; • Одышка (30%);
• Утомляемость (40%);
• Ощущение заложенности в грудной клетке (> 20%).
Также могут отмечаться боль в горле, насморк, снижение обоняния и вкуса, признаки конъюнктивита.
Наиболее тяжелая одышка развивается к 6-8-му дню от момента инфицирования. Также установлено, что среди первых симптомов могут быть миалгия (11%), спутанность сознания (9%), головные боли (8%), кровохарканье (2-3%), диарея (3%), тошнота, рвота, сердцебиение. Данные симптомы в дебюте инфекции могут наблюдаться и при отсутствии повышения температуры тела.
Клинические варианты и проявления COVID-19:
• ОРВИ (поражение только верхних отделов дыхательных путей);
• Пневмония без дыхательной недостаточности;
• ОРДС (пневмония с ОДН);
• Сепсис, септический (инфекционно-токсический) шок;
• ДВС-синдром, тромбозы и тромбоэмболии.
Гипоксемия (SpO2 < 88%) развивается более чем у 30 % пациентов.


Легкое течение
• Т тела < 38 °C, кашель, слабость, боли в горле
• Отсутствие критериев среднетяжелого и тяжелого течения
Среднетяжелое течение
• Т тела > 38 °C
• ЧДД > 22/мин
• Одышка при физических нагрузках
• Изменения при КТ (рентгенографии), типичные для вирусного поражения (объем поражения минимальный или средний; КТ 1-2)
• SpO2 < 95%
• СРБ сыворотки крови >10 мг/л
Тяжелое течение
• ЧДД > 30/мин
• SpO2 ≤ 93%
• PaO2 /FiO2 ≤ 300 мм рт.ст.
• Снижение уровня сознания, ажитация
• Нестабильная гемодинамика (систолическое АД менее 90 мм рт.ст. или диастолическое АД менее 60 мм рт.ст., диурез менее 20 мл/час)
• Изменения в легких при КТ (рентгенографии), типичные для вирусного поражения (объем поражения значительный или субтотальный; КТ 3-4)
• Лактат артериальной крови > 2 ммоль/л
• qSOFA > 2 балла
Крайне тяжелое течение
• Стойкая фебрильная лихорадка
• ОРДС
• ОДН с необходимостью респираторной поддержки (инвазивная вентиляции легких)
• Септический шок
• Полиорганная недостаточность
• Изменения в легких при КТ (рентгенографии), типичные для вирусного поражения критической степени (объем поражения значительный или субтотальный; КТ 4) или картина ОРДС.

В среднем у 50% инфицированных заболевание протекает бессимптомно. У 80% пациентов с наличием клинических симптомов заболевание протекает в легкой форме ОРВИ. Двадцать процентов подтвержденных случаев заболевания, зарегистрированных в КНР, были классифицированы органами здравоохранения КНР как тяжелые (15% тяжелых больных, 5% в критическом состоянии). Средний возраст пациентов в КНР составил 51 год, наиболее тяжелые формы развивались у пациентов пожилого возраста (60 и более лет), среди заболевших пациентов часто отмечаются такие сопутствующие заболевания, как сахарный диабет (в 20%), артериальная гипертензия (в 15%), другие сердечно-сосудистые заболевания (15%).
В настоящее время имеется ряд клинических наблюдений, описывающих кожные сыпи при COVID-19, в связи с чем основной задачей клиницистов является дифференциальная диагностика поражений кожи при COVID-19 от других инфекционных экзантем, а также целого ряда дерматозов.
Анализ накапливающихся в литературе описаний клинических наблюдений кожных сыпей у больных COVID-19, а также собственный опыт продолжающегося динамического наблюдения наших соотечественников, страдающих этим вирусным заболеванием, позволяет прийти к выводу о том, что поражения кожи могут быть первыми признаками начала короновирусной инфекции. Кроме того, многообразие наблюдаемых дерматозов и кожных сыпей можно разделить на семь групп в зависимости от их этиологии и механизмов развития:
1 группа - Ангииты кожи. Как правило, ангииты кожи имеют инфекционноаллергический генез и возникают на фоне инфекционных процессов различной, в том числе вирусной этиологии. Классическим примером может служить острая узловатая эритема на фоне обычной ОРВИ. При короновирусной инфекции происходит поражение стенок мелких сосудов дермы циркулирующими иммунными комплексами в виде депозитов с вирусными антигенами. К особым формам, ассоциированным с COVID-19, можно отнести акроваскулиты. Акральная приуроченность сыпи, возможно, обусловлена сопутствующей заболеванию гипоксии.
2 группа - Папуло-сквамозные сыпи и розовый лишай. Представляют собой характерные инфекционно-аллергические поражения кожи, также часто ассоциированные с COVID-19. Клинической особенностью розового лишая при короновирусной инфекции является отсутствие «материнской бляшки» (самого крупного элемента, возникающего первым при классическом течении дерматоза).
3 группа - Кореподобные сыпи и инфекционные эритемы. При COVID-19 эти сыпи напоминают по своим клиническим характеристикам таковые, характерные для кори или других вирусных инфекций и, тем самым, указывают на патогенетическую близость к классическим вирусным экзантемам.
4 группа - Папуло-везикулезные высыпания (по типу милиарии или эккринной потницы). Возникают на фоне субфебрилитета с многодневным повышенным потоотделением у пациентов. В отличие от классической милиарии, высыпания при COVID-19 характеризуются обширностью поражений кожных покровов.
5 группа – Токсидермии. Напрямую не связаны с короновирусной инфекцией и являются следствием индивидуальной непереносимости пациентами определенных лекарственных препаратов. По сравнению с антибактериальными и комбинированными противовирусными препаратами, гидроксихлорохин реже вызывает аллергические реакции со стороны кожи.
6 группа – Крапивница. В зависимости от своего происхождения заболевание может иметь двоякий характер. С одной стороны, уртикарные высыпания могут быть предвестником начала COVID-19 или возникают вместе с ее первыми симптомами. С другой стороны, крапивница нередко развивается вследствие лекарственной непереносимости и в таком случае является клинической формой токсидермии. Акральное расположение волдырей на фоне COVID-19 также можно отнести к специфическим особенностям уртикарного поражения кожи при этом вирусном заболевании.
7 группа – Артифициальные поражения (трофические изменения тканей лица). Являются следствием вынужденного длительного пребывания больных в пронпозиции с целью улучшения дыхательной функции.
У пациентов старческого возраста может наблюдаться атипичная картина заболевания без лихорадки, кашля, одышки. Симптомы COVID-19 могут быть легкими и не соответствовать тяжести заболевания и серьезности прогноза.
Атипичные симптомы COVID-19 у пациентов пожилого и старческого возраста включают делирий, падения, функциональное снижение, конъюнктивит. Могут наблюдаться бред, тахикардия или снижение артериального давления.
Для скрининга делирия рекомендуется использование краткой шкалы оценки спутанности сознания (таблица 1).

*Ричмондская шкала ажитации (The Richmond Agitation-Sedation Scale, RASS)
+4 ВОИНСТВЕННЫЙ: воинственен, агрессивен, опасен для окружающих (срочно сообщить врачу об этих явлениях)
+3 ОЧЕНЬ ВОЗБУЖДЕН: агрессивен, пытается вырвать трубки, капельницу или катетер (сообщить врачу)
+2 ВОЗБУЖДЕН: частые бесцельные движения, сопротивление процедурам
+1 НЕСПОКОЕН: тревожен, неагрессивные движения
0 СПОКОЕН И ВНИМАТЕЛЕН
-1 СОНЛИВ: невнимателен, сонлив, но реагирует всегда на голос
-2 ЛЕГКАЯ СЕДАЦИЯ: просыпается на короткое время на голос
-3 СРЕДНЯЯ СЕДАЦИЯ: движение или открытие
Диагностика коронавирусной инфекции
- Алгоритм обследования пациента с подозрением на COVID-19
При наличии факторов, свидетельствующих о случае, подозрительном на COVID-19, пациентам вне зависимости от вида оказания медицинской помощи проводится комплекс клинического обследования для определения степени тяжести состояния, включающий сбор анамнеза, физикальное обследование, исследование диагностического материала с применением МАНК, пульсоксиметрию.
По результатам проведенного комплекса клинического обследования решается вопрос о виде оказания медицинской помощи и объеме дополнительного обследования. Диагноз устанавливается на основании клинического обследования, данных эпидемиологического анамнеза и результатов лабораторных исследований.
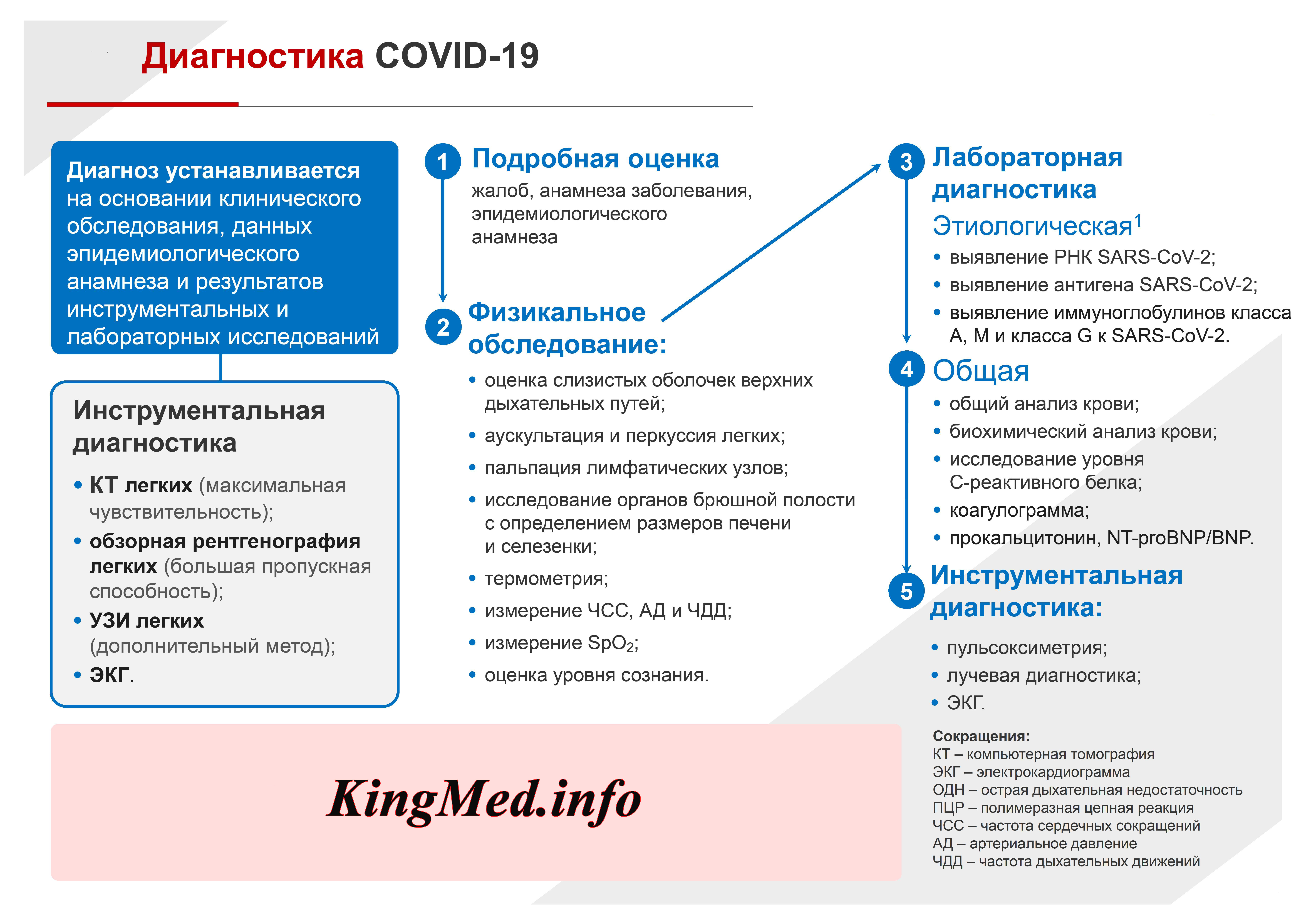

1. Подробная оценка всех жалоб, анамнеза заболевания, эпидемиологического анамнеза.
При сборе эпидемиологического анамнеза устанавливается наличие зарубежных поездок за 14 дней до первых симптомов, а также наличие тесных контактов за последние 14 дней с лицами, подозрительными на инфицирование SARS-CoV-2, или лицами, у которых диагноз COVID-19 подтвержден лабораторно.
2. Физикальное обследование с установлением степени тяжести состояния пациента, обязательно включающее:
• Оценку видимых слизистых оболочек верхних дыхательных путей;
• Аускультацию и перкуссию легких;
• Пальпацию лимфатических узлов;
• Исследование органов брюшной полости с определением размеров печени и селезенки;
• Термометрию;
• Оценку уровня сознания;
• Измерение частоты сердечных сокращений, артериального давления, частоты дыхательных движений;
• Пульсоксиметрию с измерением SpO2 для выявления дыхательной недостаточности и оценки выраженности гипоксемии.
3. Лабораторная диагностика этиологическая:
• Выявление РНК SARS-CoV-2 с применением МАНК
• Выявление антигена SARS-CoV-2 c применением иммунохроматографических методов.
• Выявление иммуноглобулинов классов А, M, G (IgА, IgM и IgG) к SARS-CoV-2
(в том числе к рецептор-связывающему домену поверхностного гликопротеина S).
4. Лабораторная диагностика общая (дополнительная):
Объем, сроки и кратность лабораторных исследований зависят от степени тяжести заболевания. Легкое течение заболевания с наблюдением пациента в амбулаторных условиях не требует дополнительных лабораторных исследований. В случае госпитализации по поводу среднетяжелого, тяжелого и крайне тяжелого течения необходимо выполнить следующие исследования:
Общий (клинический) анализ крови с определением уровня эритроцитов, гемоглобина, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы.
Биохимический анализ крови (мочевина, креатинин, электролиты, глюкоза, аланинаминотрансфераза, аспартатаминотрансфераза, билирубин, альбумин, лактат, лактатдегидрогеназа тропонин, ферритин). Биохимический анализ крови не дает какойлибо специфической информации, но обнаруживаемые отклонения могут указывать на наличие органной дисфункции, декомпенсацию сопутствующих заболеваний и развитие осложнений, имеют определенное прогностическое значение, оказывают влияние на выбор лекарственных средств и/или режим их дозирования.
С-реактивный белок (СРБ) является основным лабораторным маркером активности процесса в легких. Его повышение коррелирует с объемом поражения легочной ткани и является основанием для начала противовоспалительной терапии.
Гормональное исследование: прокальцитонин, мозговой натрий-уретический пептид – NT-proBNP/BNP. Прокальцитонин при коронавирусной инфекции с поражением респираторных отделов легких находится в пределах референсных значений. Повышение прокальцитонина свидетельствует о присоединении бактериальной инфекции и коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при бактериальных осложнениях.
Коагулограмма в объеме: активированное частичное тромбопластиновое время
(АЧТВ), протромбиновое время, протромбиновое отношение, фибриноген, D-димер (количественным методом).
Прогностические лабораторные маркеры
У большинства пациентов с COVID-19 наблюдается нормальное число лейкоцитов, у одной трети обнаруживается лейкопения, лимфопения присутствует у 83,2% пациентов. Тромбоцитопения носит умеренный характер, но более отчетлива при тяжелом течении и у лиц, умерших от COVID-19.
Возрастание D-димера в 3-4 раза более возрастной нормы и удлинение протромбинового времени, особенно при тяжелом течении (снижение % протромбина), увеличение фибриногена имеет клиническое значение. Необходимо учитывать возрастные особенности: D-димер повышается после 50 лет в связи с накоплением хронических заболеваний. Расчет возрастного уровня верхней границы референтного интервала может быть выполнен по формуле: возраст х 0,01 мкг/мл (при измерении в единицах FEU). Также с осторожностью нужно подходить к исследованию D-димера у беременных. Для беременности, даже физиологически протекающей, характерно повышение D-димера с существенным разбросом значений в этой группе. Вне инфекции SARS-CoV-2 D-димер не является определяющим в тактике и при назначении низкомолекулярных гепаринов. Клиническое значение его повышения при COVID-19 у беременных окончательно не определено.
Наличие органной дисфункции, декомпенсации сопутствующих заболеваний и развитие осложнений, выявленные биохимическим анализом крови, имеют прогностическое значение и оказывают влияние на выбор лекарственных средств и/или режим их дозирования. Возможно повышение активности аминотрансфераз и креатинкиназы, концентрации тропонина, креатинина или мочевины.
Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной̆ инфильтрации и прогнозом при пневмонии. Концентрация СРБ увеличивалась у большинства пациентов, одновременно с увеличением интерлейкина6 (ИЛ-6) и СОЭ в разной степени. ИЛ-6, ИЛ-10 и TNF-α возрастают во время болезни и снижаются при выздоровлении. Пациенты, нуждающиеся в госпитализации, имеют значительно более высокие уровни ИЛ-6, ИЛ-10 и TNF-α и сниженное количество CD4 и CD8 T-клеток. Уровень ИЛ-6, ИЛ-10 и фактора некроза опухоли-α обратно коррелирует с количеством CD4 и CD8, ассоциированных с лимфопенией. Отмечено увеличение острофазового белка ферритина при неблагоприятном течении заболевания.
Лабораторные признаки цитокинового шторма: лейкопения, выраженная лимфопения, снижение числа моноцитов, эозинофилов и базофилов крови, снижение количества Т‑ и В‑лимфоцитов, высокие уровни интерлейкина‑6 (> 40 пг/мл), повышение уровня С‑реактивного белка более 75 мг/л, ферритина, АЛТ, АСТ, ЛДГ сывороткикрови, значительное повышение уровня D‑димера (в 4 раза и более по сравнению с референтным значением) или его быстрое нарастание, повышение уровня продуктов деградации фибрина, гиперфибриногенемия, нормальное или укороченное протромбиновое и активированное частичное тромбопластиновое время, нормальный уровень антитромбина III. При развитии ОРДС каждые 48‑72 часа до стойкого получения отрицательных уровней необходимо определять: ИЛ‑6, D‑димер, ферритин, фибриноген, C‑реактивный белок, триглицериды, ЛДГ.
Лабораторные показатели прогрессирующего синдрома активации макрофагов:
дву-трехростковая цитопения, нарастание уровня ферритина, СРБ, АЛТ, АСТ, ЛДГ, гипонатремия, гипофибриногенемия, снижение уровня антитромбина III, пролонгирование протромбинового времени и активированного частичного тромбопластинового времени.
Гипервоспаление при COVID-19 может манифестировать цитопенией (торомбоцитопения и лимфопения), коагулопатией (тормбоцитопения, гипофибриногенемия и повышение D-димера крови), повреждением тканей/гепатитом (повышение уровня ЛДГ и аминтрансфераз сыворотки крови) и активацией макрофагов/гепатоцитов (повышение уровня ферритина сыворотки крови).
В диагностике и прогнозе течения сепсиса имеет значение уровень прокальцитонина: < 0.5 мкг/л – низкий риск бактериальной коинфекции и неблагоприятного исхода; > 0.5 мкг/л – пациенты с высоким риском, вероятна бактериальная коинфекция. Анализ на прокальцитонин при поступлении является дополнительной информацией для ранней оценки риска и исключения бактериальной коинфекции у пациентов с COVID-19.
Развитие сердечно-сосудистых осложнений при COVID-19 также сопровождается лимфопенией, тромбоцитопенией, повышением СРБ, МВ-фракции креатинкиназы, высокочувствительного тропонина и мозгового натрий-уретического пептида (NT pro-BNP). Для выявления пациентов группы риска необходимо рассмотреть регулярный контроль тропонина (ежедневно в ОРИТ, через день – у стационарных пациентов), контроль NT-proBNP как маркера миокардиального стресса. У пациентов с нарастающей одышкой и NT-proBNP ≥2000 пг/мл отмечен наивысший риск и приоритет для очного осмотра и госпитализации в ОРИТ, при значениях 400 ≤ NT-proBNP < 2000 пг/мл пациенты относятся к группе с промежуточным риском.
5. Инструментальная диагностика общая:
Пульсоксиметрия с измерением SpO2 для выявления дыхательной недостаточности и оценки выраженности гипоксемии является простым и надежным скрининговым методом, позволяющим выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке, и оценивать ее эффективность. Пациентам с признаками острой дыхательной недостаточности (ОДН) (SрO2 менее 90%) рекомендуется исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата.
Методы лучевой диагностики применяют для выявления COVID-19 пневмоний, их осложнений, дифференциальной диагностики с другими заболеваниями легких, а также для определения степени выраженности и динамики изменений, оценки эффективности проводимой терапии.
Лучевые методы также необходимы для выявления и оценки характера патологических изменений в других анатомических областях и как средства контроля для инвазивных (интервенционных) медицинских вмешательств.
К методам лучевой диагностики патологии ОГК пациентов с предполагаемой/установленной COVID-19 пневмонией относят:
• Обзорную рентгенографию легких (РГ),
• Компьютерную томографию легких (КТ),
• Ультразвуковое исследование легких и плевральных полостей (УЗИ).
Стандартная РГ имеет низкую чувствительность в выявлении начальных изменений в первые дни заболевания и не может применяться для ранней диагностики. Информативность РГ повышается с увеличением длительности течения пневмонии. Рентгенография с использованием передвижных (палатных) аппаратов является основным методом лучевой диагностики патологии ОГК в отделениях реанимации и интенсивной терапии (ОРИТ). Применение передвижного (палатного) аппарата оправдано и для проведения обычных РГ исследований в рентгеновском кабинете. В стационарных условиях относительным преимуществом РГ в сравнении с КТ являются большая пропускная способность. Метод позволяет уверенно выявлять тяжелые формы пневмоний и отек легких различной природы, которые требуют госпитализации, в том числе направления в ОРИТ.
КТ имеет высокую чувствительность в выявлении изменений в легких, характерных для COVID-19. Применение КТ целесообразно для первичной оценки состояния ОГК у пациентов с тяжелыми прогрессирующими формами заболевания, а также для дифференциальной диагностики выявленных изменений и оценки динамики процесса. КТ позволяет выявить характерные изменения в легких у пациентов с COVID-19 еще до появления положительных лабораторных тестов на инфекцию с помощью МАНК. В то же время, КТ выявляет изменения легких у значительного числа пациентов с бессимптомной и легкой формами заболевания, которым не требуется госпитализация. Результаты КТ в этих случаях не влияют на тактику лечения и прогноз заболевания при наличии лабораторного подтверждения COVID-19. Поэтому массовое применение КТ для скрининга асимптомных и легких форм болезни не рекомендуется.
Ограничениями КТ в сравнении с РГ являются меньшая доступность технологии в отдельных медицинских организациях, городах и регионах; недоступность исследования для части пациентов, находящихся на ИВЛ; высокая потребность в КТ-исследованиях для диагностики других заболеваний.
Вместе с тем, комплексная оценка анамнестических, клинических и рентгенологических данных позволяет определить клинически подтвержденный случай COVID-19, маршрутизировать пациента и начать противовирусную терапию.
В связи с этим КТ может быть исследованием «первой линии» в тех медицинских организациях/территориях, в которых имеется достаточное количество аппаратов и кадровое обеспечение для выполнения требуемого объема исследований без ущерба для своевременной диагностики других болезней (онкологических, неврологических и т.д.) у наиболее нуждающихся в этом исследовании пациентов.
УЗИ легких у пациентов с предполагаемой/известной COVID-19 пневмонией является дополнительным методом визуализации, который не заменяет и не исключает проведение РГ и КТ. При соблюдении правильной методики, выборе правильных показаний и наличии подготовленного врачебного персонала это исследование отличается высокой чувствительностью в выявлении интерстициальных изменений и консолидаций в легочной ткани, но только при субплевральном их расположении. Данные УЗИ не позволяют однозначно определить причину возникновения и/или действительную распространенность изменений в легочной ткани.
Следует учитывать, что УЗИ не является стандартной процедурой в диагностике пневмоний, оно не включено в клинические рекомендации и стандарты оказания медицинской помощи по диагностике и лечению внебольничной пневмонии. В связи с этим результативность исследований в значительной степени зависит от имеющегося опыта и квалификации врача, проводящего исследование.
Рекомендации
1. Рекомендовано выбирать методы визуализации при известной/ предполагаемой COVID-19 инфекции дифференцированно, в соответствии с имеющимися оборудованием и кадровыми ресурсами медицинской организации, а также структурой и количеством обследуемых пациентов.
2. Не рекомендовано применение методов лучевой диагностики при отсутствии симптомов ОРИ у пациентов с положительными результатами на РНК SARS-CoV-2, а также при наличии эпидемиологических данных, указывающих на возможность инфицирования.
В доступных на данный период времени клинических рекомендациях указано, что применение РГ, КТ и УЗИ для скрининга (выявления патологии при отсутствии клинических симптомов) внебольничных пневмоний в целом и при COVID-19 в частности нецелесообразно.
3. Применение лучевых методов у пациентов с симптомами ОРВИ легкой степени тяжести и стабильном состоянии пациента, возможно только по конкретным клиническим показаниям, в том числе при наличии факторов риска, при условии достаточных технических и организационных возможностей. Методом выбора в этом случае является КТ легких по стандартному протоколу без внутривенного контрастирования или РГ при ограниченной доступности КТ. Использование УЗИ в этих случаях нецелесообразно. Применение КТ исследования в сроки ранее 3-5 дней с момента появления симптомов заболевания является нецелесообразным.
4. Все выявляемые при лучевых исследованиях признаки, включая КТ-симптомы, не являются специфичными для какого-либо вида инфекции и не позволяют установить этиологический диагноз. Вне клинической (эпидемической) ситуации они не позволяют отнести выявленные изменения к пневмонии COVID-19 и дифференцировать их с другими пневмониями и невоспалительными заболеваниями. Данные лучевого исследования не заменяют результаты обследования на РНК SARS-CoV-2. Отсутствие изменений при КТ не исключают наличие COVID-19 и возможность развития пневмонии после проведения исследования.
5. Рекомендовано проведение лучевого исследования пациентам при среднетяжелом, тяжелом и крайне тяжелом течении ОРИ с целью медицинской сортировки, оценки характера изменений в грудной полости и определения прогноза заболевания:
- выполнение КТ легких без внутривенного контрастирования в стационарных условиях или в амбулаторных – при показаниях к госпитализации;
- выполнение РГ легких в двух проекциях, если проведение КТ в данной медицинской организации/клинической ситуации невозможно.
6. Внутривенное контрастирование при КТ у пациентов с известной/предполагаемой вирусной (COVID-19) пневмонией проводится при подозрении на заболевания и патологические состояния, диагностика которых невозможна без использования контрастных средств (ТЭЛА, онкологические заболевания др.). Внезапный рост концентрации Д-димера в анализах крови и клиническое подозрение на ТЭЛА являются важными критериями для выполнения КТ-ангиопульмонографии при условии, что ее положительный результат может оказать влияние на лечение и ведение пациента.
7. Решение о внутривенном контрастировании принимает врач-рентгенолог совместно с врачом, направляющим пациента на КТ. Введение контрастного средства выполняется в соответствии с общими правилами проведения рентгеноконтрастных исследований.
8. Рекомендовано проведение лучевого исследования пациентам с тяжелым и крайне тяжелым течением ОРИ, требующим лечения в условиях ОРИТ:
- оптимально: выполнение экстренного КТ исследования легких по стандартному протоколу без внутривенного контрастирования, если возможна транспортировка пациента в кабинет КТ до ОРИТ;
- оптимально: выполнение экстренной РГ легких в ОРИТ с использованием передвижного (палатного) аппарата;
- возможно: выполнение УЗИ легких и плевральных полостей по клиническим показаниям в дополнении к РГ или КТ.
Комментарии.
Применение УЗИ легких как дополнительного исследования возможно только при наличии технических возможностей и подготовленного персонала, имеющего опыт проведения исследований легких. Данные УЗИ дополняют, но не заменяют РГ и КТ легких.
Применение МРТ легких для диагностики пневмоний, вызванных COVID-19, не рекомендуется для практического здравоохранения. Этот метод может применяться в исключительных случаях для оценки состояния легких при недоступности КТ (поломка единственного прибора) и неопределенных результатах РГ, а также при наличии врачей, обладающих опытом выполнения и интерпретации подобных исследований. Применение МРТ для исследований других органов и систем (головной мозг, позвоночник и т.д.) у больных COVID-19 осуществляется по жизненно важным показаниям, в специально выделенных для этой цели кабинетах с соблюдением всех методов защиты персонала отделений лучевой диагностики. Возможно также разделение времени работы МРТ, когда выделяется смены (временные интервалы) для раздельного обследования инфицированных и неинфицированных пациентов. Для такого режима работы требуется тщательная дезинфекция кабинета перед началом обследования неинфицированных пациентов согласно установленным правилам.
9. Оценка динамики течения выявленной пневмонии COVID-19 проводится по клиническим показаниям с применением следующих методов визуализации: - оптимально: выполнение КТ исследования легких по стандартному протоколу без внутривенного контрастирования;
- возможно: РГ в двух проекциях в рентгеновском кабинете;
- возможно: выполнение УЗИ легких (как дополнительное исследование) при невозможности оценки динамики с помощью КТ и РГ при условии наличия первоначальной информации об истинном объеме и причине поражения легких и подготовленного врачебного персонала.
Комментарии. Кратность повторения КТ, РГ или УЗИ зависит от клинических показаний, диктующих необходимость оценки динамики. Рекомендуемая кратность повторения для КТ и РГ – не реже, чем один раз в 7 дней.
Объективная оценка динамики возможна только при сопоставлении данных одного вида исследования, например, КТ или РГ. Сравнение визуальной картины пневмонии при использовании различных методов визуализации затруднено и, как правило, субъективно. Возможно использование УЗИ легких, но только при условии наличия (1) первоначальной информации об истинном объеме и причине поражения легких и (2) подготовленного врачебного персонала.
10. Оценка динамики пневмонии COVID-19 в ОРИТ проводится по клиническим показаниям:
- оптимально: выполнение КТ легких при возможности транспортировки пациентов в кабинет КТ или с помощью мобильного КТ-аппарата;
- оптимально: выполнение РГ легких при возможности транспортировки пациентов в рентгеновский кабинет;
- возможно: выполнение РГ с помощью передвижного (палатного) рентгеновского аппарата;
- возможно: выполнение УЗИ легких (как дополнительного исследования) при невозможности оценки динамики с помощью КТ и РГ при условии наличия первоначальной информации об истинном объеме и причине поражения легких и подготовленного врачебного персонала.
Комментарии: следует учитывать ограниченную информативность РГ в ОРИТ с использованием передвижного (палатного) рентгеновского аппарата, в том числе из-за обычной практики исследования в одной прямой проекции. Выполнение УЗИ легких и плевральных полостей может быть дополнительным исследованием при невозможности проведения КТ, которое выполняется по клиническим показаниям, и при наличии персонала, имеющего опыт проведения и интерпретации таких исследований.
11. Рекомендовано использовать специальные меры по ограничению доз облучения при обследовании беременных, новорожденных и детей младшего возраста при возможности развития у них COVID-19 пневмонии.
Комментарии. Обследование беременных женщин с известной/предполагаемой пневмонией COVID-19 осуществляется с использованием стандартных методик РГ, КТ. Необходимо использовать предустановленные программы по ограничению доз облучения, нужна защита радиочувствительных органов и плода (области живота и таза) с применением стандартных защитных средств (фартуки, воротники), имеющихся в кабинетах. При невозможности и отказе от проведения КТ и РГ применяется УЗИ легких при наличии подготовленного врачебного персонала.
Обследование новорожденных и детей младшего возраста с известной/предполагаемой пневмонией COVID-19 по возможности начинается с применения УЗИ легких, плевральных полостей и средостения, при наличии клинических показаний продолжается с использованием РГ и/или КТ ОГК.
12. При наличии клинических показаний все указанные методы лучевой диагностики могут применяться для оценки состояния других анатомических областей и отдельных органов с целью выявление патологических изменений и оценки их динамики.
13. При всех лучевых исследованиях должны быть обеспечены эпидемическая безопасность и защита персонала и пациентов согласно временным рекомендациям Минздрава России для работы медицинских учреждений в условиях эпидемии COVID-19.
Комментарии. Основными компонентами защиты персонала являются зонирование кабинетов лучевой диагностики, ограничение контактов между потоками потенциально инфицированных и неинфицированных пациентов, ограничение контактов персонала отделения/кабинетов лучевой диагностики, сменная работа персонала, обязательное применение средств индивидуальной защиты.
Уборка и дезинфекция помещений кабинетов РГ, КТ и УЗИ, стерилизация оборудования и мебели кабинетов выполняются согласно настоящим временным методическим рекомендациям.
14. Работа кабинетов/отделений лучевой диагностики организуется в круглосуточном режиме (смены по 6, 12 или 24 ч в сутки в зависимости от штатного расписания и загрузки конкретного лечебного учреждения). Рекомендуется создание в медицинских организациях системы дистанционного описания изображений дежурными врачами-рентгенологами.
15. Для диагностики тромбозов глубоких вен рекомендуется проведение УЗИ сосудов нижних конечностей с допплерографией.
Электрокардиография (ЭКГ) в стандартных отведениях рекомендуется всем пациентам. Данное исследование не содержит какой-либо специфической информации, однако в настоящее время известно, что вирусная инфекция и пневмония увеличивают риск развития нарушений ритма и острого коронарного синдрома, своевременное выявление которых значимо влияет на прогноз. Кроме того, определенные изменения на ЭКГ (например, удлинение интервала QT) требуют внимания при оценке кардиотоксичности ряда антибактериальных препаратов (респираторные фторхинолоны, макролиды), противомалярийных препаратов.
Решение о необходимости госпитализации пациента принимается врачом на основании комплекса клинико-эпидемиологических данных с учетом тяжести состояния пациента (среднетяжелое/тяжелое течение заболевания).
- Лабораторная диагностика COVID-19
Основное значение для этиологической лабораторной диагностики COVID-19 имеет выявление РНК SARS-CoV-2 с помощью МАНК.
Лабораторное обследование на РНК SARS-CoV-2 рекомендуется проводить всем лицам с признаками ОРИ. В качестве предварительного скринингового обследования рекомендуется использовать тест на определение антигена SARS-CoV-2 в мазках носо/ротоглотки методом иммуннохроматографии.




В обязательном порядке лабораторное обследование на COVID-19 с применением МАНК проводится следующим категориям лиц :
• прибывшие на территорию Российской Федерации с наличием симптомов инфекционного заболевания (или при появлении симптомов в течение периода медицинского наблюдения);
• контактировавшие с больным COVID-19, при появлении симптомов, не исключающих COVID-19, в ходе медицинского наблюдения и при отсутствии клинических проявлений на 8-10 календарный день медицинского наблюдения со дня контакта с больным COVID-19;
• Пациенты с диагнозом "внебольничная пневмония";
• Работники медицинских организаций, имеющих риск инфицирования при профессиональной деятельности, o до появления IgG – 1 раз в неделю;
o при появлении симптомов, не исключающих COVID-19, – немедленно;
• Лица, находящиеся в интернатах, детских домах, детских лагерях, пансионатах для пожилых и других стационарных организациях социального обслуживания, учреждениях уголовно-исполнительной системы при появлении респираторных симптомов;
• Лица старше 65 лет, обратившиеся за медицинской помощью с респираторными симптомами;
• Работники стационарных организаций социального обслуживания населения, учреждений уголовно-исполнительной системы и работники при вахтовом методе работы до начала работы в организации с целью предупреждения заноса COVID-19;
• Дети из организованных коллективов при возникновении 3-х и более случаев заболеваний, не исключающих CОVID-19 (обследуются как при вспышечной заболеваемости).
При обращении в медицинские организации лабораторному обследованию на РНК SARS-CoV-2 подлежат пациенты без признаков ОРИ при наличии следующих данных эпидемиологического анамнеза:
• Возвращение из зарубежной поездки за 14 дней до обращения;
• Наличие тесных контактов за последние 14 дней с лицами, находящимися под наблюдением по инфекции, вызванной SARS-CoV-2, которые в последующем заболели;
• Наличие тесных контактов за последние 14 дней с лицами, у которых лабораторно подтвержден диагноз COVID-19;
• Наличие профессиональных контактов с биоматериалом от пациентов с COVID-19 и лиц с подозрением на данное заболевание (врачи, специалисты с высшим профессиональным (не медицинским) образованием, средний и младший медицинский персонал);
• Рождение от матери, у которой за 14 дней до родов был выявлен подозрительный или подтвержденный случай COVID-19.
Основным видом биоматериала для лабораторного исследования на РНК SARS-CoV-2 является материал, полученный при заборе мазка из носоглотки (из двух носовых ходов) и ротоглотки. Мазки со слизистой оболочки носоглотки и ротоглотки собираются в одну пробирку для большей концентрации вируса.
При признаках заболевания нижних дыхательных путей в случае получения отрицательного результата в мазках со слизистой носо- и ротоглотки дополнительно исследуются мокрота (при наличии) или промывные воды бронхов, полученные при фибробронхоскопии (бронхоальвеолярный лаваж), (эндо)трахеальный, назофарингеальный аспират. У интубированных пациентов (у пациентов, находящихся на ИВЛ) с целью выявления SARS-CoV-2 рекомендуется получение и исследование аспирата содержимого трахеи.
В качестве дополнительного материала для исследования могут использоваться биопсийный или аутопсийный материал легких, цельная кровь, сыворотка, фекалии.
Все образцы, полученные для лабораторного исследования, следует считать потенциально инфицированными, и при работе с ними должны учитываться требования СП 1.3.3118-13 «Безопасность работы с микроорганизмами I - II групп патогенности (опасности)». Медицинские работники, которые собирают или транспортируют клинические образцы в лабораторию, должны быть обучены практике безопасного обращения с биоматериалом, строго соблюдать меры предосторожности и использовать средства индивидуальной защиты (СИЗ).
Транспортировка образцов осуществляется с соблюдением требований СП 1.2.036-95 «Порядок учета, хранения, передачи и транспортирования микроорганизмов I-IV групп патогенности». На сопровождающем формуляре необходимо указать наименование подозреваемой ОРИ, предварительно уведомив лабораторию о том, какой образец транспортируется. Транспортировка возможна на льду.
Лабораторная диагностика COVID-19 в субъектах Российской Федерации проводится в лабораториях Центров гигиены и эпидемиологии Роспотребнадзора, в лабораториях медицинских организаций (клинико-диагностических, бактериологических, молекулярно-генетических (ПЦР-лаборатории)) и лабораториях других организаций, имеющих санитарно-эпидемиологическое заключение на работу с возбудителями III-IV группы патогенности с использованием методов диагностики, не предполагающих накопление возбудителя, соответствующие условия работы и обученный персонал. Срок выполнения исследования на выявление РНК SARS-CoV-2 МАНК в лабораториях медицинских организаций не должен превышать 48 ч с момента получения биологического материала. Лаборатории должны выдавать заключения по результатам исследований немедленно по их получению.
Положительный или сомнительный результат, полученный в лаборатории медицинской организации, передается лечащему врачу и в ближайший территориальный орган Роспотребнадзора для незамедлительного осуществления лечебных и противоэпидемических мероприятий. Срок получения результата – не более 48 часов с момента доставки образца в лабораторию.
Этот же материал может быть направлен для повторного тестирования в лаборатории Центров гигигены и эпидемиологии, научно-исследовательских организаций Роспотребнадзора или лаборатории медицинских организаций, определенные совместным решением территориального органа Роспотребнадзора и управления здравоохранением субъекта Федерации (Регионального межведомственного штаба) как референтные. Срок выполнения исследований в референтной лаборатории – не более 48 часов с момента доставки образца.
Результаты, полученные в лабораториях медицинских организаций, демонстрирующих стабильное совпадение с результатами исследований в референтной лаборатории, не требуют повторного тестирования. Стабильность совпадения определяется как получение в динамике сходимости результатов положительных (сомнительных) проб (85% и более в течение 10 дней), а также выполнение требований по обеспечению биологической безопасности в лабораториях в соответствии с имеющимся санитарно-эпидемиологическим заключением (в соответствии с Методическими рекомендациями MP 3.1.0169-20 в редакции МР 3.1.0174-20 «Изменения No 1 в МР 3.1.0170-20 «Лабораторная диагностика COVID-19», утвержденных Роспотребнадзором 30.04.2020).
Медицинские организации, в соответствии с действующим санитарным законодательством, направляют экстренное извещение (список, заверенный медицинской организацией) в территориальные органы Роспотребнадзора. Учет больных COVID-19 и внесение в отчетные формы Роспотребнадзора проводится территориальными органами Роспотребнадзора только по полученным экстренным извещениям (спискам, заверенным медицинской организацией).
Медицинские организации, выявившие случай заболевания COVID-19 (в т.ч. подозрительный), вносят информацию о нем в информационный ресурс в соответствии с постановлением Правительства Российской Федерации от 31 марта 2020 г. № 373 (ред. от 05.06.2020) «Об утверждении Временных правил учета информации в целях предотвращения распространения новой коронавирусной инфекции (COVID-19)».
Для проведения дифференциальной диагностики у всех заболевших проводят исследования с применением МАНК на возбудители респираторных инфекций: вирусы гриппа типа А и В, респираторно-синцитиальный вирус, вирусы парагриппа, риновирусы, аденовирусы, человеческие метапневмовирусы, MERS-CoV.
Рекомендуется проведение микробиологической диагностики (культуральное исследование) и/или ПЦР-диагностики на Streptococcus pneumoniae, Haemophilus influenzae type B, Legionella pneumophila, а также иных возбудителей бактериальных респираторных инфекций нижних дыхательных путей. Для экспресс-диагностики могут использоваться экспресс-тесты с целью выявления пневмококковой и легионеллезной антигенурии.
Выявление антител к SARS-CoV-2 имеет вспомогательное значение для диагностики текущей инфекции и основное для оценки иммунного ответа на текущую или перенесенную инфекцию. Антитела класса А (IgA) начинают формироваться и доступны для детекции примерно со 2 дня от начала заболевания, достигают пика через 2 недели и сохраняются длительное время. Антитела класса М (IgM) начинают выявляться примерно на 7-е сутки от начала заражения, достигают пика через неделю и могут сохраняться в течение 2-х месяцев и более. Примерно с 3-й недели или ранее определяются антитела класса G (IgG) к SARS-CoV-2. Особенностью иммунного антительного ответа на инфекцию SARS-CoV-2 является небольшой временной промежуток между появлением антител IgM и IgG, а иногда и одновременное их формирование.
С целью диагностики COVID-19 рекомендуется проведение раздельного тестирования на антитела класса IgM/IgA и IgG, а также мониторинг появления антител в динамике (детекция сероконверсии) — повторное тестирование в неясных случаях через 5-7 дней.
Для определения наличия IgG рекомендуется использовать наборы реагентов с количественным определением титра антител, что позволит оценивать напряженность иммунитета в динамике и проводить отбор потенциальных доноров иммунокомпетентной плазмы.
Для минимизации ложноположительных результатов рекомендуется ввести алгоритм последовательного тестирования пациентов, у которых получены первоначальные положительные результаты на антитела классов IgM/IgA или IgG, с использованием другого теста. С этой целью необходимо использовать тест-систему с максимальными чувствительностью и специфичностью, а также с одновременным выявлением антител классов A, M, G, которая будет играть роль референтной (верифицирующей) тест-системы. В качестве такой тест-системы может использоваться тест-система для выявления рецептор-связывающего домена поверхностного гликопротеинта S SARS-CoV-2. Использование такого алгоритма позволит выполнять надежную диагностику.
Тестирование на антитела к вирусу SARS-Cov-2 рекомендуется использовать в следующих случаях:
− в качестве дополнительного метода диагностики острой инфекции (с учетом сероненгативного периода) или при невозможности исследования мазков методом амплификации нуклеиновых кислот, в том числе при госпитализации в стационар по поводу соматической патологии;
− для выявления лиц с бессимптомной формой инфекции;
− для установления факта перенесенной ранее инфекции при обследовании групп риска и проведении массового обследования населения для оценки уровня популяционного иммунитета;
− для отбора потенциальных доноров иммунокомпетентной плазмы.
Лабораторное обследование на IgА, IgM и/или IgG (в отдельных исследованиях или суммарно) к SARS-CoV-2 рекомендуется проводить всем медработникам, которым не проводилось такое исследование ранее или если был получен отрицательный результат. Кратность обследования 1 раз в 7 дней.
Рекомендуется проводить тестирование всех пациентов, поступающих в медицинские организации для оказания плановой медицинской помощи, на наличие IgА, IgM и/или IgG (в отдельных исследованиях или суммарно) к SARS-CoV-2 c помощью иммунохимических методов диагностики (иммуноферментный анализ, иммунохемилюминесцентный анализа, иммунохроматографический анализ).
При оценке напряженности поствакцинального протективного иммунитета методом иммуноферментного анализа рекомендуется определение антител к рецепторсвязывающему домену (анти-RBD антител).
В качестве материала для проведения лабораторных исследований на наличие IgА, IgM и/или IgG (в отдельных исследованиях или суммарно) к SARS-CoV-2 используется кровь или другие виды биоматериала в соответствии с инструкцией применяемого набора реагентов.
- Дифференциальная диагностика COVID-19
Необходимо дифференцировать новую коронавирусную инфекцию с гриппом, острыми вирусными инфекциями, вызываемыми вирусами из группы ОРВИ (риновирус, аденовирус, РС-вирус, человеческие метапневмовирусы, MERS-CoV, парагрипп), вирусными гастроэнтеритами, бактериальными возбудителями респираторных инфекций, тубелкулезом.

Длительность инкубационного периода COVID-19 может колебаться от 2 до 14 дней, однако в среднем составляет 5-7 дней, тогда как длительность инкубационного периода гриппа и ОРВИ, как правило, не превышает 3 дней. При гриппе заболевание начинается резко, при COVID-19 и ОРВИ, как правило, постепенно. Как при COVID-19, так и при гриппе может отмечаться высокая лихорадка, кашель, слабость. При течении ОРВИ высокая лихорадка, слабость встречаются редко. При этом при гриппе и ОРВИ одышка и затрудненное дыхание отмечаются значительно реже, чем при COVID-19.
Симптомы COVID-19 и туберкулеза могут быть схожи (кашель, повышение температуры, слабость). При туберкулезе симптомы в большинстве случаев развиваются постепенно, но может быть и острое течение заболевания. Оба заболевания могут протекать одновременно, утяжеляя течение друг друга. Для исключения туберкулеза целесообразно проведение теста in vitro для выявления эффекторных Т клеток, реагирующих на стимуляцию антигеном Mycobacterium tuberculosis методом ELISPOT, 3-х кратное исследование мокроты на наличие кислотоустойчивых бактерий, при получении отрицательного результата микроскопического исследования мокроты проводится выявление маркеров ДНК Mycobacterium tuberculosis методом ПЦР, лучевое обследование.
При вирусных гастроэнтеритах ведущим будет поражение желудочно-кишечного тракта (ЖКТ), симптомы поражения дыхательных путей, как правило, выражены минимально.
В целом при проведении дифференциальной диагностики необходимо учитывать данные эпидемиологического анамнеза, клинические симптомы и их динамику. Во всех подозрительных случаях показано обследование на SARS-COV-2 и возбудителей других респираторных инфекций.
31.10.2020 | 20:21:36